В состав Центра офтальмологии входит:
- Офтальмологическое отделение
- Дневной стационар
- Офтальмологический кабинет
Заведующий центром и отделением: Файзрахманов Ринат Рустамович, врач-офтальмолог, заведующий кафедрой, доктор медицинских наук, профессор, член-корреспондент РАЕН, член Президиума Правления Общества офтальмологов России.
Центр офтальмологии ведет историю своей деятельности с 1 июля 2003 года, а с 26 декабря 2016 года начал работу в новом, еще более технологически совершенном формате — открыты современные операционные и диагностические кабинеты, установлено новейшее оборудование.
Важным преимуществом клиники является его расположение на базе многопрофильного хирургического Центра. Наличие широкого диапазона высокотехнологичных исследований и лечебных мероприятий, привлечение, при необходимости, к лечебному процессу врачей всех специальностей дает возможность проведения диагностики и лечения пациентов при наличии сопутствующих заболеваний.
Центр является базовым для кафедры глазных болезней института усовершенствования врачей федерального государственного бюджетного учреждения «Национальный медико-хирургический Центр им. Н.И. Пирогова» Министерства здравоохранения Российской Федерации.
Таким образом, обеспечивается комплексный подход к лечению заболеваний глаз различной этиологии, достижение лучших клинико-функциональных результатов и наиболее полная медико-социальная и профессиональная реабилитация пациентов с офтальмопатологией.
В клинике проводится:
- Стационарное обследование и лечение при следующих заболеваниях:
- Амбулаторное обследование и лечение при следующих заболеваниях:
- Воспалительные заболевания органа зрения
- Близорукость, дальнозоркость, астигматизм, пресбиопия
- Дистрофия роговицы
- Острый приступ закрытоугольной глаукомы
- Открытоугольная глаукома
- Вторичная катаракта
- Синдром напряжения передней капсулы хрусталика после операций по удалению катаракты
- Пролиферативная диабетическая ретинопатия
- Разрывы, локальные отслойки сетчатки
- Дистрофия сетчатки различной этиологии и локализации
- Последствия острых нарушений кровообращения в центральной вене сетчатки и центральной артерии сетчатки
- «Сухая» и «влажная» форма возрастной макулярной дегенерации сетчатки
- Пролиферативная диабетическая ретинопатия
- Внутриглазные кровоизлияния
- Внутриглазные новообразования
- Халязион, кисты и новообразования век
- Птеригиум и кисты конъюнктивы
В клинике применяются современные технологии микрохирургии глаза, в том числе в амбулаторных условиях:
- Витреоретинальная хирургия;
- Комбинированная органосохраняющая хирургия при внутриглазных меланомах;
- Лазерная хирургия сетчатки;
- Ультразвуковая факоэмульсификация катаракты;
- Уникальные технологии при тяжелых формах диабета глаза, при последствиях тяжелых травм глазного яблока;
- Пересадка роговицы с применением технологии сквозной и послойной кератопластики;
- Эксимерлазерные технологии фоторефракционных операций при близорукости, дальнозоркости и астигматизме;
- Фемто-LASIK на новейшем фемтосекундном лазере;
- Эксимерлазерные технологии лечебных и оптико-реконструктивных операций при различных заболеваниях роговицы;
- Авторские технологии микрохирургических и лазерных операций.
Диагностические исследования и оборудование
Комплексное офтальмологическое обследование, включающее специальные высокотехнологичные методы исследования:
- Флюоресцентная ангиография (ФАГ) переднего и заднего отрезка глаза.
- Оптическая когерентная томография (ОКТ) макулы, диска зрительного нерва, переднего отрезка глаза на современном оптическом когерентом томографе последнего поколения с функцией ангиографии.
- Авторефрактометрия.
- Авторефкератотопография на кератопографе с шеймпфлюг камерой.
- Ультразвуковая кератопахиметрия.
- Исследование внутриглазного давления контактным и бесконтактным способами.
- Визоконтрастометрия.
- Компьютерная периметрия.
- Исследование критической частоты слияния мельканий.
- Ультразвуковое А- и В- исследование глаза.
Для лазерных операций используется новейшие лазерные установки:
- Фемтолазер.
- Эксимерные лазеры.
- Диодные лазеры с микроимпульсным режимом.
- Ударно-волновой ИАГ-лазер.
Авторские технологии
- Технология щадящей витреоретинальной хирургии наиболее тяжелых форм диабета глаза
- Технология комбинированной хирургии больших внутриглазных меланом
- Технология удаления больших внутриглазных осколков на основе щадящей комбинированной витреоретинальной хирургии
- Авторская технология бесшовной трансконъюнктивальной витреоретинальной хирургии с формированием тоннельных склеростом и применением портов для введения инструментов
- Технология органосохраняющей хирургии для остановки прогрессирования субатрофии глазного яблока
- Витреоретинальная хирургия
- Особенности ВРХ при лечении пациентов с диабетической ретинопатией
- Особенности ВРХ при лечении пациентов с экссудативной формой ВМД
- Особенности ВРХ при лечении пациентов с большими внутриглазными меланомами
- Перспективы развития витреоретинальной хирургии
Рекомендации пациентам
Рекомендовано при первом посещении врача-офтальмолога иметь при себе выписные эпикризы или выписки из историй болезни (амбулаторных карт), результаты прохождения обследований или лечения в других лечебных учреждениях, если таковые имеются.
Методы оказания медицинской помощи, связанные с ними риски, возможные варианты медицинских вмешательств, их последствия, в том числе риски развития осложнений, предполагаемые результаты оказания медицинской помощи, гарантийные сроки и сроки службы, правила и условия эффективного и безопасного использования услуг, лекарственных средств и медицинских изделий разъясняются медицинскими работниками при оформлении информированного добровольного согласия перед оказанием медицинской помощи.
Врачи центра
Контактная информация
Адрес: 105203 г. Москва, ул. Нижняя Первомайская, д. 65
Единый телефон контакт-центра:
Факс: +7 (499) 463-65-30
На карте синим и желтым цветом отмечены бесплатные и платные парковочные места.
Как добраться на общественном транспорте
Проезд до станции метро «Первомайская» (последний вагон из центра). От станции метро «Первомайская» любым трамваем или троллейбусом проехать до остановки «15-я Парковая улица». Пройти по 15-ой Парковой улице до пересечения с Нижней Первомайской улицей, повернуть налево и пройти около ста метров до проходной Пироговского Центра.
Заболевания глаз
- Атрофия зрительного нерва
- Внутриглазные меланомы
- Глазные проявления сахарного диабета
- Глаукома
- Сосудистая и дистрофическая патология сетчатки
- Катаракта
- Косоглазие
- Отслойки сетчатки
- Птеригиум
- Неоваскулярная форма возрастной макулярной дегенерации (ВМД)
Атрофия зрительного нерва
Атрофия зрительного нерва — процесс полного либо частичного разрушения составляющих нерв волокон и замещение их соединительной тканью.
Причины
Среди причин атрофии зрительного нерва очень часто специалисты называют наследственность и врожденную патологию, кроме того, она может стать следствием различных заболеваний органа зрения — патологических процессов в самом зрительном нерве или сетчатке (воспаления, травмы, отек, застой, токсические повреждения, нарушения кровообращения, дистрофия, сдавления зрительного нерва пр.), болезней нервной системы или общих заболеваний.
Симптомы
В офтальмологии принято выделять первичную и вторичную атрофии зрительного нерва, законченную и прогрессирующую, частичную и полную, а также одностороннюю и двустороннюю формы заболевания.
Главным симптомом данной патологии является неподдающееся коррекции ухудшение зрения. Этот симптом способен проявляться по-разному, что зависит от вида атрофии. Прогрессирующая атрофия ведет к неуклонному снижению зрения вследствие отмирания зрительного нерва, что может привести к полной слепоте. Этот процесс, как правило, протекает или стремительно — в течение нескольких дней, или происходит постепенно, в течение нескольких месяцев.
При частичной атрофии, процесс ухудшения зрения останавливается на каком-то этапе и зрение стабилизируется. Таким образом, можно выделить атрофию прогрессирующую и законченную.
Нарушения зрения при атрофии могут быть самыми разнообразными, в том числе изменение полей зрения (обычно сужение, когда «боковое зрение» пропадает), вплоть до развития «туннельного зрения», при котором человек видит как бы сквозь трубочку, а именно, видит только объекты, находящиеся прямо перед ним. Такое состояние сопровождается появлением скотом — темных пятен на любом из участков поля зрения или расстройством цветоощущения.
Диагностика
Диагностирование атрофии зрительного нерва, как правило, не вызывает затруднений. Ее основа — определение остроты и полей зрения (периметрия), а также исследование цветоощущения. Иногда для уточнения диагноза возникает необходимость в проведении рентгенологического обследования (краниографии с обязательным снимком в области турецкого седла), компьютерной или магнитно-резонансной томографии головного мозга, электрофизиологических или флюоресценто-ангиографических методов исследования, при которых с помощью специального вещества (контраста), вводимого внутривенно, можно проверить проходимость сосудов сетчатки.
Лечение
Атрофия зрительного нерва практически не поддается лечению, ведь разрушенные нервные волокна просто невозможно восстановить. Существует небольшая надежда на эффект от терапии волокон, которые находятся в процессе разрушения, но пока сохранили свою жизнедеятельность. Однако если этот момент упущен, зрение больного глаза будет утеряно навсегда. Необходимо иметь ввиду, что атрофия зрительного нерва зачастую не является самостоятельным заболеванием, а развивается как следствие неких патологических процессов отделов зрительного пути. Именно поэтому, как правило, ее лечение начинается с устранения вызвавших патологию причин. Медикаментозное лечение при этом направлено на устранение отеков и воспаления волокон зрительного нерва, улучшение его трофики и кровообращения (питания), восстановление проводимости не полностью разрушенных нервных волокон.
Внутриглазные меланомы
Внутриглазная (увеальная) меланома является высокозлокачественной опухолью и относится к разряду редких опухолей. Пик заболеваемости УМ приходится на возраст 55 лет. При УМ могут поражаться как радужка, так и цилиарное тело и сосудистая оболочка, поэтому необходим дифференцированный подход в диагностике и лечении данной опухоли. Наличие фотопсий, ухудшение центрального зрения и наличие дефектов поля зрения характерно для меланомы хориоидеи.
Диагностика
- Ультразвуковая биомикроскопия
- Оптическая когерентная томография
- Флуоресцентная ангиография целесообразна при дифференциальной диагностике злокачественных и доброкачественных новообразований, уточнении границ опухоли.
- Компьютерная и магнитно-резонансная томография
Лечение
В настоящее время существуют два основных вида лечения: органосохраняющее и радикальное (удаление глазного яблока, или энуклеация). При выборе тактики лечения больных внутриглазной меланомой должен быть использован системный подход с учетом клинических параметров опухоли и состояния противоопухолевой резистентности организма. С целью расширения показаний к применению световой энергии и локальной радиотерапии, а также повышения их терапевтической эффективности используются модификаторы биологического ответа, усугубляющие состояние опухолевых клеток и активизирующие функцию противоопухолевой резистентности организма. К таким модификаторам биологического ответа относятся цитокины (интерфероны, интерлейкины (ИЛ), фактор некроза опухоли и др.), включение которых в комплекс органосохраняющего лечения УМ (световая коагуляция и брахитерапия) позволяет повысить эффективность лечения внутриглазных опухолей, а также цитостатики, которые увеличивают чувствительность опухолевых клеток к радиоизлучению.
Глазные проявления сахарного диабета
Диабетическая ретинопатия (ДР) — специфическое поражение сосудов сетчатки глаз характерное, для инсулинзависимой и инсулиннезависимой формы диабета ведущая к существенному снижению зрения (вплоть до слепоты).
Основными причинами развития заболевания являются сосудистые изменения (повышение проницаемости и рост новообразованных сосудов сетчатки.
Лечение диабетической ретинопатии проводится, как правило, двумя специалистами — офтальмологом и эндокринологом. Оно включает в себя как применение системных средств (инсулинотерапия, антиоксидатны, ангиопротекторы), так и местное лечение — глазные капли и лазерное вмешательство.
Лечение
Так как диабетическое поражение сетчатки имеет вторичный характер, решающим моментом становится системное ведение основного заболевания — регулярный контроль уровня сахара крови, а также артериального давления и функции почек.
Наиболее широко применяемый метод лечения диабетической ретинопатии и макулярного отека — лазерная терапия, выполняемая амбулаторно. Сущность данного метода сводится к следующему:
- Разрушить зоны гипоксии сетчатки, являющиеся источником роста новообразованных сосудов
- Увеличить прямое поступление кислорода к сетчатке из сосудистой оболочки
- Осуществить тепловую коагуляцию новообразованных сосудов
Витрэктомия — хирургическое вмешательство назначается при обширных внутриглазных кровоизлияниях либо запущенной форме пролиферативной ретинопатии. Ее суть заключается в оперативном удалении из глазной полости, сгустков крови, помутневших частей стекловидного тела, фиброваскулярных тяжей с поверхности сетчатки. При этом аспирация (отсасывание жидкости) стекловидного тела должна проводиться в максимально полном масштабе. Удаляется (если возможно) задняя гиалоидная мембрана, расположенная между стекловидным телом и сетчаткой, которая играет не последнюю роль в прогрессировании пролиферативной ретинопатии.
Диабетический макулярный отек (ДМО) — накопление жидкости и/или утолщение сетчатки в области желтого пятна (макулы). ДМО может развиться на любой стадии диабетической ретинопатии.
Острота зрения при этом может снижаться, особенно если вовлечена центральная часть макулярной зоны (центральная ямка), а может и долгое время сохраняться высокой, если изменения находятся несколько периферийнее центральной ямки.
Макулярный отек трудно диагностировать при прямой офтальмоскопии, поскольку она не обеспечивает стереоскопическое видение, необходимое для выявления утолщения сетчатки. Для диагностирования ДМО глазное дно осматривают с расширенным зрачком стереоскопически (бинокулярно) при помощи щелевой лампы и линз (контактных и бесконтактных). Стереоскопические снимки глазного дна и оптическая когерентная томография — важные дополнительные методы исследования при подозрении на ДМО. Флуоресцентную ангиографию часто используют для определения объема и метода лечения — лазерокоагуляция (фокальная или сетчатая) или витреоретинальная хирургия.
Диабетический макулярный отек лечится своевременной лазеркоагуляцией сетчатки и введением лекарственных средств в полость стекловидного тела (Луцентис, Озурдекс)
Глаукома
Термин «глаукома» (др.гр. — синее помутнение глаза) встречается еще в 400 году до нашей эры в работах Гиппократа. Однако современные представления об этом заболевании стали формироваться лишь в средние века.
Сегодня понятие «глаукома» объединяет достаточно обширную группу болезней глаз, различного течения и происхождения. Как ни странно, но и поныне не существует единого мнения о причинах начала заболевания. Однако в отсутствии лечения, итог у этих, как кажется на первый взгляд, совершенно разных недугов, один — полная атрофия зрительного нерва и последующая слепота.
Для здорового глаза характерно определенное, постоянно поддерживаемое давление
Развиваясь, глаукома нарушает циркуляцию этой жидкости, которая, не имея возможности оттока, скапливается внутри и глазное давление начинает неуклонно расти.
Под влиянием колоссальных нагрузок нарушается кровоснабжение зрительного нерва. В результате происходит его атрофия, после чего зрительные сигналы больше не могут поступать к головному мозгу. Человек начинает видеть слабее, нарушается периферическое зрение (ограничивается зона видимости). Итог — слепота.
Сегодня специалисты выделяют следующие клинические формы заболевания:
- Открытоугольная глаукома
- Закрытоугольная глаукома
По статистике более 90% всех случаев заболевания данным недугом — открытоугольная глаукома. При этой форме заболевания естественная дренажная система глаза теряет свои физиологические функции, вследствие чего, внутриглазное давление начинает постепенно повышаться. Зачастую, открытоугольная форма глаукомы характеризуется бессимптомным и практически незаметным течением болезни. Так как сужение поля зрения происходит очень медленно (процесс может затянуться на несколько лет), больной иногда абсолютно случайно обнаруживает, что видит только одним глазом. В некоторых случаях, правда, можно услышать жалобы пациентов на периодически проявляющиеся «радужные круги» при взгляде на яркий свет, «затуманивание» и астенопические жалобы, связанные с ослаблением аккомодации.
При закрытоугольной глаукоме внутриглазная жидкость может накапливаться из-за отсутствия доступа к анатомической дренажной системе, так как радужка закрывает угол передней камеры. Как результат — нарастание внутриглазного давление, что может спровоцировать острый приступ глаукомы.
Диагностика
- Исследование поля зрения пациента (компьютерная периметря)
- Измерение рефракции (способности оптики глаза к преломлению световых лучей)
- Измерение внутриглазного давления
- УЗИ глаз
- Измерение глубины передней камеры и толщины хрусталика
- Оценку строения угла передней камеры, по которому осуществляется отток жидкости (гониоскопия)
Это позволяет выявить начальные проявления болезни, которые возникают еще до наиболее ранних изменений зрения, чтобы вовремя начать лечение и остановить развивающийся патологический процесс.
Лечение
Медикаментозные средства (глазные капли) при этом направлены только на снижение внутриглазного давления. Данных лекарственных средств представлено достаточно много и все они обладают различным действием.
Операции
Зачастую применения капель и физиотерапии недостаточно, для того, чтобы нормализовать давление и остановить процесс потери зрения. Непроникающая глубокая склерэктомия (НГСЭ) — оперативное вмешательство, позволяющее восстанавливать естественный баланс жидкости глаза при открытоугольной форме глаукомы.
Закрытоугольные формы лечат как традиционными операциями, так и методом удаления прозрачного хрусталика, с последующей имплантацией интраокулярной линзы (если величина хрусталика не соответствует величине глаза).
Сосудистая и дистрофическая патология сетчатки
Дистрофия сетчатки — очень обширное понятие, которое охватывает большое число отдельных болезней, которые бывают самостоятельными либо возникают вследствие других болезней. Дистрофия сетчатки — одна из причин ухудшения либо полной потери зрения. Эта болезнь характерна и для людей в молодом возрасте, и для пожилых. Дистрофия сетчатки может долго ничем не проявляться субъективно, но она приводит к необратимым изменениям глаза.
Все дистрофии сетчатки разделяются на наследственные и приобретенные, последние делятся в свою очередь на периферические и центральные.
Периферические дистрофии сопровождаются дегенеративными изменениями периферии сетчатки, которые не затрагивают макулярную область, и обычно является осложнением воспаления глаза, травмы глаза либо миопии.
Центральная дистрофия сетчатки — дегенеративные изменения, которые возникают в макулярной области (месте самого четкого видения). Наиболее частые заболевания — макулярная возрастная дистрофия и серозная центральная ретинопатия.
Диагностика
- Периметрия и визометрия
- Осмотр глазного дна
- Флюоресцентная ангиография
- УЗИ глаза
Лечение
Самым эффективным методом лечения является лазеркоагуляция — она предотвращает развитие серьезного осложнения дистрофий — отслоения сетчатки.
Катаракта
Катаракта — заболевание, при котором нарушается прозрачность хрусталика, что приводит к снижению остроты зрения. Хрусталик здорового человека представляет собой прозрачную оптическую линзу, проходя сквозь которую, световые лучи фокусируются на сетчатке. При катаракте происходит постепенное замещение водорастворимых белков, обеспечивающих прозрачность хрусталика, водонерастворимыми белками, что сопровождается сопутствующим воспалением и отеком хрусталика. При нарушении прозрачности хрусталика изображение, получаемое на сетчатке, становится нечетким и как бы размытым. Катаракта глаза — это хроническое прогрессирующее заболевание, помутнение хрусталика является необратимым.
Различают врожденную и приобретенную катаракту. Приобретенные катаракты могут быть следствием возрастных изменений (старческая катаракта), травмы глаза (травматическая катаракта), воздействия радиационного излучения (радиационная катаракта), других заболеваний внутренних органов (вторичная катаракта).
Катаракта развивается исподволь и протекает безболезненно. Первые симптомы катаракты проявляются в виде появления мушек, небольших затемнений перед глазами, двоение. У больных возникают трудности при чтении из-за уменьшения контрастности текста, но острота зрения, как правило, остается неизменной. Начальная стадия заболевания, при которой описанные симптомы не прогрессируют, может продолжаться от нескольких лет до
Диагностика
Для выявления заболевания применяются стандартные (исследование при помощи щелевой лампы — биомикроскопия, определение остроты и полей зрения, измерение внутриглазного давления, офтальмоскопия) и специальные (денситометрия, УЗИ) методы офтальмологического обследования.
Лечение
На начальных стадиях катаракты назначается медикаментозная терапия: глазные капли, содержащие витамины (РР, А, В, С), антиоксиданты, аминокислоты, цистеин, глютатион, АТФ.
Хирургическое лечение является единственным радикальным методом излечения от катаракты. В ходе операции пораженный катарактой хрусталик удаляют, а на его место устанавливается искусственная интраокулярная линза (ИОЛ). В настоящее время основными операциями, которые выполняются при катаракте, являются ультразвуковая факоэмульсификация, экстракапсулярное или интракапсулярное удаление хрусталика с последующей установкой ИОЛ.
Косоглазие
Косоглазие — патология, при которой один или оба глаза при взгляде прямо поочередно отклоняются в сторону, т. е. смотрят в разных направлениях. В норме движения обоих глаз при взгляде на предмет симметричны, поэтому изображения, воспринимаемые правым и левым глазом, в коре головного мозга соединяются в единую объемную картинку (т.н. бинокулярное зрение). При косоглазии сочетанная работа глаз нарушается, и соединение изображений в единыйобраз становится невозможным. Для компенсации возникающих нарушений зрения центральная нервная система «выключает» изображение, которое поступает от косящего глаза. С течением времени длительное выключение из процесса зрения косящего глаза может привести к развитию амблиопии.
Нередко косоглазие можно выявить уже при наружном осмотре пациента. У детей до года косоглазие, выявляемое при наружном осмотре, может оказаться мнимым, это связано с особенностями строения глазницы в этом возрасте. Пациент, страдающий косоглазием, может предъявлять жалобы на повышенную утомляемость глаз, частые головные боли, появление головокружений, одностороннее ухудшение зрения.
Косоглазие может быть врожденной или приобретенной патологией. В зависимости от характера отклонения глаз от зрительной оси различают:
- Сходящееся косоглазие (синоним эзотропия), при котором косящий глаз отклоняется в сторону переносицы. Патология обычно появляется в раннем возрасте. Нередко возникает при дальнозоркости средней или высокой степени.
- Расходящееся косоглазие (синоним экзотропия), при котором косящий глаз отклоняется в сторону виска. Причиной такого вида косоглазия может быть миопия средней или высокой степени, особенно в раннем детском возрасте, травмы, инфекционные заболевания, испуг.
- Вертикальное косоглазие, при котором глаз косит кверху или книзу.
- Атипичные и сочетанные виды косоглазия — редко встречающиеся формы заболевания, связанные с генетическими нарушениями (такими как синдром Дауна, синдром Мебиуса, синдром Крузона и пр.).
Диагностика косоглазия
Для диагностики косоглазия и установления формы заболевания используют физикальное обследование (объем движений глаз, острота зрения, прозрачность сред, реактивность зрачков), тесты для оценки бинокулярного зрения.
Лечение
Важно вовремя выявить и начать лечение косоглазия как можно раньше, т.к. от этого зависит прогноз и возможность восстановления зрения. Лечение косоглазия должно быть комплексным. Применяется очковая коррекция (или ношение контактных линз), аппаратные методы лечения для устранения амблиопии.
Мероприятия по восстановлению бинокулярного зрения, в ряде случаев требуется хирургическое лечение. Сама по себе операция является преимущественно косметической процедурой, после нее все равно необходимо проводить курс аппаратного лечения.
Отслойки сетчатки
Сетчатка является внутренней тонкой оболочкой глазного яблока, локализация которой приходится на область между сосудистой оболочкой глаза и стекловидным телом. Ее функция — восприятие зрительной информации. В сетчатке отсутствуют чувствительные нервные окончания, поэтому заболевания ее протекают безболезненно.
Сетчатка и сосудистая оболочка в норме располагаются плотно, прилегая друг к другу. Патологическое состояние, характеризующееся их разъединением, называется отслойкой сетчатки. Если человеку с отслойкой сетчатки не оказать в срочном порядке квалифицированную медицинскую помощь, этот процесс станет необратимым и чреват полной потерей зрения.
В зависимости от причин, вызвавшей данную патологию, выделяют:
- Травматическую отслойку, возникающую как следствие от перенесенной травмы
- Регматогенную (греч. rhegma — разрыв) отслойку, являющуюся следствием разрыва сетчатой оболочки глаза
- Тракционную отслойку, которая связана с растяжением сетчатой оболочки, характерной для пациентов, имеющих изменения стекловидного тела
- Экссудативную отслойку, возникающую вследствие возникновения новообразований либо воспалительных заболеваний глаз
Диагностика
При возникновении вышеупомянутых признаков и симптомов нужно незамедлительно показаться врачу-офтальмологу. Стоит помнить, что любое промедление в такой ситуации, может обернуться необратимыми последствиями для зрения.
Комплексное обследование, предпринимаемое при подозрении на отслойку сетчатки, включает:
- Определение остроты зрения
- Ревизию глазного дна (офтальмоскопию)
- Анализ полей зрения (периметрию)
- Ультразвуковое сканирование
- Биомикроскопические исследования
Лечение
Данная патология лечится только оперативным способом, и требует немедленного хирургического вмешательства. Цель лечения — ограничение области разрыва и предупреждение дальнейшего прогрессирования отслоения в сетчатой оболочке. Для этого применяют экстрасклеральные вмешательства (баллонирование и пломбирование склеры в месте разрыва) и эндовитреальные вмешательства (витрэктомию с откачиванием субретинальной жидкости и дальнейшей тампонадой места разрыва).
При отслойке сетчатки могут также применять лазерные методы лечения, включая профилактическую и ограничительную лазеркоагуляцию сетчатки.
Птеригиум
Птеригиум (крыловидная плева) — распространенное заболевание конъюнктивы глазного яблока, характеризующееся её разрастанием на роговицу глаза. Болезнь прогрессирует со временем. Гистологическая предпосылка к образованию птеригиума — единое происхождение конъюнктивы и роговицы. Многие не замечают у себя развитие патологического расстройства по причине маленьких и поначалу едва заметных размеров новообразования. Иногда птеригиум быстро разрастается и продвигается к зрачку, снижая остроту зрения человека и приводя к значительному косметическому дефекту.
Симптомы птеригиума
- Незначительное помутнение периферии роговицы, являющееся первым признаком развивающегося птеригиума. На этом этапе у пациента отсутствуют жалобы. Имеется лишь неярко выраженный косметический дефект.
- Появление нароста на роговице, имеющего непрозрачную консистенцию. Такой нарост достаточно заметен и растет обычно со стороны носа.
- Ощущение инородного тела в конкретном глазу, которое возникает, потому что птеригиум начинает возвышаться над поверхностью роговицы, раздражая рецепторы нервных окончаний, расположенные на внутренней стороне века.
- Непрекращающееся раздражение глаза. Причина которого — отсутствие на поверхности новообразования слезной пленки, а также нарушение формирования такой пленки на здоровом участке роговицы. Непроходящее чувство сухости в глазу.
- Постепенное снижение остроты зрения. Этот симптом появляется, когда птеригиум нарастает на центр роговицы, в результате чего прохождение света внутрь глазного яблока нарушается.
- Если птеригиум воспален, наблюдается гиперемия глазного яблока, зуд, отек конъюнктивы, повышенное слезотечение.
Диагностика птеригиума
Выявляется данная патология легко, так как врач видит её невооруженным глазом.
Щелевая микроскопия (биомикроскопия) помогает специалисту подробнее рассмотреть очаг поражения. Данный метод диагностики позволяет дать оценку очертаниям птеригиума, осмотреть его поверхность, определить степень его сращения с роговицей.
Лечение птеригиума
Крыловидная плева лечиться хирургическими методами и консервативными.
Если новообразование не поражает зрачок и не приносит серьезных неудобств пациенту, данный очаг можно не удалять. Проводится операция в данном случае исключительно по желанию пациента с целью устранения косметического дефекта. Больному показаны препараты искусственной слезы и противовоспалительная терапия. После удаления образования хирургическим путем, назначается применения противовоспалительных и антибактериальных каплей и мазей на несколько дней.
Неоваскулярная форма возрастной макулярной дегенерации (ВМД)
По данным Всемирной Организации Здравоохранения, возрастная макулярная дегенерация является одной из наиболее частых причин слепоты и слабовидения у лиц старшей возрастной группы. Возрастная макулярная дегенерация — хроническое дегенеративное нарушение, которым чаще всего страдают люди после 50 лет. Причем, по статистике возрастной макулярной дегенерацией чаще всего страдают женщины.
ВМД проявляется необратимым поражением макулярной зоны с прогрессирующим ухудшением центрального зрения. Согласно имеющимся данным, парный глаз поражается не позднее чем через 5 лет после заболевания первого.
В клинической практике выделяют две формы ВМД: «сухую» и «влажную». «Сухая» форма (9 из 10 пациентов с ВМД) прогрессирует в течение многих лет, вызывает глубокую потерю центрального зрения только у
При дегенеративных нарушениях происходит снижение центрального зрения в результате поражения макулы — наиболее важного отдела сетчатки.
Возрастная макулярная дегенерация в большинстве случаев ведет к слепоте и до сегодняшнего дня относилась к неизлечимым заболеваниям. Существовавшие ранее методы позволяли лишь поддержать зрение, но никак не улучшить его.
Симптомы неоваскулярной формы макулярной дегенерации:
- Снижение остроты зрения
- Снижение контрастной чувствительности
- Центральная скотома
- Метаморфопсия — восприятие предметов в искаженном виде
Цель лечения возрастной макульной дегенерации
При лечении возрастной макулярной дегенерации целью является предотвращение роста аномальных кровеносных сосудов путем блокирования стимуляторов роста новых сосудов, а также разрушающее воздействие на существующую неоваскулярную сеть с целью прекращения кровотечения. Добиваться этого при существовавших ранее методах не представлялось возможным!
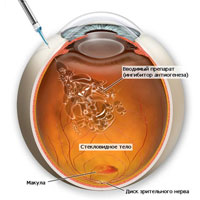
Настоящим спасением стал для пациентов с возрастной макулярной дегенерацией стал препарат ЛУЦЕНТИС, который в июне 2006 года был утвержден FDA, как уникальное средство для лечения возрастной макулярной дегенерации, а в 2008 году — зарегистрирован и в России. Лечение при помощи ЛУЦЕНТИСа позволяет не только замедлять прогрессирующее падение зрения, но и восстановить остроту зрения у многих пациентов.
Препарат ЛУЦЕНТИС вводится в стекловидное тело в дозе 0,5мг (0,05мл). Сначала проводятся 3 последовательные ежемесячные инъекции Луцентиса (фаза «стабилизации»), затем Количество инъекций рекомендует врач в зависимости от состояния зрительных функций и степени заболевания (фаза «поддержания»). Интервал между введениями доз составляет как минимум 1 месяц.
Инъекции ЛУЦЕНТИСа выполняются 1 раз в месяц (курс составит 3 инъекции). Обычно после этого наступает фаза стабилизации. Однако,
Периферические дистрофии и разрывы сетчатки
При выявлении разрывов и истончений сетчатки проводят лечение — профилактическую лазерную коагуляцию сетчатки или отграничивающую лазерную коагуляцию сетчатки. При помощи специального лазера производится воздействие на сетчатку по краю разрыва, и, таким образом, происходит «склеивание» зоны разрыва (рубцевание) с подлежащими оболочками глаза, что препятствует проникновению жидкости под сетчатку и ее отслаиванию в этом месте. Лазерная коагуляция проводится амбулаторно. Она занимает несколько минут и хорошо переносится даже детьми. В некоторых случаях, например, при недостаточно прозрачных средах глаза, производится криопексия зоны разрыва (лечение холодом) через конъюнктиву задней стенки глаза. Эта процедура также может проводиться амбулаторно. Современные лазеры дают возможность лечить не только истончения и разрывы, но и субклинические (т. е. маленькие) и даже плоские ограниченные отслойки сетчатки.
Офтальмологический лазер Novus Spectra
Офтальмологические лазеры Novus Spectra — это фотокоагуляторы с улучшенной оптикой, расширенным диапазоном мощностей и беспрецедентной надежностью.
Двухпортовая система офтальмологического лазера Novus Spectra совместима с широким спектром аксессуаров, что обеспечивает получение оптимальных результатов как в лазерном кабинете, так и в операционной.
Достоинства офтальмологического лазера Novus Spectra:
- Расширенный диапазон возможностей
- Технология DPSS (diode-pumped solid-state) последнего поколения позволяет компактной системе Novus Spectra регулировать мощность излучения от 50 до 2500 мВт, а активная система охлаждения обеспечивает стабильный выход лазерного луча.
- Офтальмологические лазеры имеют превосходную оптику.
- Однородный лазерный луч
- Профессиональная оптика и передовая система доставки лазерного луча обеспечивают равномерное распределение энергии по всему фокусному пятну офтальмологического лазера, что делает манипуляции на сетчатке беспрецедентно точными и безопасными.
- В результате мы получаем однородное лазерное пятно с равномерным распределением энергии по всей его площади, что исключает возможность образования «горячих точек» на этой площади.
- Фильтры ClearView
- Безупречная визуализация офтальмологического лазера.
- Фильтры Lumenis ClearView со специальным покрытием устраняют искажение цветопередачи и улучшают передачу белого цвета. Данное покрытие предохраняет фильтр от царапин и влияния повреждающих факторов внешней среды.
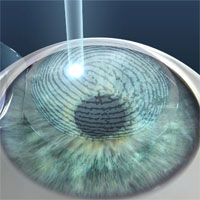
Лазерная коррекция зрения
LASIK (ЛАСИК, ЛЕЙСИК, ЛАЗИК) — самый популярный метод лазерной коррекции зрения в мире, по которому ежегодно выполняется несколько миллионов операций. LASIK — это аббревиатура полного названия операции «Laser Assisted In Situ Keratomileusis», предложенной греческим доктором Палликарисом еще в 1990 году.
На сегодняшний день, LASIK — самый безопасный, высокотехнологичный и проверенный временем метод лазерной коррекции зрения, позволяющий получить высокую остроту зрения и стабильность результатов. LASIK применяется для коррекции близорукости, дальнозоркости и астигматизма, позволяя пациентам избавиться от ношения очков и контактных линз.
Почему же эта методика стала такой популярной?
LASIK имеет ряд преимуществ перед другими рефракционными операциями. А именно:
- Быстрое восстановление зрения
- Отсутствие боли
- Короткое время операции
- Отсутствие швов и рубцов
- Стабильность результатов
Суть метода LASIK заключается в использовании «холодного» ультрафиолетового луча эксимерлазера для изменения оптической силы роговицы. Изменение рефракции роговицы позволяет добиться точной фокусировки лучей света на сетчатке глаза, что и определяет высокую остроту зрения. Пациенты с близорукостью имеют слишком крутую форму роговицы, и цель LASIK сделать ее более плоской. Пациенты с дальнозоркостью, напротив, нуждаются в придании роговице более крутой формы. При астигматизме роговице придается правильная сферическая форма.
Операция LASIK состоит из 3 основных этапов:
- Создание лоскута роговицы
- Проведение лазерной коррекции
- Возвращение лоскута роговицы в исходной положение
Вся операция занимает
Пациента может беспокоить слезотечение, резь и чувство песка в глазах. Яркий свет может усиливать эти ощущения, поэтому необходимо защитить глаза темными очками. Сутки после операции нужно избегать любых прикосновений к глазу, чтобы не сместить роговичный лоскут. Обязательным условием успешного результата операции является строгое соблюдение всех ограничений и назначений лечащего врача. Пациент получает подробную схему лечения из
На следующий день после операции пациент приезжает на контрольный осмотр. В большинстве случаев к этому времени, острота зрения максимально близка к прогнозируемой, но уже без очков и контактных линз. Острота зрения может колебаться и незначительно варьировать в течение нескольких дней или недель, пока идет активный процесс заживления, что зависит от индивидуальных особенностей пациента.
LASIK относится к косметическим процедурам, и в большинстве клиник не выдается больничный лист. Пациент может приступать к своей работе или учебе уже на следующий день после операции, если она не противоречит ограничениям.
Большинство людей достигают 100% остроты зрения после LASIK, а иногда и более. Основная задача LASIK избавить пациента от ношения очков и контактных линз.
В редких случаях, получив высокую остроту зрения после операции, пациенты могут отмечать постепенное ухудшение зрения в отдаленном периоде, так называемый «регресс». Это может быть связано с прогрессирующей близорукостью, когда глазное яблоко все еще продолжает расти в длину. Этот вопрос можно обсудить с хирургом, чтобы определить возможно ли проведение докоррекции с помощью повторного LASIK.
Даже если вы имеете прекрасное зрение после LASIK, к 45 годам вам все равно могут требоваться очки для чтения. Это нормальный физиологический процесс, называемый пресбиопией. Ваше зрение вдаль будет оставаться четким, но при работе на близком расстоянии вы будете испытывать затруднения.
Очень часто можно встретить термин «Супер Lasik». Но в научных медицинских публикациях данный термин «Супер Lasik» (именно с приставкой «Супер») не употребляется, официальным медицинским термином не является. Производителями оборудования для лазерной коррекции зрения данный термин также не употребляется. Название «Супер Lasik» получило некоторое распространение в рекламе как российских, так и зарубежных медицинских клиник, по-видимому старающихся привлечь к себе дополнительное внимание за счет «яркой терминологии».
Панретинальная лазеркоагуляция сетчатки (ПРЛК)
Основная цель панретинальной лазеркоагуляции при лечении ретинопатии заключается в разрушении лазером всех зон сетчатки с нарушенным кровоснабжением. Лазерное воздействие на эти участки приводит к тому, что сетчатка прекращает вырабатывать вазопролиферативные вещества, стимулирующие неоваскуляризацию, вызывая регресс уже имеющихся новообразованных сосудов, тем самым приводя к стабилизации пролиферативного процесса. При своевременном выявлении новообразованных сосудов лазерная коагуляция сетчатки позволяет предупредить слепоту в подавляющем большинстве случаев.
Данный метод применяется, в основном, при пролиферативной форме диабетической ретинопатии и при препролиферативной диабетической ретинопатии, характеризующейся наличием обширных участков ишемии сетчатки с тенденцией к дальнейшему прогрессированию.
В зависимости от стадии диабетической ретинопатии, формы макулопатии Ваше лечение может включать в среднем
Лазерное лечение диабетической ретинопатии в случаях с быстропрогрессирующей формой фиброваскулярной пролиферации при сахарном диабете I типа, при наличии новообразованных сосудов диска зрительного нерва, быстром прогрессировании процесса на другом глазу или при неоваскуляризации переднего отрезка глаза подразумевает более активную, «агрессивную» тактику и максимальные объемы лазерокоагуляции сетчатки. В таких случаях возможно выполнение за первый сеанс не менее 1000 коагулятов, с последующим добавлением еще 1000 коагулятов за второй сеанс, проводимый, как правило, через неделю.
Лечение ретинопатии при сахарном диабете обязательно должно включать последующие осмотры пациентов и при необходимости проведение им дополнительного лазерного лечения. Как правило, первый осмотр после первичного лазерного лечения (панретинальной лазеркоагуляции сетчатки) следует проводить через 1 месяц. В дальнейшем частота осмотров определяется индивидуально, в среднем 1 посещение в 1 — 3 месяца в зависимости от тяжести течения диабетической ретинопатии.
Лазерная коагуляция сетчатки эффективна в 59% — 86% случаев, позволяя добиться стабилизации пролиферативного процесса и сохранить зрение в течение многих лет у большинства пациентов, страдающих сахарным диабетом при условии адекватной коррекции таких системных факторов, как гипергликемия, гипертония, нефропатия, сердечная недостаточность.
Отзывы пациентов
Сергей Евгеньевич М. (г. Подольск), 04.01.2026Касатикова Евгения Валерьевна, спасибо Вам! Пусть в Новом году сбудутся все Ваши мечты и чаянья!
Страница врача: Касатикова Евгения Валерьевна
Эльвира Леонидовна У., 87 лет (г. Москва), 03.01.2026Выражаю огромную благодарность Матвею Евгеньевичу Калинину за его внимательное обращение к пациентам и профессионализм в работе.
Я обратилась к нему по поводу проблем со зрением. Доктор провел тщательное обследование, в результате была проведена операция обеих глаз по удалению катаракты с заменой хрусталиков. Операция (октябрь 2025 г.) проведена блестяще. Очень важно, что во время операции Матвей Евгеньевич озвучивал свои действия и возможные мои ощущения, это очень успокаивало и обе операции прошли без волнения. После первой операции, вечером того же дня, я вдруг увидела мир таким ярким, это было так неожиданно и волнительно, прозрела! После второй операции доктор сделал лазерную коррекцию и оба глаза меня порадовали.
Желаю доктору новых достижений в его ответственном труде, здоровья и много счастливых моментов в жизни. Спасибо!
Страница врача: Калинин Матвей Евгеньевич
Л.Е.Р. (г. Москва), 30.12.2025Хочу поздравить Центр офтальмологии с наступающим 2026 Новым годом и пожелать всему коллективу здоровья и успехов на вашем нелёгком поприще!
В октябре и ноябре 2025 года мне были проведены операции по замене хрусталика на обоих глазах. Я очень боялась, но благодаря чуткому и внимательному отношению ко мне операции прошли успешно. Я очень благодарна Тутаеву Д.Б. и профессору Шишкину М.М. за наблюдение и последующее лечение.
С глубоким уважением, Л.Е.Р.
Страница врача: Тутаев Дмитрий Борисович
Михаил Т. (г. Москва), 17.12.2025В конце сентября — начале октября 2025 года мне были сделаны операции по лечению катаракты и замене хрусталиков. Я 45 лет ходил в очках, а последний год почти перестал видеть правым глазом. Всегда боялся делать операцию на глазах.
Но когда попал на прием к Мартынову Андрею Олеговичу мои страхи рассеялись. Он меня обследовал, внимательно выслушал, посоветовал наиболее оптимальный для меня вариант лечения. И самое главное — вселил в меня уверенность, что все будет хорошо. Несмотря на его молодость, он проявил себя как опытный и заботливый доктор и отлично провел обе операции.
Все время, что находился в стационаре, я чувствовал заботу и внимание к свое скромной персоне. И от Андрея Олеговича, и от других сотрудников отделения.
Теперь я прекрасно вижу! Все получилось именно так, как и обещал мне доктор. Мир вокруг меня заиграл новыми яркими красками.
Выражаю благодарность Мартынову Андрею Олеговичу за его профессионализм и внимательность, всем сотрудникам Центра офтальмологии за ответственное и доброжелательное отношение ко мне и к другим пациентам. Из всех стационаров, где я побывал, к сожалению, за последние 10 лет, Пироговский Центр оставил у меня самые лучшие впечатления.
Страница врача: Мартынов Андрей Олегович
И.Е.Е. (Московская область, г. Королев), 17.12.2025Катаракта обоих глаз поставила передо мной задачу — найти клинику, где я буду делать операцию по замене хрусталика.
Пироговский Центр был третьим, который я посетила для выбора места операции. Попала на прием к офтальмологу Мартынову Андрею Олеговичу.
Андрей Олегович провел полный осмотр моих глаз. Предложил варианты линз. Показал, как они выглядят, объяснил, в чем разница. Ответил подробно на все мои вопросы. Выслушал мои пожелания. Потом рекомендовал то, что более подходит мне. Внимательный и спокойный, он вселил в меня уверенность и рассеял страх. Я поняла, что именно здесь буду делать операцию!
Перед первой операцией я очень волновалась. Все прошло отлично. Андрей Олегович проговаривал все, что он делает во время операции и что я должна чувствовать.
Операция на второй глаз по плану стояла через неделю, но я попросила отложить, чтобы немного привыкнуть к «новому глазу». И я очень благодарна Андрею Олеговичу, что он не стал настаивать :) В течение месяца дважды приглашал меня на осмотр прооперированного глаза. Потом прошла операция и на другой глаз.
Андрей Олегович подобрал мне линзы так, что я обхожусь без очков!
Спасибо огромное, Андрей Олегович, за Вашу профессиональную работу. Думаю, что именно таким и должен быть доктор! Восхищаюсь Вашим терпением, спокойствием и доброжелательностью, ведь контингент Ваших пациентов не молодой — и не видим, и не слышим, и с характером :)
Желаю Вам огромных успехов и удачи в работе, здоровья и счастья!
Страница врача: Мартынов Андрей Олегович
В.А.П. (Рязанская область, дер. Красный Куст), 06.12.2025Хочу выразить благодарность доктору Босову Э.Д. и его помощникам. Мне провели две операции: первую по удалению гемофтальма, а вторую по замене хрусталика. В обоих случаях все было на высшем уровне. Врач очень ответственный, не боится сложностей, ведь мне проводили операцию через 5 месяцев после перенесённого инфаркта, а это определённый риск. Но обе операции провели успешно и благодаря этому у меня восстанавливается зрение. Спасибо всем и лично доктору Босову Э.Д.!
Страница врача: Босов Эдуард Дмитриевич
Наталья Петровна И. (г. Москва), 04.12.2025Бабаева Дилара Байрамовна — замечательный доктор, врач от Бога! Мне повезло попасть к ней на операцию. Я так боялась, все-таки операция была по квоте — значит, сложная. Но Дилара Байрамовна еще и хороший психолог, она вселила в меня уверенность и спокойствие своим очень добрым, именно добрым отношением к пациентам — это дорогого стоит в наше время! Еще доктор Гааз сказал «Спешите делать добро», и Дилара Байрамовна живет по этому завету. Спасибо Вам огромное, Дилара Байрамовна!
Страница врача: Бабаева Дилара Байрамовна
Ирина Александровна Д. (г. Москва), 24.11.2025Здравствуйте! Хочу выразить огромную благодарность Тутаеву Дмитрию Борисовичу, который в сентябре 2025 года оперировал мне оба глаза в связи с заменой хрусталика из-за катаракты. Сначала была консультация, затем две операции, а потом прием для контрольного осмотра.
Дмитрий Борисович прекрасный хирург, отзывчивый человек. Снял все мои страхи, все процедуры были комфортны и понятны, манипуляции с его легкой руки прошли как полагается. На протяжении всего лечения он был заботлив и внимателен. Операции прошли хорошо, хотя я очень боялась. Он действительно на своем месте, врач от Бога.
Спасибо огромное! Моя жизнь преобразилась, со зрения минус 12 я теперь вижу минус три, а для меня это просто прозрение. Я очень благодарна.
Страница врача: Тутаев Дмитрий Борисович
Елена Николаевна Д. (Московская область, г. Химки), 30.10.2025В октябре 2025 г. перенесла две операции по удалению катаракты обоих глаз.
Выражаю огромную благодарность хирургу-офтальмологу Калинину Матвею Евгеньевичу, вернувшему мне возможность полноценно видеть и наслаждаться яркими красками окружающего мира.
Бесконечно признательна и благодарна Матвею Евгеньевичу, чудесному доктору, за высокий профессионализм, исключительно качественно проведенные операции, чуткое и добросердечное отношение.
Также благодарность всему персоналу Офтальмологического отделения за прекрасную работу, заботливое и доброжелательное отношение.
Большое спасибо!
Страница врача: Калинин Матвей Евгеньевич
Аян А. (г. Москва), 29.10.2025Хочу выразить огромную благодарность КДЦ «Измайловский» и лично Карпову Вадиму Евгеньевичу. Год назад я доверила ему самое дорогое — своё зрение! С первых минут я почувствовала уверенность, профессионализм и внимательное отношение. Всё прошло идеально, без осложнений. Уже через короткое время я увидела мир по-новому — ярко и чётко.
Прошел год — зрение отличное, самочувствие прекрасное. Я безумно благодарна Вадиму Евгеньевичу за высокий профессионализм, заботу и доброту. Благодаря ему я снова могу видеть мир ясно и наслаждаться каждым днём. Это врач, который не просто выполняет свою работу, а действительно возвращает людям качество жизни и радость видеть этот мир заново.
Страница врача: Карпов Вадим Евгеньевич
Ангелина В. (г. Москва), 28.10.2025Делала операцию 22 сентября. До этого зрение было примерно −3,75. После операции стало 100 % или даже 120 %! Спасибо большое Карпову Вадиму Евгеньевичу. Операция методом Фемтоласик прошла успешно. Было не больно, главное, не бояться! Всем рекомендую этого врача :)
Страница врача: Карпов Вадим Евгеньевич
А.Н.Ч. (г. Москва), 16.10.202511 лет назад делала лазерную коррекцию зрения у Карпова Вадима Евгеньевича (было почти минус 10). По моей рекомендации делали и мои друзья, знакомые. В сентябре 2025 года лазерную коррекцию зрения уже делали моей дочери (минус 4).
Спасибо Вадиму Евгеньевичу за внимание, профессионализм и хорошее настроение! Спасибо, что дали возможность увидеть мир другими глазами!
Страница врача: Карпов Вадим Евгеньевич
А.Н.М. (Смоленская область, г. Ельня), 14.10.202523.09.2025 провели сложную операцию по отслоению разрыва сетчатки. Операцию проводила Бабаева Дилара Байрамовна. Хочу выразить огромную благодарность ей и всему Пироговскому Центру!
Когда уже не оставалось надежды спасти глаз, Дилара Байрамовна совершила настоящее чудо и спасла зрение! Под ее наблюдением проходили и все осмотры.
Хочу сказать спасибо и всему персоналу: все чуткие, внимательные и отзывчивые!
Страница врача: Бабаева Дилара Байрамовна
Ирина Владимировна Ч. (г. Рязань), 25.09.2025Спасибо огромное Бабаевой Диларе Байрамовне за её золотые руки! Она спасла мне глаз! Было отслоение и разрыв сетчатки, который сразу не увидел врач в моем городе.
Дилара Байрамовна, Ваш успокаивающий голос прекрасно успокаивал, хотя я большой трус. Благодарю Вас, удачи Вам и достижения целей!
Страница врача: Бабаева Дилара Байрамовна
П.Н.Н. (г. Москва), 22.09.2025Выражаю благодарность врачу-офтальмологу Ледахивской Анастасии Андреевне.
Прекрасный отзывчивый специалист, разобралась в моей проблеме, объяснила причину снижения зрения, рассказала варианты решения, успокоила и подбодрила! Рекомендации и назначенное лечение помогли. Приятно иметь дело с такими ответственными докторами!
Страница врача: Ледахивская Анастасия Андреевна
Людмила К. (Московская область, г. Раменское), 09.09.2025Хочу выразить искреннюю благодарность доктору Нежуваке Ирине Александровне за высокий профессионализм в её работе! Очень грамотный, отзывчивый, компетентный и приятный в общении специалист. Всё очень доходчиво объясняет, ведёт лечение на высочайшем профессиональном уровне.
В июне и июле были плановые операции на двух глазах, все прошло очень хорошо. Спасибо большое!
Здоровья Вам, Ирина Александровна, благополучия и счастья! Рекомендую всем, кто ищет профессионального офтальмолога.
Страница врача: Нежувака Ирина Александровна
В.Л.Т. (г. Москва), 15.08.2025Ледахивская Анастасия Андреевна — очень профессиональный доктор. За короткое время приема была осуществлена всесторонняя проверка органов зрения и даны рекомендации по лечению. Что для меня существенно — были подробно разъяснены особенности состояния хрусталика и сетчатки, сосудистой оболочки, век и ресниц — это повышает доверие к полученным рекомендациям. К сожалению, не всем докторам можно доверять, но Анастасия Андреевна, на мой взгляд, заслуживает безусловного доверия! Трудно в коротком отзыве убедительно обосновать свое мнение, все слова кажутся банальными, но я сужу исходя из сравнения с другими докторами, с которыми за свои 68 лет сталкивался в разных медучреждениях. Я очень благодарен доктору Ледахивской!
Страница врача: Ледахивская Анастасия Андреевна
Виктро В. (г. Москва), 12.08.2025Калинин Матвей Евгеньевич — доктор с большой буквы. Я долго откладывал операцию из-за страха, но после общения с ним все сомнения исчезли. Он подробно объяснил, как всё будет проходить, ответил на все вопросы. Операция прошла легко, безболезненно. Уже на следующий день почувствовал огромную разницу. Спасибо!
Страница врача: Калинин Матвей Евгеньевич
И.Н.Л. (г. Москва), 12.08.2025Прошло уже две недели после операции, и я до сих пор не могу поверить, что снова вижу мир так чётко! Благодарю Калинина Матвея Евгеньевича за его профессионализм, внимательность и доброту. Перед операцией я очень волновалась, но доктор всё объяснил простым и понятным языком, успокоил. Операция прошла быстро, без боли. Сейчас зрение восстановлено на 100 %!
Страница врача: Калинин Матвей Евгеньевич
Александр Соломонович М., 81 год (г. Москва), 10.08.2025Я счастлив, что меня лечила (провела операции по поводу отслойки сетчатки) Евгения Валерьевна Касатикова. Высокий профессионал, золотые руки! Прекрасная женщина: умная, сильная, красивая, внимательная, доброжелательная. Благодарен, восхищаюсь, обожаю!
Страница врача: Касатикова Евгения Валерьевна
Татьяна Ивановна А. (г. Москва), 06.08.2025Что такое обрести вновь зрение? Это видеть каждый листочек, травинку, не спотыкаться о бордюры, носить голову высоко, а не опущенную вниз, не ходить, как ежик в тумане.
Спасибо огромное врачу Тутаеву Дмитрию Борисовичу! Мне 79 лет и я рада, что попала в золотые руки этого врача с добрым сердцем. Врача, который относится с большим вниманием и понимаем к нам, пожилым людям. Дмитрий Борисович — врач от бога. Он провел мне операции на оба глаза и теперь я хорошо вижу. Сделать такой божий подарок может только профессионал и человек с огромной и чистой душой.
Дмитрий Борисович, желаю Вам и дальше развивать Ваш талант — приносить людям благо. Благодарю судьбу за встречу с таким талантливым человеком!
Страница врача: Тутаев Дмитрий Борисович
А.С.С. (Московская область, г. Раменское), 13.07.2025Хочу выразить огромную благодарность врачу-офтальмологу Чехонину Егору Сергеевичу. Этот доктор внимательно ознакомился с историей моей болезни, провел дополнительные исследования, дал мне исчерпывающую информацию о вариантах лечения, особенностях и нюансах течения заболевания.
Егор Сергеевич, спасибо Вам за высокопрофессиональный подход и внимательное отношение к пациентам!
Также хочу выразить благодарность руководству и сотрудникам Пироговского Центра за отлично организованный механизм приема и обслуживания пациентов.
Страница врача: Чехонин Егор Сергеевич
Сергей Иванович К. (Владимирская область, г. Александров), 10.07.2025Хочу выразить огромную благодарность офтальмологу-хирургу Павловскому Олегу Александровичу и анестезиологу-реаниматологу Дядиченко Ивану Геннадьевичу! Как же мне повезло попасть в эти золотые руки. Спасибо!
Страницы врачей: Павловский Олег Александрович, Дядиченко Иван Геннадьевич
Сергей Борисович К. (Московская область, г. Королёв), 06.07.2025От всего сердца благодарю врача-офтальмолога Нежуваку Ирину Александровну. Попал к ней на приём впервые 29.07.2022. В этот же день было проведено обследование и поставлен диагноз: расщепление слоёв сетчатки, центральная серозная хориоретинопатия правого глаза. Спасибо за то, что именно этот врач оказался рядом в трудную минуту и помог справиться с серьёзной проблемой. Профессиональный подход и правильно назначенное лечение спасли мне зрение, которого я мог лишиться в 48 лет. Здоровья, счастья, благополучия, успехов в борьбе за здоровье пациентов желаю любимому доктору!
Страница врача: Нежувака Ирина Александровна
Валентина Николаевна Ж. (г. Москва), 27.06.2025Какие бы слова благодарности я сейчас не написала, их будет недостаточно.
От всего сердца хочу поблагодарить Калинина Матвея Евгеньевича за проведенные операции. Своими руками Вы сделали мне бесценный подарок — дали возможность видеть!
Доктор от Бога, с глубоким пониманием, бережным отношением и участием в судьбе каждого пациента.
Спасибо за золотые руки. У Вас большое будущее!
Страница врача: Калинин Матвей Евгеньевич
Валентина А. (г. Москва), 15.06.2025В канун Дня медицинского работника разрешите выразить искреннюю благодарность и признательность врачу Тутаеву Дмитрию Борисовичу за профессионализм и внимательное отношение к пациентам. Здоровья Вам и успеха во всем, Дмитрий Борисович!
Страница врача: Тутаев Дмитрий Борисович
Ольга Ивановна А. (г. Зеленоград), 12.06.2025Хочу выразить огромную благодарность Павловскому Олегу Александровичу. Не первый раз попадаю к нему на операцию. Операции проводились по разрыву сетчатки глаза и замене хрусталика. Олег Александрович — врач с золотыми руками. Проводит сложнейшие микрохирургические операции на высшем уровне. Очень добросовестный и ответственный врач! Спасибо ему за профессионализм, доброту и теплое отношение!
Страница врача: Павловский Олег Александрович
Марина Рашидовна А. (г. Москва), 29.05.2025Огромное спасибо моему доктору Карпову Вадиму Евгеньевичу! В 2008 году оперировалась у Вадима Евгеньевича по поводу близорукости и астигматизма. Носила очки −5,5. Доктор провел мне операцию LASIK. И вот сейчас, по прошествии 17 лет, еще раз говорю спасибо!
Приезжала неделю назад к Вадиму Евгеньевичу на осмотр, поскольку появились возрастные изменения глаз (мне 46 лет), но что касаемо проделанной операции — все идеально.
Вадим Евгеньевич, здоровья Вам и успехов в работе!
Страница врача: Карпов Вадим Евгеньевич
Т.И.Л. (г. Москва), 16.04.2025Выражаю огромную благодарность замечательным врачам-офтальмологам Нечкиной Татьяне Николаевне и Тутаеву Дмитрию Борисовичу.
Делала операцию по замене хрусталика (сложная катаракта) на фоне критического астигматизма. Татьяна Николаевна единственный доктор, которая смогла предложить мне такой элегантный вариант операции, который гарантированно улучшит качество моего зрения, при том, что всю мою сознательную жизнь глаз выполнял функцию «для мебели». Операция прошла успешно. Весь период нахождения в стационаре я чувствовала поддержку Татьяны Николаевны, ситуация была на контроле. Дмитрий Борисович провел операцию блестяще, предварительно многократно сверившись с показаниями диагностического оборудования. Хрусталик стоит идеально, восстановление прошло без осложнений, по прошествии нескольких месяцев зрение существенно улучшилось.
Татьяна Николаевна и Дмитрий Борисович — врачи по призванию, врачи высшей квалификации, внимательные, чуткие, настоящая команда профессионалов. Спасибо им огромное!
Дополнительно хотела поблагодарить весь медицинский персонал Офтальмологического отделения стационара за доброжелательность, индивидуальный подход к пациентам, а также за чистоту и вкусное питание.
Страницы врачей: Нечкина Татьяна Николаевна, Тутаев Дмитрий Борисович
О.Е.К. (г. Москва, г. Щербинка), 11.04.2025Первый раз пишу отзыв. Хочется сказать добрые слова благодарности за свое новое зрение. Сделала две операции по замене хрусталиков — осложненная катаракта.
Наблюдал меня и подбирал линзы Тутаев Дмитрий Борисович. Спасибо доктору за отношение — всегда ответит и объяснит, всегда на связи — очень ценное качество врача.
Так получилось, что одну операцию провел Карпов Григорий Олегович. Второй глаз оперировал Тутаев Дмитрий Борисович. Большое спасибо хирургам! Обе операции без осложнений, зрение вернулось на все 100 процентов.
Большая благодарность и за поддержку в послеоперационный период.
Страницы врачей: Карпов Григорий Олегович, Тутаев Дмитрий Борисович
Анастасия Андреевна Л. (г. Москва), 18.03.2025Наблюдалась у замечательного врача Карпова Вадима Евгеньевича, который провел мне лазерную коррекцию зрения. Я пришла со зрением −9, а ушла со зрением 120 процентов после операции.
Советую обращаться к Вадиму Евгеньевичу! Во время наблюдения был со мной очень внимателен, всегда отвечал на интересующие меня вопросы, все время выходил со мной на связь, сам по себе приятный и отзывчивый человек.
Операция прошла довольно быстро, без особых болезненных ощущений и последующих осложнений. Вадим Евгеньевич подробно описал процесс реабилитации, а также подробно ответил на мои вопросы.
Выражаю огромную благодарность всем, кто принимал участие в операции. Теперь я взгляну на мир по-новому!
Страница врача: Карпов Вадим Евгеньевич
Юлия Б. (г. Москва), 11.03.2025Огромное спасибо врачам Центра офтальмологии КДЦ «Измайловский» за возвращенное зрение. Нежуваке Ирине Александровне, которая готовила меня к операции физически и морально. Докторам Павловскому Олегу Александровичу и Калинину Матвею Евгеньевичу за проведенные операции.
У вас золотые руки, чуткие сердца, бережное отношение к пациентам. Теперь я вижу мир во всем его разнообразии и красках. Это незабываемое ощущение, которое было только в детстве и молодости. Благодаря вам я обрела его вновь. Низкий поклон за вашу ювелирную работу!
Страницы врачей: Калинин Матвей Евгеньевич, Нежувака Ирина Александровна, Павловский Олег Александрович
М.А.Ф. (г. Москва), 20.02.2025Хочу выразить огромную благодарность врачу Лебедько Маргарите Сергеевне за высочайший профессионализм и преданность своему делу. Очень грамотный, внимательный и ответственный врач!
Делали коррекцию зрения методом Транс-ФРК, поскольку другой метод не подходил по особенностям толщины роговицы. Перед операцией врач все подробно рассказала и объяснила. Сама коррекция прошла быстро и безболезненно. Восстановление проходило стандартно, капала капли в глаза по назначению врача и соблюдала все рекомендации. Маргарита Сергеевна всегда была со мной на связи.
Итог: я вижу 100 %, до последней буквенной строки. Очень счастлива, что попала в руки такого замечательного врача! Еще раз спасибо за профессионализм, старания, знания, усилия и советы. Это так здорово — видеть этот мир без линз!
Страница врача: Лебедько Маргарита Сергеевна
В.И.Ф. (г. Москва), 19.02.2025Ледахивская Анастасия Андреевна — хороший и отзывчивый специалист. Очень внимательно выслушала меня, провела осмотр и поставила диагноз. Выписала рецепт и дала рекомендации для поддержания и лечения зрения. Рекомендую обращаться к ней для лечения проблем со зрением.
Страница врача: Ледахивская Анастасия Андреевна
Яна Игоревна Е. (г. Москва), 17.02.2025Хочу поделиться своим опытом обращения к офтальмологу Карпову Вадиму Евгеньевичу. Я давно мучилась с проблемами зрения и, наконец, решилась на визит к специалисту. С первых минут общения Вадим Евгеньевич произвел на меня впечатление настоящего профессионала. Он был очень внимателен и подробно объяснил все этапы обследования, что помогло мне успокоиться и понять, чего ожидать.
Операция, которую мне пришлось пройти, прошла быстро и безболезненно. Я была приятно удивлена тем, как аккуратно и уверенно действовал Вадим Евгеньевич. Он действительно знает свое дело! После операции я сразу заметила значительное улучшение зрения, и это было невероятно приятно.
Кроме того, я хочу отметить его доброжелательность и чуткость. Он всегда отвечал на мои вопросы и поддерживал меня в процессе восстановления. Теперь я вижу мир ярче и четче, и это благодаря его профессионализму.
Если вы ищете офтальмолога, могу с уверенностью рекомендовать Карпова Вадима Евгеньевича. Это замечательный специалист, который действительно заботится о своих пациентах!
Страница врача: Карпов Вадим Евгеньевич
Евгения З. (г. Москва), 11.02.2025Хочу оставить отзыв о лазерной коррекции зрения. Операцию проводил врач-офтальмолог высшей категории, к. м. н. Карпов Вадим Евгеньевич. Очень довольна результатом процедуры, внимательным и чутким отношением Вадима Евгеньевича. Профессионал с большой буквы, врач от Бога! После процедуры вижу прекрасно. Жалею, что не сделала раньше. Желаю всяческих успехов!
Страница врача: Карпов Вадим Евгеньевич
Алексей Х. (г. Красноярск), 08.02.2025Хочу поблагодарить офтальмологов Пироговского Центра и персонально хирурга Олега Александровича Павловского. Это большие профессионалы своего дела, а Олег Александрович просто кудесник. Благодаря его мастерству у меня сохранилось зрение после разрыва сетчатки. Глаз практически не видел, был полностью темным, но мне провели две операции и вернули зрение.
А сейчас, после замены хрусталика на интраокулярную линзу, я вижу этим глазом на 80 %! При том, что изначально (после разрыва сетчатки) я надеялся хотя бы просто видеть им хоть что-то и иметь возможность работать.
Второй же глаз после установки искусственного хрусталика и вовсе видит почти на 100 %! Я впервые за последние 30 лет своей жизни не ношу очков! Не думал, что такое вообще возможно. Сейчас я могу полноценно работать, водить машину, заниматься спортом и вообще радоваться жизни :)
Отдельно хочу поблагодарить лазерного хирурга Татьяну Николаевну Нечкину, которая провела мне операции по укреплению сетчатки на обоих глазах. Рекомендую всем, у кого так же, как у меня, есть проблемы со зрением, обращаться в Пироговский Центр. Лично убедился, что здесь работают лучшие офтальмологи!
Страницы врачей: Павловский Олег Александрович, Нечкина Татьяна Николаевна
Екатерина Андреевна Ц. (г. Москва), 05.02.2025Огромное спасибо моему лечащему врачу Карпову Вадиму Евгеньевичу! Этот доктор не только профессионал своего дела, но и очень добрый, отзывчивый и внимательный человек.
Я долгое время носила очки и линзы, все это доставляло массу неудобств: не забыть футляры, средства и прочее. Я очень рада, что избавилась от этих оков и теперь могу смотреть на этот мир и видеть все четко и ярко. Операция по лазерной коррекции зрения прошла легко и без осложнений. Обстоятельность Вадима Евгеньевича способствовала моему спокойствию — сначала консультация и обследование, затем предподготовка к операции и сама операция, а также послеоперационная поддержка.
Еще раз огромное спасибо Вадиму Евгеньевичу за такой подход к пациенту и профессионализм. Я рекомендую всем, кто хочет, но не может решиться на данную операцию — записывайтесь на первый прием к Вадиму Евгеньевичу, а дальше все пройдет как по маслу, будьте в этом уверены! Желаю всем здоровья и смотреть на этот мир своими здоровыми глазами.
Страница врача: Карпов Вадим Евгеньевич
Екатерина Павловна В. (г. Москва), 04.02.2025Моя беда с глазами обнаружилась на 15 неделе беременности. Естественно пошла по известным клиникам. Везде пугали, срочно клали под нож. В растерянном и напуганном состоянии попала к доценту Карпову В.Е. Меня детально обследовали, вошли в мое положение и обстоятельства (сравниваю с другим именитым центром, где абсолютный поток и до тебя никому нет дела), успокоили и отпустили спокойно рожать.
Уже 2 года наблюдаюсь тут и до сих пор обходимся без операции, и я абсолютно спокойна, так как после такого всестороннего обследования и изучения проблемы, которое проводит Вадим Евгеньевич, не остается сомнений, что все будет хорошо! Советую от всего сердца!
Страница врача: Карпов Вадим Евгеньевич
О.В.К. (г. Рязань), 03.02.2025Была на консультации и операции у Бабаевой Дилары Байрамовна. Оперировалась по поводу пролиферативной диабетической ретинопатии, хотя в других клиниках отказывали. Зрение стало намного лучше! Хочу сказать большое спасибо хирургу!
Страница врача: Бабаева Дилара Байрамовна
Т.А.Т. (г. Москва), 28.01.2025От всей души хочу выразить благодарность врачу-офтальмологу Карпову Вадиму Евгеньевичу.
17.01.2025 мне была проведена лазерная дисцизия вторичной катаракты глаза. Все предварительные осмотры проводились очень оперативно, позитивно и в хорошем настроении. Операция прошла безболезненно и легко. Благодаря доброму, чуткому и очень внимательному отношению доктора, я спокойно перенесла операцию. Видеть стала гораздо лучше.
Спасибо Вам большое, Вадим Евгеньевич!
Страница врача: Карпов Вадим Евгеньевич
Анна Ч. (г. Москва), 20.01.2025Делала лазерную коррекцию зрения в июле 2024 года. Операция прошла хорошо. Огромное спасибо Карпову Вадиму Евгеньевичу за его профессионализм и заботу во время операции и в течение всех обследований до нее. Результатом очень довольна. Спустя полгода зрение все такое же четкое.
Страница врача: Карпов Вадим Евгеньевич
А.И.И. (г. Москва), 14.01.2025Ларина Евгения Артемовна — суперврач! Советую!
Страница врача: Ларина Евгения Артемовна
Ольга Сергеевна К. (Курская область, п. Жукова), 30.12.2024Выражаем сердечную признательность и благодарность врачам Офтальмологического отделения и всему медицинскому персоналу за высокий профессионализм, внимание, терпение, заботу о пациентах.
Огромное спасибо докторам И.А. Нежувака и А.В. Власенко за помощь, которая была оказана.
Поздравляем с наступающим Новым годом!
Желаем коллективу офтальмологии здоровья и новых достижений в их нелёгком, но очень важном и нужном людям труде.
С уважением, Е.М.К. и О.С.К.
Страница врача: Нежувака Ирина Александровна
Мария (г. Москва), 26.12.2024Выражаю огромную благодарность Карпову Вадиму Евгеньевичу за проведенную 11 лет назад операцию на глаза (лазерная коррекция зрения). Спустя 11 лет после операции зрение 100 %, острота зрения 150 %. Счастливая хожу без очков и контактных линз. Рекомендую Пироговский Центр для проведения операции, а в частности хирурга-офтальмолога Карпова Вадима Евгеньевича, который вернул мне стопроцентное зрение без последствий для здоровья глаз. Благодарю!
Страница врача: Карпов Вадим Евгеньевич
Нина Никифоровна С. (Московская область, г. Королев), 25.12.2024В связи с болезнью глаз, я периодически являюсь пациенткой Отделения офтальмологии Пироговского Центра.
Огромное спасибо заведующему отделением, хирургу Глухаревой Анне Николаевне за ее профессионализм, внимание и волшебные руки!
Анна Николаевна, крепкого здоровья Вам и Вашему коллективу, удачи, успехов, всего самого наилучшего. С наступающим Новым годом!
С уважением, Нина Никифоровна С.
Страница врача: Глухарева Анна Николаевна
Алина Д. (г. Раменское), 24.12.2024Хочу сказать слова благодарности врачу-офтальмологу с большой буквы Карпову Вадиму Евгеньевичу!
У врача золотые руки, которые подарили мне новый взгляд на жизнь. Прочитав о проведении лазерной коррекции, на первый взгляд все выглядело страшно, но Вадим Евгеньевич всё объяснил и страх рассеялся.
Отдельные слова благодарности хочу написать всем тем, кто принимал участие в операционной.
Если вы задумались о лазерной коррекции, то однозначно советую вам это сделать, жизнь заиграет яркими красками!
Страница врача: Карпов Вадим Евгеньевич
Нина Никифоровна С. (г. Королёв), 23.12.2024В связи с болезнью глаз я периодически являюсь пациентом Офтальмологического отделения больницы. Огромное спасибо заведующему отделением, хирургу Глухаревой Анне Николаевне за её профессионализм, внимание и волшебные руки. Анна Николаевна, крепкого Вам здоровья, удачи и успехов!
Страница врача: Глухарева Анна Николаевна
Л.М.О. (г. Москва), 21.12.2024Хочу поблагодарить врача-офтальмолога высшей категории Ирину Александровну Нежуваку за высокий профессионализм и чуткое отношение к пациентам. Мой сын был на приеме у Ирины Александровны 14 декабря, к его проблеме отнеслись очень внимательно. Он получил не только подробную и понятную схему лечения, но и уверенность в благоприятном исходе заболевания.
Большое Вам спасибо, Ирина Александровна!
Страница врача: Нежувака Ирина Александровна
Ольга К. (г. Москва), 21.12.2024Делала лазерную коррекцию у Карпова В.Е.
Очень долго не могла решиться, а зря. Сама операция абсолютно безболезненна, легкий дискомфорт, и не более того. Доктор периодически говорит, чего ожидать, поэтому не страшно. После операции с каждым днем всё лучше и чётче видишь мир своими глазами, эти ощущения прекрасны, столько интересного вокруг.
Рада, что решилась, очень довольна! Спасибо за работу. Рекомендую доктора всем знакомым.
Страница врача: Карпов Вадим Евгеньевич
Борис Я. (Московская область, г. Химки), 15.12.2024Хочу выразить искреннюю благодарность врачу-офтальмологу Босову Эдуарду Дмитриевичу за профессионализм и внимательное отношение во время операции по отслойке сетчатки. Благодаря его высококвалифицированной работе я опять вижу. Эдуард Дмитриевич не только мастер своего дела, но и человек, который умеет поддержать и объяснить все этапы лечения. Рекомендую его всем как отличного специалиста и хирурга!
Страница врача: Босов Эдуард Дмитриевич
Расул Ш. (Московская область, г. Люберцы), 14.12.2024Хочу выразить огромную благодарность Бабаевой Диларе Байрамовне за качественно выполненную операцию. Дилара Байрамова профессионал своего дела. Спасибо ей огромное за заботу и доброту!
Страница врача: Бабаева Дилара Байрамовна
В.В.Б. (г. Москва), 12.12.2024Выражаю огромную сердечную благодарность врачу-офтальмологу высшей категории Ирине Александровне Нежуваке за высокий профессионализм, отзывчивость, всегдашнее доброе отношение, человечность. Ирина Александровна наблюдает и лечит мою маму с 2017 года.
Мама — пациент сложный, ситуации были разные, но всякий раз нас спасает вдумчивый диагност и добрый доктор — Ирина Александровна. Её тактика лечения всегда срабатывала, продлевая маме возможность сохранять зрение.
Низкий Вам поклон за всё, Ирина Александровна. Здоровья Вам и всем Вашим близким, благополучия, доброго жизненного пути. Пусть всё и всегда у Вас получается и складывается наилучшим образом с Божией помощью на всех фронтах. Радости в каждом дне и счастья!
Страница врача: Нежувака Ирина Александровна
Юрий Васильевич Б. (г. Москва), 09.12.2024Я попал к Бабаевой Диларе Байрамовне на экстренную операцию (отслойка сетчатки с
5-ю разрывами). Была проведена успешная операция + в дальнейшем поменяли хрусталик на этом же глазу (операцию также проводила Дилара Байрамовна). Также сделали лазерную коагуляцию другого глаза, чтобы в дальнейшем предотвратить проблемы. Всё прошло успешно благодаря профессионализму Дилары Байрамовны!Врач с золотыми руками, просто виртуоз своего дела, настоящий профессионал! Она очень внимательная, отзывчивая и чуткая, заботливо относится и оказывает поддержку каждому пациенту. В дальнейшем проводит наблюдение за состоянием зрения.
Дилара Байрамовна, выражаю Вам большую благодарность за оказанную помощь, спасибо Вам огромное!
Страница врача: Бабаева Дилара Байрамовна
Николаева А.Г. (г. Москва), 27.11.2024Добрый день!
Обратилась к данному специалисту по настоятельным рекомендациям знакомых, и сама теперь тоже везде рекомендую. Мое зрение до лазерной коррекции постоянно ухудшалось со 2 класса (сейчас я уже закончила ВУЗ), каждый год падало на половину диоптрии, и моим спасением стала лазерная коррекция.
Все было проделано на профессиональном уровне. Врач проконсультировал меня по телефону, рассказал, что будет делать и сколько это будет стоить. Записал к себе на прием в удобное утреннее время. Сразу сделали мне полную диагностику и подбили сетчатку, все сопровождалось подробными комментариями (что, зачем и почему). Далее назначили день операции. Врач заранее обо всем предупредил, что с собой взять и как пройдет этот важный для меня день.
Итог: все прошло успешно, было полное доверие к врачу и персоналу медсестер (за что им отдельное спасибо!). Зрение в тот же вечер стало отличное, а на следующий день после операции на проверке показало 150 %. Теперь я не просто вижу на 100, а на все 150!
Чувствую себя замечательно. Это лучшее, что со мной случалось, и все благодаря Карпову Вадиму Евгеньевичу!
Спасибо, что теперь живу полноценной жизнью без очков, линз и лишних морщин, когда постоянно щурилась.
Страница врача: Карпов Вадим Евгеньевич
Хвтисиашвили А.В. (г. Москва), 18.11.2024Хочу выразить огромную благодарность Лебедько Маргарите Сергеевне за большой профессионализм, очень внимательное отношение к пациентам и подход к работе!
Очень боялась хирургических вмешательств на глазах, но мне посоветовали обратиться к данному специалисту, и я очень благодарна, что попала именно к ней. Операция прошла успешно, врач всегда на связи и готов помочь в любом вопросе.
Жизнь разделилась на до и после :)
Большое спасибо, обязательно буду рекомендовать Вас и Вашу замечательную клинику.
Страница врача: Лебедько Маргарита Сергеевна
Тищенко Е.А. (г. Москва), 27.10.2024В сентябре 2024 года осуществила свою мечту и записалась на коррекцию зрения. Доктор с первого же приема был очень добр, сразу избавил от волнения и провел все необходимые процедуры для подготовки к операции. Сама операция прошла достаточно быстро. Именно благодаря моему оперирующему офтальмологу и его успокаивающим словам и важным напоминаниям во время операции, все прошло хорошо. В послеоперационном периоде был небольшой дискомфорт, но все неприятные ощущения быстро прошли и никаких побочных эффектов не осталось. По прошествии месяца чувствую себя прекрасно, вижу мир своими глазами очень четко и радуюсь каждой увиденной детали и мелочи. Огромная благодарность Карпову Вадиму Евгеньевичу и Пироговскому Центру!
Страница врача: Карпов Вадим Евгеньевич
Бадалова В.В. (г. Москва), 24.10.2024Выражаю огромную сердечную благодарность офтальмологу-хирургу, к.м.н. Павловскому Олегу Александровичу за проведённую сложную операцию на левом глазу моей маме Бадаловой В.В. и за отличный результат. Мама — пациент сложный, а у Олега Александровича золотые руки.
Благодарю Вас, доктор, за высокий профессионализм, чёткие рекомендации и доброе отношение. Крепкого Вам здоровья, всегдашней помощи и благословения свыше.
Счастье, что есть такие врачи, которые возвращают людям не только физическое зрение, но и что-то большее. Отделение офтальмологии Пироговского Центра — это буквально остров спасения, света и добра. Низкий поклон всем сотрудникам за эту особую атмосферу, высокое качество оказания медицинской помощи и человечность!
Страница врача: Павловский Олег Александрович
Галина О. (г. Москва), 21.10.2024Хочу сказать слова искренней благодарности врачу-офтальмологу Вадиму Евгеньевичу Карпову за помощь в лечении осложнений после гипертонического криза.
Все началось остро и неожиданно, резко ухудшилось зрение, полное непонимание, что произошло с глазами и чем все это закончится. Безрезультатные походы по офтальмологам города. Я была в полном отчаянии и уже не знала, куда и к кому идти за помощью. Мои знакомые посоветовали обратиться в Пироговский Центр к доктору Вадиму Евгеньевичу Карпову.
Вадим Евгеньевич очень внимательный и доброжелательный человек. Выслушал, все подробно и доходчиво разъяснил, морально поддержал, вселил надежду на выздоровление. После общения с таким доктором все мои волнения ушли.
Провел обследование, назначил лечение, сделал лазеротерапию. Дело пошло на поправку, зрение постепенно начало восстанавливаться.
Уважаемый и дорогой мой доктор, спасибо Вам за все! Спасибо за Ваше внимание к пациентам, за искреннее желание помочь, за Ваш профессионализм и золотые руки!
Теперь я знаю, что есть такой прекрасный доктор. И если моим знакомым будет необходим офтальмолог, то идти нужно только к Вадиму Евгеньевичу Карпову!
Еще раз огромное спасибо!
Здоровья Вам и Вашим близким!
Страница врача: Карпов Вадим Евгеньевич
Анастасия Сергеевна Ф. (г. Москва), 20.10.2024Чехонин Егор Сергеевич, большое спасибо Вам за оказанную медицинскую помощь и консультацию! Однозначно рекомендую данного доктора. Понимающий, внимательный, ответит на каждый вопрос, уделит необходимое количество времени на приеме, без спешки и негатива. Спасибо! Процветания Вам и здоровья!
Страница врача: Чехонин Егор Сергеевич
Ахундова А.Ф. (г. Москва), 16.10.2024Хочу выразить свою глубокую благодарность Карпову Вадиму Евгеньевичу за лазерную коррекцию Фемто Ласик.
Сколько себя помню, всегда видела плохо. Сначала носила очки только в школе на занятиях, а потом плавно перешла к постоянному их ношению.
Я сделала операцию 30 сентября 2024 года. Меня оперировал Карпов Вадим Евгеньевич, врач-офтальмолог высшей категории.
Моё зрение было почти −5, я носила очки 10 лет. В определённый момент было принято решение о лазерной коррекции зрения, так как с возрастом оно стало ухудшаться. Так я пришла в КДЦ «Измайловский». По результатам обследования мне рекомендовали пройти лазерную коррекцию методом Фемто Ласик. Вадим Евгеньевич подробно рассказал мне о том, как будет проходить лазерная коррекция, и о том, что я могу чувствовать после операции.
Я считаю, что он настоящий профессионал своего дела, очень чуткий и внимательный специалист.
Улучшение наступило сразу после операции. Помню, как вышла из поликлиники на улицу и увидела номера машин. Это было настолько необычно, что я не могла поверить своим глазам. Ощущения были настолько сильными, что я как ребенок читала все надписи на улицах, заново открывала для себя знакомые места, где я раньше не могла чего-то разглядеть из-за плохого зрения.
Я очень рада, что технология успешно развивается. Всего полчаса работы с лазером, и вы видите на 100 %.
Спасибо Вадиму Евгеньевичу Карпову за его профессионализм. Благодаря ему я теперь вижу мир без очков и могу наслаждаться им в полной мере.
Страница врача: Карпов Вадим Евгеньевич
Васина А.П. (г. Москва), 09.10.2024Я прошла операцию по поводу удаления катаракты обоих глаз. Оперирующим хирургом был Калинин Матвей Евгеньевич. Шла только к нему, так как все мои знакомые, кто был у него, в один голос рекомендуют.
Врач мне очень понравился — чёткий, грамотный, вежливый. Во время операции всё подробно объяснял, видел моё беспокойство и тревогу, и устранял это своим спокойным голосом. В его руках можно чувствовать себя в безопасности!
Я очень благодарна ему за то, что он вернул мне зрение. Ехала уже после операции и всё видела вдалеке, и плакала от счастья. Дай Бог здоровья доктору! Низкий поклон и благодарность!
Страница врача: Калинин Матвей Евгеньевич
Пономарева О.В. (Московская область, г. Одинцово), 02.10.2024Хочу выразить огромную благодарность и уважение всему Центру офтальмологии в лице заведующего отделением Файзрахманова Р.Р., и конкретно врачу-офтальмологу Нежуваке И.А., которая поставила диагноз и вела подготовку к операции, и офтальмологу-хирургу Карпову Г.О., который своими золотыми руками вернул мне качество восприятия жизни! Низкий вам поклон и миллион слов благодарности! Здоровья вам и процветания Центру офтальмологии!
Страницы врачей: Карпов Григорий Олегович, Нежувака Ирина Александровна, Файзрахманов Ринат Рустамович
Васильева А.Д. (г. Зеленоград), 02.10.2024Карпова Вадима Евгеньевича нам порекомендовала коллега по работе. На первом приеме провели комплексное обследование (визометрия, осмотр глазного дна с широким зрачком, измерение внутриглазного давления, многие другие исследования). Вадим Евгеньевич очень серьезно подходит к своей работе, с точностью до десятых определил зрение, поставил диагноз и даже сказал о проблемах, про которые другие врачи не говорили, а конкретно о врожденной катаракте.
После обследования приняли решение сделать лазерную коагуляцию — это операция по восстановлению зрения у пациентов с близорукостью и не только, но данная операция не приводит к полному восстановлению зрения. Чтобы зрение полностью восстановилось необходимо сделать лазерную коррекцию, которую, соответственно, мы и сделали. И не пожалели!
Операция проходила под микроскопом, безболезненно и достаточно быстро. Восстановление после операции долгое, но оно того стоило! Сразу же после операции сняла очки, теперь вижу мир другими глазами :)
Спасибо большое Вадиму Евгеньевичу, он врач от Бога!
Страница врача: Карпов Вадим Евгеньевич
Гусейнов А.Н. (г. Москва), 30.09.2024Это не просто отзыв, это отзыв-исповедь человека, чудесным образом спасённого и возвращённого в свет во время стремительного и, кажется, неминуемого падения в мир беспросветной тьмы.
Итак...
Начну с самого начала. Давно, ещё в лихие
90-е, из-за глаукомы зрение одного глаза было полностью потеряно. Но активная жизнь геолога продолжалась как ни в чём не бывало: регулярные летние практики со студентами Московского государственного геологоразведочного университета в Крыму, осенние и весенние походы с обучающимися клуба путешественников «Зюйд-Вест» в Горный Крым и Западный Кавказ, летние плавания на ялах по Волге-матушке...Тревожные сигналы начали поступать не сразу, начиная с лета 2023 года постепенно, в виде «утреннего тумана», где всё перед глазами (в моём случае — перед глазом) приобретало нечёткий, расплывчатый вид и сероватый оттенок. С этого времени и начались мои лихорадочные поиски офтальмологических учреждений для выяснения ситуации с моим ухудшающимся зрением. Не буду утруждать вас, дорогой читатель, описанием всех перипетий моих злоключений. Думаю, что большинству читателей с аналогичными проблемами всё это до боли знакомо. Чего только не было: после каждого инструментального обследования (стоимостью в несколько десятков тысяч рублей) в одном учреждении предлагали операцию на следующий день, причём амбулаторно и безо всяких предоперационных анализов, сразу на глаукому и катаракту за
170-200 тысяч рублей, в другом — нужно было приходить на операцию с купленным по заказу в Интернете искусственным хрусталиком...Катастрофа в этом бурлящем «офтальмологическом океане» неизбежно настигла бы меня, если бы очередная его волна в сентябре 2023 года не подбросила меня в тихую гавань — Центр офтальмологии ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России, конкретно в руки Вадима Евгеньевича Карпова, врача-офтальмолога высшей категории, кандидата медицинских наук, доцента Кафедры глазных болезней Института усовершенствования врачей Пироговского Центра. Сразу отмечу, что Вадим Евгеньевич — олицетворение, квинтэссенция профессионала-офтальмолога, тонкого психолога, великого (я не преувеличиваю!) стратега и тактика организации процесса борьбы и победы над глазной болезнью.
В течение сравнительно короткого времени под руководством Вадима Евгеньевича и при его непосредственном участии в Центре было проведено обследование на самом современном оборудовании, поставлен окончательный диагноз, определена последовательность и время (план) хирургических операций: в конце сентября 2023 года была проведена модифицированная синустрабекулэктомия + имплантация дренажа, примерно через месяц — факоэмульсификация осложнённой катаракты + имплантация ИОЛ талантливым хирургом, врачом-офтальмологом высшей категории, доцентом кафедры, кандидатом медицинских наук Олегом Александровичем Павловским.
Казалось бы, теперь можно было заниматься любимой работой. Действительно, успешно закончил учебный год: все лекции были прочитаны, экзамены и зачёты приняты. Но с середины июня 2024 года, примерно через год после вышеуказанных операций, начала стремительно развиваться вторичная катаракта, да так, что в конце июля уже боялся выходить на улицу — вокруг полумрак и густая пелена «тумана»...
В самом начале августа, в тот же самый день обращения, после предварительного детального обследования Вадимом Евгеньевичем была блестяще проведена YAG-лазерная дисцизия вторичной катаракты. Думаете, результатом операции стало только восстановление дооперационного состояния зрения, восстановление исходного состояния? Нет! Вадим Евгеньевич своим талантом учёного-офтальмолога, искуснейшего хирурга вернул меня, уже утратившего всякую надежду, в мир солнца, в мир ярких красок и радости!
Сейчас с радостью и упоением продолжаю работать в этом светлом мире и каждый день молюсь: Господи Иисусе Христе Боже наш, спаси и сохрани нашего Вадима Евгеньевича, даруй ему долгих лет жизни, великую и бесконечную силу для исцеления всех страждущих!
Аминь!
Страницы врачей: Карпов Вадим Евгеньевич, Павловский Олег Александрович
Лаптев С.И. (г. Москва), 28.09.2024Хочу выразить глубокую благодарность хирургу Карпову Григорию Олеговичу за его тонкое умение подготовить пациента к операции, психологически настроить его, обеспечить необходимой информацией, детально обследовать состояние зрения и подобрать оптимальные оптические материалы для проведения операции. Такая предоперационная подготовка нам очень нужна! И если она проведена умело, то и сама операция воспринимается легко! После ее успешного проведения у меня появилось новое видение мира. Моя благодарность и другим сотрудникам Центра офтальмологии, принимавшим участие в инструментальном моем продвижении к операционному столу!
Страница врача: Карпов Григорий Олегович
Лаптев С.И. (г. Москва), 28.09.2024Хочу выразить свою глубокую благодарность Файзрахманову Ринату Рустамовичу за виртуозное проведение операции по избавлению меня от катаракты и замене хрусталика. Я немного побаивался этой операции. Все же глаза — очень нужный инструмент в нашей жизни. Но когда я расположился на операционном столе, уже через минуту забыл о своих опасениях. Никаких болевых ощущений, очень четкая и тонкая работа хирурга и, что особо мне понравилось, бодрые комментарии, которыми он сопровождал ход операции. Он сразу настроил меня на позитивный исход, дал возможность расслабиться. Комментарии, по-видимому, были адресованы ассистенту, но на меня они действовали очень благотворно. Думаю, что помимо высокого уровня хирургического умения, Ринат Рустамович хорошо владеет и приемами психологического сопровождения операции. С новым хрусталиком мир поменялся! За все это ему искренняя моя благодарность, а также пожелания удачи и продолжения виртуозного проведения операций!
Страница врача: Файзрахманов Ринат Рустамович
Панина М.Е. (г. Москва), 27.09.2024Большая благодарность Дмитрию Борисовичу Тутаеву. Оперировалась у него по поводу катаракты левого глаза. Правый глаз оперировала у него два года назад. Обе операции прошли успешно, без осложнений, вижу очень хорошо.
Дмитрий Борисович — прекрасный хирург и замечательный человек. Очень ответственный, внимательный, тактичный, терпеливый с пациентами, поэтому все, кто оперировал у него один глаз, со вторым стараются попасть на операцию к нему.
Желаю Дмитрию Борисовичу больших профессиональных успехов и, конечно, здоровья!
Страница врача: Тутаев Дмитрий Борисович
Анна (г. Ярославль), 26.09.2024Обратилась в Центр офтальмологии после всех возможных клиник, в том числе известных. Где-то развели руками, где-то предлагали операцию по цене крыла самолета! Не вспомню, как именно нашла Пироговский Центр в 2019 году, уже было состояние бессилия и полного разочарования во врачах-офтальмологах в тот момент.
Записалась, приехала, прошла обследование, и на моем пути появился он — мой лучший врач Шишкин Михаил Михайлович! Этот человек сыграл важную роль в моей жизни. Таких врачей я еще не видела! Таких, как он, больше нет :)
Спасибо Вам, Михаил Михайлович, за все, что сделали для меня, и продолжайте делать!
Лучший в стране и точка!
Страница врача: Шишкин Михаил Михайлович
Мелькова Е.П. (г. Москва), 25.09.2024Сердечно благодарю офтальмолога-хирурга Тутаева Дмитрия Борисовича за две успешно проведенные операции по удалению катаракты с имплантацией искусственных хрусталиков.
Дмитрий Борисович — высокопрофессиональный молодой специалист, мастер своего дела. Во время операции он объяснял мне каждый шаг своих действий, я не испытывала дискомфорта или боли, было даже интересно следить за процессом, понимая, благодаря комментариям врача, каждый этап хирургической процедуры.
После операции Дмитрий Борисович подробно ответил на все мои вопросы. Чувствуется, что доктор любит своих пациентов и относится к ним очень внимательно, сопровождая на каждом этапе послеоперационного периода.
Отдельно хочется отметить и поблагодарить помощницу Дмитрия Борисовича — врача-ординатора Майорову Марию Андреевну, которая очень чутко и заботливо относится к пациентам.
Мне очень повезло с лечением в Пироговском Центре, который, по словам его основателя и президента, выдающегося кардиохирурга современности, академика РАН Юрия Леонидовича Шевченко, является «храмом врачевания, воспитания, образования и науки. В нем служат истинные профессионалы и специалисты с высокими моральными качествами и духовными помыслами. Здесь каждый найдет исцеление и утешение».
В Пироговском Центре Господь послал мне опытных, грамотных, отличных специалистов, которые вернули мне зрение и помогли заново увидеть мир во всех красках. Низкий им поклон за ежедневный жертвенный подвиг, помощи Божией в дальнейших трудах на ниве врачевания!
Страницы врачей: Тутаев Дмитрий Борисович, Шевченко Юрий Леонидович
Байкова В.Ш. (Московская область, г. Орехово-Зуево), 08.09.2024Уважаемый Файзрахманов Ринат Рустамович, не передать словами мою благодарность за Ваш труд, высокий профессионализм, отзывчивость, доброе сердце, внимательное отношение. Вы замечательный хирург, бесспорно, врач от Бога! У вас золотые руки, Вы — мастер своего дела, прекрасный специалист, любящий свою работу, своё дело и людей.
Крепкого Вам здоровья, а Вашему делу и труду процветания! От всего сердца желаю Вам и Вашей семье мира и благополучия. Огромное спасибо всему Вашему коллективу, вы — лучшие! Спасибо!
Страница врача: Файзрахманов Ринат Рустамович
Терехова С.В. (г. Москва), 04.09.2024Благодарность от лица пациентки Офтальмологического отделения Пироговского Центра Тереховой С.В.
Искренняя благодарность Ринату Рустамовичу Файзрахманову, Евгении Артемовне Лариной, всему коллективу отделения за высочайший профессионализм и душевное внимание, которое я получила и получают все пациенты данного отделения!
Какие тут внимательные и заботливые люди! Очень счастлива, что операции в Пироговском Центре проводят доктора с золотыми руками. Рекомендую всем.
Спасибо, уважаемые доктора, за вашу работу!
Страницы врачей: Файзрахманов Ринат Рустамович, Ларина Евгения Артемовна
Зоя (г. Москва), 31.08.2024Две недели назад мне сделали лазерную коррекцию зрения, операцию проводил врач Карпов Вадим Евгеньевич. До этого больше 20 лет ходила в линзах, зрение было −10.
Сейчас я вижу лучше, чем когда-либо в сознательном возрасте, даже не помню, чтобы мир был таким чётким! Вижу номера машин, домов, глаза прохожих, и что на Луне есть тёмные пятна, а не просто кружок света :)
Это ощущается, как чудо, я восхищаюсь уровнем современной медицины — без боли и практически без реабилитационного периода можно вновь обрести зрение!
В день операции в глазах ощущается некоторое неудобство, как будто линза съехала или типа того, а на следующий день уже всё отлично, можно гулять и радоваться жизни, только не забывать капать капельки по расписанию. Левый глаз у меня видит так, как видел раньше в линзах, а правый теперь как у орла — вижу 15 строчек при проверке зрения!
Врач заранее предупреждал, что при моей степени миопии они не могут гарантировать 100 % зрение, так как до операции я не могла увидеть десятую строчку, какие бы стёклышки мне не вставляли при проверке зрения. Так что результат превзошел все ожидания!
Я очень благодарна Вадиму Евгеньевичу и его команде за операцию! Это не только восстановление зрения, это восстановление чувства уверенности, так как при −10 без линз я чувствовала себя беспомощной. Я очень рада, что всё это в прошлом, спасибо большое!
Страница врача: Карпов Вадим Евгеньевич
Анастасия Хоменко (г. Домодедово), 29.08.2024Добрый день.
Хочу выразить благодарность Карпову Вадиму Евгеньевичу за профессионализм и индивидуальный подход к каждому пациенту. Начиная с консультация до завершения операции по восстановлению зрения не было ни повода сомнения в выборе врача: беседа с выяснением цели операции, возможные риски, описание всего процесса восстановления, сама процедура, проверки после — всё на высшем уровне. Жалею только о том, что не нашла раньше Вадима Евгеньевича :)
Благодарю за зоркий взгляд и подход к пациентам!
Страница врача: Карпов Вадим Евгеньевич
Сергиенко Т.В. (г. Москва), 18.08.2024Гиля Андрей Петрович — отличный врач, профессионал своего дела. Провел операцию по лазерной коррекции зрения (при моем −6) очень хорошо. Непосредственно перед самой операцией самостоятельно ещё раз провел все замеры, манипуляции. Все прошло отлично, лечение подобрано качественно! На 3 день после операции острота зрения уже вернулась. Теперь жизнь играет новой лёгкостью и комфортом. Спасибо!
Страница врача: Гиля Андрей Петрович
Иванов В.А. (г. Москва), 17.08.2024Выражаем искреннюю благодарность врачам КДЦ «Измайловский» Пироговского Центра, а именно:
- заведующему Отделением кардиологии Гончарову Михаилу Александровичу,
- кардиологу Михайлову Григорию Викторовичу,
- офтальмологу Голякову Алексею Александровичу,
- терапевту Дуловой Любови Владимировне,
- сердечно-сосудистому хирургу, доктору медицинских наук, профессору Батрашову Владимиру Алексеевичу,
- регистратору Тимофеевой Оксане Викторовне
за высокий уровень профессионализма, доброжелательность, чуткое и внимательное отношение к пациентам.
Восхищаемся этими врачами от Бога на протяжении уже нескольких лет.
С уважением, Иванов В.А. и Иванова Е.А.
Богатырь О.А (г. Тверь), 16.08.2024Хочу выразить огромную благодарность врачу-офтальмологу, профессору Корниловскому Игорю Михайловичу за ювелирно проведенную им инновационную операцию по восстановлению роговицы, за подаренную мне радость качественного восприятия жизни.
Только Игорь Михайлович взялся за проведение этой операции, имея колоссальный багаж знаний и практики. Все доктора, к которым я обращалась до Игоря Михайловича, не могли мне помочь, и даже не знали, что такие операции возможны. Докторов с такими навыками, опытом, постоянно интересующихся всем новым в офтальмологии и разрабатывающих свои новые уникальные методы лечения глазных болезней, не побоюсь этого слова, единицы.
Спасибо, Игорь Михайлович! Здоровья Вам на долгие годы. Я уверена, что Вы сможете помочь многим своим пациентам, потому что диагноз — это не приговор, главное найти такого профессионала, каким являетесь Вы!
Страница врача: Корниловский Игорь Михайлович
Филиппова А.А. (г. Москва), 04.08.2024Выражаю свою искреннюю благодарность за заботу и профессионализм.
Делала у Карпова В.Е. лазерное укрепление сетчатки и коррекцию зрения. Результат отличный. Восстановление быстрое и комфортное.
Страница врача: Карпов Вадим Евгеньевич
Сараева Софья (г. Москва), 22.07.2024В 2024 г. окончила клиническую ординатуру на Кафедре глазных болезней в Институте усовершенствования врачей Пироговского Центра.
Прекрасный коллектив Центра офтальмологии во главе с Файзрахмановым Р.Р. на протяжении 2 лет помогал и направлял нас на пути к званию «Врач-офтальмолог». Здесь есть возможность не только освоить теорию, подойти с вопросом к любому старшему коллеге, принимать прямое участие в ведении, обследовании и лечении пациентов, но и наработать многие практические навыки офтальмохирургии! Посещение научных конференций, участие в жизни кафедры также дают свой вклад в обучение. Ординатура дала возможность вести пациентов, присутствовать и ассистировать в операционной совместно с профессионалами своего дела.
Большое спасибо заведующему Центром офтальмологии Файзрахманову Р.Р., профессорам Шишкину М.М. и Корниловскому И.М., Голякову А.А., заведующему учебной частью кафедры Босову Э.Д. и другим специалистам за опыт, знания, поддержку и наставления.
Спасибо ИУВ за организацию учебной деятельности. Желаем в скором времени открыть собственный аккредитационный центр!
Было нелегко, но я рада, что выбрала именно это место!
Коваль И.С. (г. Москва), 19.07.2024Лечусь у Нечкиной Татьяны Николаевны больше года. Прекрасный доктор и человек! На прием хожу, как на праздник :) Всегда уверен, что все сложные процедуры пройдут четко, уверенно и без осложнений.
В моем случае это множество лазерных процедур из-за отслоения сетчатки и более 15 уколов в глаз из-за кровоизлияния в макулу. Это было технически сложное лечение, но зрение восстановилось, практически такое же, как раньше.
Спасибо большое доктору за ее терпение, нелегкий труд и сердечное отношение к пациентам!
Страница врача: Нечкина Татьяна Николаевна
Золотарева А.М. (г. Москва), 10.07.2024Хочу поблагодарить врача Маргариту Сергеевну Лебедько.
Месяц назад сделала лазерную коррекцию зрения. 10 лет хотела это сделать, но не могла решиться. Было страшно, что может что-то пойти не так, но всё супер! Я очень рекомендую делать операцию у Маргариты Сергеевны.
Отношение к пациентам отличное, понимающее. И во время самой операции врач поддерживала и успокаивала.
Наконец-то вижу этот мир и выбросила очки. Рекомендую всем своим близким идти на операцию и не бояться!
Спасибо :)
Страница врача: Лебедько Маргарита Сергеевна
Соловьев А.С. (г. Химки), 08.07.2024В очках я ходил с третьего класса, вплоть до 30 лет. О лазерной коррекции зрения узнал только лет 10 назад. Много было разных слухов об этих операциях, и я сначала боялся, хоть и очень хотел избавиться от очков, а потом мечтал сделать операцию, но не знал, куда обратиться, слишком много заманчивых предложений было. Но год назад жена моего друга пошла на операцию к Карпову В.Е., и узнав об этом, последний год я спал с мыслью, что пора бы и мне решиться.
Записался на прием. Вадим Евгеньевич побеседовал со мной, познакомился с моими глазами, провел необходимые замеры, и сказал мне, что может излечить меня от этого недуга! Операцию мне назначили через месяц. Я с нетерпением ждал этого дня.
В день операции, точнее после нее, я очень ждал следующих суток, чтобы посмотреть на мир без вспомогательных устройств (очков).
Вадим Евгеньевич, низкий Вам поклон! Я безумно счастлив, что Вы сделали для меня возможным видеть этот мир таким, какой он есть. Я каждый день любуюсь, глядя в окно, и рассматриваю город, подмечая для себя новые интересности. И каждый день я благодарю Вас! Вы замечательный специалист, настоящий мастер своего дела и прекрасный человек!
Страница врача: Карпов Вадим Евгеньевич
Марин С.А. (г. Москва), 27.06.2024Около 15 лет являюсь пациентом Пироговского Центра и особенно КДЦ «Измайловский». Обращался по разным вопросам и с разными «болячками» (все-таки 73 года — это уже возраст) и всегда получал исчерпывающие ответы на вопросы и быструю, профессиональную врачебную помощь. Обращался к разным врачам в этом Центре, но среди них ни разу не было офтальмолога: со зрением все было нормально после операции одного, а затем и другого глаза по поводу катаракты, с установкой искусственных хрусталиков (операция в 2010 году в другом медицинском институте).
В начале 2024 года заметил прогрессирующее ухудшение зрения левого глаза, аналогичное ухудшению при катаракте. Посмотрев ознакомительный ролик о Центре офтальмологии в ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России, решил обратится туда. И не пожалел! Я попал на консультацию к профессору, д.м.н. Шишкину Михаилу Михайловичу. Был опрошен, осмотрен и обследован четко, быстро и профессионально, с полным пониманием доктором моей проблемы и диагноза (вторичная катаракта), и подробным разъяснением причин и методов лечения.
После этого профессор направил меня на уточняющую консультацию к хирургу, доценту, к.м.н Карпову Вадиму Евгеньевичу, т. к. вторичная катаракта (как и обычная), как сказал профессор, устраняется только хирургически. И здесь все опять прошло чётко, быстро и профессионально. Проведено полное обследование различных зон обоих глаз с помощью различного диагностического оборудования, при этом определена степень вторичной катаракты, а также выявлено, что других проблем с глазами нет.
После обследования доктор Карпов В.Е. предложил незамедлительно провести операцию по устранению вторичной катаракты с помощью лазера. Я дал согласие и через 30 минут мой левый глаз, а вместе с ним и я, увидели, насколько мир вокруг стал более четким, контрастным и цветистым!
Большое спасибо врачам Центра офтальмологии ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России и особые слова благодарности доценту, к.м.н. Карпову Вадиму Евгеньевичу и профессору, д.м.н. Шишкину Михаилу Михайловичу.
И хочу ещё особо отметить манеру общения доктора Карпова В.Е. с пациентами. Как-то у него получается это по-доброму, с ободряющим юмором, теплыми поддерживающими словами: «ну, в общем, все будет хорошо!»
Ещё раз спасибо, здоровья и удачи!
С уважением, Марин С.А.
Страницы врачей: Карпов Вадим Евгеньевич, Шишкин Михаил Михайлович
Гудименко В.Б. (г. Москва), 18.06.2024Огромное спасибо Коноваловой Карине Игоревне за прекрасную работу и душевное отношение.
Также большое спасибо сотруднику поликлиники (кабинет № 112) Павловой Екатерине Анатольевне за оперативное и своевременное решение вопросов и проблем.
Страница врача: Коновалова Карина Игоревна
Полина Мисяутова (г. Москва), 06.06.2024В конце января 2024 года делала операцию по лазерной коррекции методом Femto Lasik у Карпова Вадима Евгеньевича. До операции мое зрение было почти −6 диоптрий, это сильно снижало качество жизни, поскольку постоянно приходилось носить очки или линзы (на протяжении 14 лет до операции).
После операции прошло уже больше 4 месяцев, поэтому сейчас уже можно говорить об объективных результатах после операции: я вижу идеально, это непередаваемое ощущение!
На приеме, спустя 3 месяца после завершения восстановления после операции, врач сообщил, что у меня 150 % зрение, каким оно было сразу после операции — это не может не радовать, поскольку я вижу абсолютно все!
Выражаю огромную благодарность Карпову Вадиму Евгеньевичу за его кропотливый труд и трепетное отношение к пациентам не только до, во время и после операции, но и уже после завершения периода восстановления, поскольку отслеживает результат проведенной операции каждые 3 месяца. Спасибо за то, что я уже забыла, как надевать линзы!
Страница врача: Карпов Вадим Евгеньевич
Новикова И.В. (г. Москва), 02.06.2024Выражаю огромную благодарность Голякову Алексею Александровичу за мои счастливые глазки! Оперировал в марте.
Алексей Александрович внимательный, профессиональный и отличный доктор, а ещё замечательный человек. Вижу шикарно! Спасибо, Алексей Александрович!
Также благодарю весь персонал Центра офтальмологии! Начиная с регистратуры :)
Страница врача: Голяков Алексей Александрович
Сысоева Т.Ю. (г. Москва), 01.06.2024Хочу выразить огромную благодарность Карпову Вадиму Евгеньевичу. Он вернул мне зрение.
Много лет носила очки, а после операции жалею лишь о том, что раньше не сделала операцию. Врач добрый, отзывчивый, внимательный, все сделал чётко и быстро. С ним приятно общаться. Побольше бы таких врачей!
Страница врача: Карпов Вадим Евгеньевич
Полтева В.Б. (Московская область, г. Шатура), 21.05.2024Большое спасибо за лечение! Бабаева Дилара Байрамовна лично провела уникальную операцию, врач от Бога. Берегите таких людей, особенно такие уникальные руки и талант!
Страница врача: Бабаева Дилара Байрамовна
Курятникова Л.П. (г. Рязань), 16.05.2024От лица моей мамы, Курятниковой Л.П., хочу выразить огромную благодарность врачам и всему персоналу Пироговского Центра за профессионализм, чуткое и неравнодушное отношение к пациентам. Мама проходила лечение в Центре дважды, в 2021 и 2022 годах. Были проведены операции по поводу отслойки сетчатки и замены хрусталика.
Хочу передать от мамы отдельное большое спасибо замечательному доктору Бабаевой Диларе Байрамовне. Благодаря её золотым рукам настоящего профессионала, несмотря на неутешительные прогнозы, маме удалось не только сохранить зрение, но и восстановиться в кратчайшие сроки. Сейчас мама живёт полноценной жизнью, за что не перестаёт благодарить врачей вашего Центра!
Страница врача: Бабаева Дилара Байрамовна
Пустынников В.И. (г. Щёлково), 14.05.2024Периодически посещаю врача-офтальмолога Чехонина Егора Сергеевича. Молодой, энергичный врач, грамотный специалист. Работает быстро и эффективно. Подробно разъясняет динамику и прогноз заболеваний глаз, корректирует при необходимости лечение, чтобы оно приводило к положительному результату. Изучает и применяет в работе наиболее современные методы лечения. Рекомендую врача Чехонина Е.С. пациентам с любыми заболеваниями глаз.
Страница врача: Чехонин Егор Сергеевич
Матвейкина Т.Г. (г. Щелково), 02.05.2024Впервые была на консультации у Чехонина Е.С. Четко и грамотно доктор ответил на все мои вопросы, дал дальнейшие рекомендации. КДЦ «Измайловский» оставил только положительное впечатление.
Страница врача: Чехонин Егор Сергеевич
Соколова И.А. (г. Москва), 30.04.2024Хочу сказать теплые слова в адрес своего доктора Калинина Матвея Евгеньевича. Благодарю за его золотые руки и профессионализм, за чуткость, отзывчивость и внимание. За то, что благодаря успешно проведённым операциям по замене хрусталиков, я снова вижу чётко и ясно. За то, что ко мне вернулась радость жизни!
Здоровья, успехов, благополучия и всего самого доброго Вам, дорогой Матвей Евгеньевич!
Страница врача: Калинин Матвей Евгеньевич
Ростовцева Е.А. (г. Москва), 29.04.2024Была на приеме по поводу конъюнктивита, который долго не проходил. Чехонин Егор Сергеевич — очень грамотный специалист, внимательно осмотрел и назначил лечение. Уже на следующий день глаза стали гораздо лучше! С похожей ситуацией была ранее у других врачей, но лечение плохо помогало. Сейчас осталось ещё немного, и глаза полностью придут в норму.
Рекомендую специалиста, буду наблюдаться у него и дальше!
Страница врача: Чехонин Егор Сергеевич
Вишнякова Н.Ф. (Московская область, г. Ногинск), 27.04.2024Босов Эдуард Дмитриевич, сердечно благодарю за Ваше лечение и человеческое отношение. Желаю Вам и Вашим коллегам мирного неба, счастья и всех благ. Большое спасибо за все усилия, которые Вы предпринимаете, чтобы вылечить нас!
Страница врача: Босов Эдуард Дмитриевич
Денис Б. (г. Москва), 03.04.2024Делал лазерную коррекцию зрения у Карпова Вадима Евгеньевича. Долго решался на данную процедуру, но все же решился и не прогадал! Выбирал среди разных медицинских центров, остановился на данном, потому что считаю, что он один из самых современных, хорошо оборудованных и заработавших себе известное имя!
После того, как выбрал цент, стал выбирать специалиста в данном вопросе. Мне подсказали и помогли с выбором, в итоге я остался доволен!
Выражаю огромную благодарность Карпову Вадиму Евгеньевичу. Он грамотно сделал всю работу, начиная с первой встречи, когда я пришел на консультацию, и заканчивая коррекцией! Очень доволен результатом, хотя до этого и боялся делать :) Зрение было −3,5 и −3, сейчас, спустя две недели после проведения коррекции, зрение стало лучше, чем до этого было в очках, но пока еще немного привыкаю к ярким огням, свету фар в ночное время, но вижу теперь, как орел молодой :)
Обращение со своими пациентами у Вадима Евгеньевича очень хорошее. Поэтому, кто читает отзыв, не сомневайтесь и не оттягивайте. Чем быстрее сделаете коррекцию, тем быстрее увидите «новый мир»!
Страница врача: Карпов Вадим Евгеньевич
Никитин А.А. (г. Тверь), 28.03.2024Хочу выразить благодарность Карпову Вадиму Евгеньевичу и его команде за то, что мир заиграл четкими красками.
Минус был незначительный, но все осложнял астигматизм. Были долгие поиски тех самых заботливых рук, которые помогут посмотреть на мир по-новому, а также отбросят сомнения и поиски врача и клиники, где можно было бы осуществить заветную цель.
После первого приема все сомнения отпали, и начались подготовительные мероприятия. Сейчас операция выполнена, все прошло хорошо и результат почти не заставил себя ждать.
Еще раз хочу поблагодарить лично Вадима Евгеньевича и команду профессионалов! Всем, кто сомневается, рекомендую не откладывать, а идти и делать операцию.
Страница врача: Карпов Вадим Евгеньевич
Мамонтова О.В. (г. Москва), 26.03.2024Хочется сказать огромное спасибо всему коллективу Центра офтальмологии за очень доброе и внимательное отношение к пациентам. Это не менее важно, чем их высокий профессионализм!
Дважды я делала операцию по замене хрусталика, с подбором которого мне прекрасно помогла Власенко Анна Владимировна, учла все мои пожелания и возможности их реализации, за что ей отдельное спасибо.
Павловскому Олегу Александровичу и Тутаеву Дмитрию Борисовичу спасибо за проведенные операции!
Очками не пользуюсь. Вижу хорошо, и вблизи, и вдали. Обе операции делала по полису ОМС.
Всем рекомендую Пироговский Центр!
Страницы врачей: Тутаев Дмитрий Борисович, Павловский Олег Александрович
Наталья (г. Москва), 16.03.2024Делала операцию по лазерной коррекции зрения. Хочу поблагодарить врача Карпова Вадима Евгеньевича и весь медицинский персонал, который участвовал в операции, за поддержку и отличный результат! Вечером уже хорошо видела вдаль, а утром следующего дня приехала на приём за рулём. Это, конечно, просто чудо! Всем, кто сомневается, рекомендую не откладывать, а идти и делать операцию.
Вадим Евгеньевич, спасибо за Ваш профессионализм! Буду всем рекомендовать.
Страница врача: Карпов Вадим Евгеньевич
Лукьянчук Екатерина (г. Москва), 14.03.2024Хочу выразить огромную благодарность Карпову Вадиму Евгеньевичу за то, что я теперь вижу мир своими глазами!
Пришла к нему на прием с запросом сделать лазерную коррекцию зрения по технологии Фемто Ласик. До операции у меня на обоих глазах было −11.0 (!) диоптрий, то есть я не видела практически ничего, только размытые крупные пятна. Плюс на приеме врач выявил у меня миопический астигматизм. Мне только 31 год, и желание вернуть себе хорошее зрение было у меня давно, но не знала, к кому обращаться, потому что всё-таки ситуация у меня была серьезная. Мне посоветовали Вадима Евгеньевича случайные знакомые, и теперь с большой уверенностью Вадима Евгеньевича я советую вам! Я стала видеть достаточно хорошо уже в день операции. Прошло 3 недели после нее — я вижу 100 % таблицы и прекрасный мир вокруг.
Спасибо ещё раз!
Страница врача: Карпов Вадим Евгеньевич
Богданова Евгения (г. Москва), 03.03.2024Хочу выразить благодарность Карпову Вадиму Евгеньевичу за успешно проведенную операцию по коррекции зрения, за поддержку и опыт! В день операции, конечно, было страшно, но все прошло гладко. Вечером уже отлично видела вдаль, как в очках, только четче и ярче, и это без очков! Такое удовольствие забыть об очках и линзах. Поймет только очкарик :)
Вадим Евгеньевич, спасибо за Ваш профессионализм и заботу! Рада, что познакомилась с таким потрясающим и чутким врачом. Буду всем рекомендовать!
Страница врача: Карпов Вадим Евгеньевич
Дударева Наталья (г. Москва), 03.03.2024Хочу выразить огромную благодарность Нечкиной Татьяне Николаевне за обследование, постановку верного диагноза, консультации, отлично выполненные операции на оба глаза (лазерная коагуляция сетчатки по причине разрыва). Всё чётко, по делу, по проблеме, в комфортной доверительной обстановке. После таких врачей перестаёшь бояться операций, испытываешь безграничное уважение и восхищение профессионализмом врача.
Вы спасли мои глаза, сохранили возможность заниматься любимым делом!
Спасибо, уважаемая Татьяна Николаевна, за Вашу работу. Дальнейших Вам профессиональных успехов, счастья и крепкого здоровья.
Страница врача: Нечкина Татьяна Николаевна
Разумовская Виктория (г. Москва), 28.02.2024Добрый день.
Хочу выразить огромную благодарность Карпову Вадиму Евгеньевичу за его профессионализм и человеческое отношение. С первой же встречи я почувствовала, что нахожусь в надежных руках.
Я давно хотела сделать коррекцию зрения, но никак не могла найти хорошего доктора, которому можно довериться. И вот судьба свела меня с Вадимом Евгеньевичем.
Все осмотры проходили на позитивном и добром настрое.
Друзья, кто до сих пор не решается снять с себя очки/линзы, скажу одно: смело записывайтесь к Вадиму Евгеньевичу на прием и ваше зрение будет на все 150 %!
Страница врача: Карпов Вадим Евгеньевич
Дарья (г. Москва), 26.02.2024Сделала операцию 6 февраля 2023 года и очень рада тому, что решилась на нее! 12 лет носила линзы и очки, и наконец-то избавилась от них. Не передать словами, как это здорово — видеть все!
Огромное спасибо Карпову Вадиму Евгеньевичу. Золотые руки! Операция безболезненная. Немного переживала, но доктор все озвучивал и успокаивал, поэтому все прошло отлично. Еще раз огромное спасибо!
Страница врача: Карпов Вадим Евгеньевич
Иванов И.К. (г. Ногинск), 20.02.2024Выражаю огромную сердечную благодарность Голякову Алексею Александровичу. Спасибо ему за то, что он есть. Долгих и счастливых лет жизни!
Страница врача: Голяков Алексей Александрович
Мухин О.И. (г. Пермь), 18.02.2024Искреннее и огромное спасибо доктору Файзрахманову Ринату Рустамовичу за его золотые руки хирурга, выдающиеся знания и доброе сердце. Какое счастье обрести снова мир во всей первозданной красоте и вернуться к любимой работе благодаря его высочайшему профессионализму.
Огромное спасибо сотрудникам всего Центра офтальмологии за теплоту и заботу о пациентах. Великолепно отлаженный механизм работы всего Пироговского Центра поражает и восхищает.
Отдельная благодарность Власенко Анне Владимировне за её труд, дарящий нам высокое качество жизни.
Поразительная работа и забота медсестер о пациентах. Спасибо!
Страница врача: Файзрахманов Ринат Рустамович
Лохманёва А.В. (г. Москва), 13.02.2024Хочу выразить свою благодарность врачу-офтальмологу Тутаеву Дмитрию Борисовичу за проведенную операцию по замене хрусталиков. Много лет страдала из-за плохого зрения, а за последние несколько лет развилась катаракта, которая мешала нормально жить. Хотелось бы поблагодарить Дмитрия Борисовича за две блестяще проведённые операции, за его профессионализм, чуткость и внимательность! Его уверенность и спокойствие очень помогли мне справиться с волнениями и переживаниями. Как результат — впервые за долгое время я вижу мир вокруг себя лучше и четче, чем за последние 20 лет. Я могу нормально работать и водить автомобиль. Огромное спасибо Дмитрию Борисовичу!
Страница врача: Тутаев Дмитрий Борисович
Петров А.П. (Московская область, г. Пушкино), 12.02.2024Добрый день!
Возраст с сопутствующими хворями привёл меня в Пироговский Центр для амбулаторного и стационарного лечения болезней. И в стационаре, и в поликлинике лечение обеспечивалось высоким профессионализмом врачей и материально-технической базой мирового уровня. Поэтому для лечения глаз с диагнозом вывих хрусталика я, при наличии большого количества конкурирующих офтальмологических учреждений, выбрал Центр офтальмологии Пироговского Центра (заведующий Файзрахманов Р.Р.).
В течение первого дня пребывания в Центре я был подготовлен к операции совместными усилиями врачей и обслуживающего персонала. Операцию блестяще провела врач-офтальмолог Бабаева Д.Б. Два дня нахождения в Центре после операции не только подтвердили ее положительный исход, но и сняли все вопросы на будущее. Результат операции подтверждает и факт написания этого письма-благодарности с участием прооперированного глаза!
Большое спасибо всем сотрудникам Центра офтальмологии за их профессионализм!
С уважением, Петров Анатолий, профессор, заслуженный деятель науки РФ
Страница врача: Бабаева Дилара Байрамовна
Вячеслав (г. Москва), 08.02.2024Выражаю благодарность Карпову Вадиму Евгеньевичу за проведенную операцию по коррекции зрения (фемто-ласик). 23.01.2024 была проведена операция, почти сразу я начал видеть на 100 %!
Грамотный подход к операции, прекрасное сопровождение после нее и, как итог, великолепный результат. С Карповым В.Е. приятно общаться не только как с высококлассным специалистом, но и как с человеком.
Спасибо, Вадим Евгеньевич, здоровья Вам и успехов во всем!
Страница врача: Карпов Вадим Евгеньевич
Жук Татьяна (г. Москва), 07.02.2024Всем доброго времени суток :)
Вчера (06.02.2024) мне провели операцию Фемто Ласик. Зрение до операции было −7,5 на оба глаза.
Сегодня (07.02.2024) была на повторном осмотре и вот уже могу написать отзыв :) Это чудо!
Спасибо большое моему врачу Карпову Вадиму Евгеньевичу и его прекрасной команде за новый взгляд на жизнь. Спасибо за такое трепетное отношение к каждому пациенту, которое ощущается на всех этапах нахождения в этом Центре. Спасибо большое еще раз!
Страница врача: Карпов Вадим Евгеньевич
Нефедов И.А. (г. Москва), 04.02.2024Добрый день.
29.11.2023 по рекомендации впервые попал на консультацию к Карпову Вадиму Евгеньевичу по вопросу проведения коррекция зрения обоих глаз. Изначально проходили обследование в других клиниках, но почитав отзывы и информацию о специалисте, решил попробовать обратиться к нему, и не пожалел о том, что выбрал именно эту клинику и этого специалиста.
С самого начала Вадим Евгеньевич заряжает позитивом, избавляет от лишних сомнений и вселяет уверенность, что все будет хорошо. Во время первого моего посещения (29.11.2023), мне было проведено обследование и сделана первая операция по укреплению сетчатки. После этого, через месяц (16.01.2024), провели лазерную коррекцию обоих глаз.
Во время операции от Вадима Евгеньевича постоянно чувствуется тотальная поддержка, и ты понимаешь, что исход операции будет успешным. И это действительно так, все прошло замечательно! Слаженный коллектив, все быстро и аккуратно. До операции зрение было −2,5 диоптрии на оба глаза. Сейчас мое зрение стало стопроцентным.
Хочу выразить огромную благодарность Карпову Вадиму Евгеньевичу. Вы специалист с большой буквы, с индивидуальным подходом к каждому пациенту.
Если кто-то планирует делать операцию, смело обращайтесь к Карпову Вадиму Евгеньевичу, этот человек избавит вас от всех сомнений и страха по поводу такой операции, как коррекция зрения!
Страница врача: Карпов Вадим Евгеньевич
Кузнецов А.Н. (г. Москва), 02.02.2024В КДЦ «Измайловский» попала по рекомендации моего коллеги, а именно к гуру и светиле офтальмологии — Карпову Вадиму Евгеньевичу.
Театр начинается с вешалки, а приём у данного специалиста начинается с дружелюбного рукопожатия, уверенного индивидуального подхода к твоей проблеме и нереального человеческого отношения. Доктор настолько располагает к себе, что понимаешь, к другому специалисту ты точно уже не пойдешь. И, конечно же, впечатляет стаж работы врача и его послужной список. Ни один пациент не уходит от него без улыбки и уверенного выражения лица, что всё будет хорошо и его проблема будет решена. Отдельно хочется отметить здоровое чувство юмора Вадима Евгеньевича, которое тоже очень важно и помогает расслабиться во время операции.
Уважаемый Вадим Евгеньевич, огромное Вам спасибо, что я снова могу видеть мир шире, ярче и лучше! Теперь я точно не ошибусь в выборе своей второй половинки. Уж теперь-то я точно смогу её хорошо разглядеть и сделать правильный выбор! Дай Бог Вам и Вашим близким здоровья, спасибо за Ваши золотые руки и открытое сердце, которое бьётся во благо здоровья человека!
Страница врача: Карпов Вадим Евгеньевич
Караваева Е.А. (г. Москва), 31.01.2024Добрый день.
Хочу от всей души поблагодарить Карпова Вадима Евгеньевича за его профессионализм и то, что вернул мне отличное зрение! С раннего возраста была близорукость, но после операции я снова смогла видеть всё в любое время дня и ночи. И до, и во время, и после операции Карпов В.Е. тщательно следил за моим самочувствием. Сама операция (ФемтоЛасик) прошла быстро, легко и без осложнений.
Спасибо Вам большое!
Страница врача: Карпов Вадим Евгеньевич
Полина (г. Москва), 31.01.2024Хочу выразить огромную благодарность офтальмологу Карпову Вадиму Евгеньевичу. В конце января 2024 года он провел мне операцию по лазерной коррекции зрения методом Фемто-LASIK. До операции мое зрение было −5,75 диоптрий, после операции оно стало идеальным, вижу абсолютно все! Могу с уверенностью сказать, что после этого моя жизнь стала более полноценной без постоянного ношения линз и очков, с которыми я была неразлучна в течение 14 лет. Низкий поклон Вадиму Евгеньевичу за проведенную операцию, ее потрясающий результат и заботу о пациентах!
Страница врача: Карпов Вадим Евгеньевич
Пустынников В.И. (г. Щелково), 30.01.2024С начала 2014 года наблюдаюсь у офтальмолога Нежуваки Ирины Александровны. Летом 2019 года, после ухудшения глаукоматозного процесса, впервые применила ноотропные препараты как в капельнице, так и внутрь, после чего состояние значительно улучшилось, о чем свидетельствуют результаты исследования полей зрения и ОКТ, которые она лично провела.
Насколько мне известно, врач Нежувака И.А. является практически единственным специалистом среди врачей КДЦ «Измаловский», кто широко применяет для лечения глаукомы ноотропные препараты, о чем имеются многочисленные научные исследования и публикации в специализированных журналах по офтальмологии. Такие курсы лечения Ирина Александровна назначает мне дважды в год, благодаря чему удается замедлить прогрессирование заболевания и избежать операции. Хотелось бы, чтобы положительный опыт использовали и другие врачи-офтальмологи данного КДЦ.
Страница врача: Нежувака Ирина Александровна
Мохонько Т.Ю. (Владимирская область, г. Киржач), 27.01.2024Калинин Матвей Евгеньевич, хочу поблагодарить Вас за хорошо сделанною операцию, за Ваши золотые руки! Вы ангел в белом халате. Дай Вам бог здоровья и всего самого лучшего.
Ваша пациентка, Мохонько Т.Ю.
Страница врача: Калинин Матвей Евгеньевич
Смирнов Д.А. (г. Москва), 25.01.2024В декабре 2023 года я перенес операцию по замене хрусталика в Пироговском Центре. Хотя, слово «перенес» не совсем уместно в моем случае.
Во-первых, я первый раз в жизни лежал в больнице и даже представить себе не мог, что в стационаре можно так комфортно, если не сказать уютно провести три дня с пользой для тела и души. Очень отзывчивый персонал, приятные удобные палаты, все хорошо организовано, вежливо и с душой. Поразило, какое чуткое отношение к людям пожилого возраста. Приятно! Очень по-человечески!
Во-вторых, судьба отдала меня в руки прекрасного молодого специалиста, доктора с большой буквы Тутаева Дмитрия Борисовича. Уже сидя в очереди на консультацию, я понял, что попасть в руки к Дмитрию Борисовичу — это большая удача для всех людей, планирующих избавиться от катаракты. Вежливый, слушающий и отвечающий врач быстро, уверенно и безболезненно заменил мой погасший хрусталик на новую чудесную ИОЛ.
Хочу поблагодарить и благодарю Дмитрия Борисовича за его золотые руки и мои здоровые глаза!
Страница врача: Тутаев Дмитрий Борисович
Петухова И.Н. (г. Москва), 09.01.2024Хочу выразить огромную благодарность врачу-офтальмологу Калинину Матвею Евгеньевичу за успешно проведенную лазерную операцию после разрыва сетчатки на моем левом глазе. Очень редко сейчас можно встретить таких чутких, внимательных, невероятно вежливых и предупредительных врачей. Дай Бог доброго здоровья Матвею Евгеньевичу и всем его родным!
Страница врача: Калинин Матвей Евгеньевич
П. С. И. (Республика Калмыкия), 28.12.2023От всей души хотим поздравить Файзрахманова Рината Рустамовича и его коллектив с наступающим Новым годом! Большое спасибо Отделению офтальмологии за доброту, отзывчивость и понимание.
Огромная благодарность Ринату Рустамовичу за профессионализм, внимательное и доброжелательное отношение не только к самим пациентам, но и к их родным. Очень рады, что познакомились с этим замечательным человеком, врачом с большой буквы. Желаю Ринату Рустамовичу здоровья, благополучия, успехов в его благородном деле.
Поздравляю Пироговский Центр с наступающими праздниками, желаю всем здоровья, успехов в работе, удачи!
Страница врача: Файзрахманов Ринат Рустамович
Соснина Н.С. (Московская область, г. Коломна), 28.12.2023Поздравляю с наступающим Новым 2024 годом всех работников Офтальмологического отделения КДЦ «Измайловский»! Желаю всем крепкого здоровья и удачи!
От всего сердца поздравляю и благодарю моих лечащих врачей-офтальмологов Вадима Евгеньевича Карпова и Ирину Александровну Нежувака. Оба доктора не только высокопрофессиональные офтальмологи, но и прекрасные психологи, добрые и отзывчивые люди. Они помогли мне преодолеть страх, который я испытывала и от прогноза заболевания, и от предстоящего лечения. Год назад они убедили меня начать лечение, благодаря чему зрение улучшилось. Понятно, что хорошие результаты возможны только при высококлассной организации работы, которую постоянно вижу в отделении. Я имею в виду коллегиальность решений, преемственность с врачами стационара, четкую работу комиссии по отбору больных на оказание специализированной помощи, бесперебойную работу диагностических кабинетов. Очень надеюсь, что в наступающем году отделение будет работать на столь же высоком уровне! Большое спасибо всем!
С уважением, Соснина Н.С.
Страницы врачей: Карпов Вадим Евгеньевич, Нежувака Ирина Александровна
Туркин В.А. (г. Москва), 13.12.2023Здравствуйте! Делал коагуляцию и коррекцию зрения, чтобы устроиться на работу. Больница отличная! Быстро прошел обследование, через неделю сделали первую операцию, чуть позже вторую. Отдельно хочу поблагодарить доктора Карпова Вадима Евгеньевича за профессионализм, позитивный настрой и полную уверенность в своих действиях, что мне помогало самому быть более уверенным и спокойным на операциях. На работу, конечно, я все равно не устроился, но спасибо Вадиму Евгеньевичу за оказанную помощь с моим недугом. Всего ему самого наилучшего!
Страница врача: Карпов Вадим Евгеньевич
Самрега Л.В. (Московская область, г. Люберцы), 30.11.2023Самые добрые слова и тёплые пожелания хочется сказать моему врачу Дмитрию Борисовичу Тутаеву! Благодарю за его золотые руки и профессионализм, за чуткость, отзывчивость и внимание. За то, что благодаря успешно проведённым операциям по замене хрусталиков, я снова вижу чётко и ясно. За то, что ко мне вернулась радость жизни!
Здоровья, успехов, благополучия и всего самого доброго Вам, дорогой Дмитрий Борисович!
С уважением, Самрега Л.В.
Страница врача: Тутаев Дмитрий Борисович
Усачёва Т.И. (г. Москва), 29.11.2023Очень благодарна прекрасному врачу-офтальмологу Голякову Алексею Александровичу за внимательное, терпеливое и, конечно же, профессиональное отношение к моим проблемам со зрением.
Полученная консультация и назначенное лечение вернули меня к комфортному образу жизни.
От всей души желаю Алексею Александровичу здоровья и успехов во всех делах.
С уважением, Усачёва Т.И.
Страница врача: Голяков Алексей Александрович
Руденко Е.А. (г. Москва), 28.11.2023Выражаю благодарность Карпову Вадиму Евгеньевичу за лазерную коррекцию зрения. Провел операцию по технологии Femto Lasik, процесс занял около получаса, не было никаких неприятных ощущений, результат невероятный: уже вечером я все видела. Спасибо Вам за всё, Вадим Евгеньевич, Вы профессионал своего дела!
Страница врача: Карпов Вадим Евгеньевич
К.Е.В. (г. Москва), 22.11.2023Потрясающий Офтальмологический центр под научным руководством М.М. Шишкина. Высочайший уровень квалификации, сложнейшие операции и талантливые врачи. Думаю, на счету команды тысячи спасенных глаз и благодарных пациентов.
Страница врача: Шишкин Михаил Михайлович
Мисяутова Е.К. (г. Москва), 22.11.2023Пришла в КДЦ после череды бесконечных очков и контактных линз, чтобы сделать лазерную коррекцию зрения. Если бы знала, что эффект будет сразу в день операции, а зрение будет идеальным, сделала бы это ещё раньше! После коррекции моё пятипроцентное зрение (-5 диоптрий и астигматизм) восстановилось полностью.
Выражаю огромную благодарность Карпову Вадиму Евгеньевичу за чудесно проведенную операцию и бережное сопровождение после!
Страница врача: Карпов Вадим Евгеньевич
Тюкаев Е.П. (г. Королёв), 21.11.2023Добрый день.
Я вижу — начну своё эссе, пожалуй, с этих слов. После проведенной операции Фемто-ЛАСИК я вижу лучше чем в очках, дальше, чётче (справедливости ради носил на половину диоптрии меньше).
Я стал обращать внимание на мелочи, видеть капли на ветках после дождя, да и сами ветки стали более чёткими, конструкции на крышах стали более чёткими, кирпичи в доме напротив стали выделяться, в метро указатели вижу дальше, обратный отсчёт на светофорах вижу раньше, за руль сел уже на следующий день. Да и в целом чувствую, что так и должно быть, сразу к этому привык. В помещениях и транспорте очки перестали запотевать, не надо их постоянно протирать, не мешают царапины и прочие искажения.
Данное лечебное учреждение и врача Карпова Вадима Евгеньевича нашёл благодаря сарафанному радио. Считаю, что выбор сделал правильный. Мне понравилось отношение, с которым Вадим Евгеньевич подходит к пациенту и делу. Юмор, позитив, настрой. Даже самому, после общения, хочется стать немного лучше.
Спасибо всему коллективу, принимавшему участие в операции, и отдельное спасибо оперирующему врачу Карпову Вадиму Евгеньевичу!
Страница врача: Карпов Вадим Евгеньевич
Б.С.С. (г. Москва), 17.11.2023Чехонин Егор Сергеевич — замечательный врач. Чуткий, внимательный ко всем своим пациентам. Смог грамотно и доступно объяснить все мои изменения по зрению. Рекомендую!
Страница врача: Чехонин Егор Сергеевич
Одышева А.В. (г. Москва), 17.11.2023Пришла с халязионом на верхнем веке, который нужно было оперировать снаружи. Лебедько М.С. провела операцию филигранно, прям над ресницами, шва вообще не видно, ресницы не задеты, абсолютно безболезненно. Я очень нервничала, но врач во время операции разговаривала со мной, и становилось спокойнее. Очень внимательный, аккуратный, доброжелательный врач, вызывает доверие! Огромное спасибо!
Страница врача: Лебедько Маргарита Сергеевна
Белова Р. (г. Москва), 08.11.2023Выражаю огромную благодарность Карпову Вадиму Евгеньевичу за успешно проведенную коагуляцию и коррекцию зрения! Спасибо за Ваш позитивный настрой и чуткий подход к каждому пациенту. Больше никаких линз и очков. Было −8, а сейчас все идеально. Большое Вам спасибо за все!
Страница врача: Карпов Вадим Евгеньевич
Субботина Людмила (г. Москва), 01.11.2023Хочу выразить огромную благодарность профессионалу своего дела, кандидату медицинских наук, доценту, врачу-офтальмологу Карпову Вадиму Евгеньевичу.
Я была направлена к нему на консультацию по поводу резкого снижения зрения и высокого внутриглазного давления. В процессе обследования, кроме всего прочего, был обнаружен дырчатый разрыв сетчатки левого глаза. Вадимом Евгеньевичем было предложено сделать лазерную коагуляцию сетчатки. Ни на минуту не задумываясь, я дала согласие. У меня была какая-то уверенность, что я попала в надежные и добрые руки, не было никакого чувства страха.
Вадим Евгеньевич удивительно добрый и чуткий человек, обладающий тонким чувством юмора, позитивной энергией, доброжелательностью и очень внимательным отношением к пациентам.
Большое спасибо Вам, доктор!
Страница врача: Карпов Вадим Евгеньевич
Алевтина Ч. (г. Москва), 30.10.2023Знаете ли Вы, что такое видеть всё вокруг: рекламные баннеры на улице, вывески, номера домов, номера автомобилей, в конце концов — мелкий шрифт в документах? Если Вы обратитесь к Вадиму Евгеньевичу, точно меня поймете! После операции (лазерная коррекция) прошло уже 3 месяца и я до сих пор ловлю себя на мысли, что нет необходимости носить линзы и очки. Это замечательно!
Избежать волнения перед операцией мне не удалось, но спокойствие и максимальная концентрация Вадима Евгеньевича заражают.
Совет для тех, кто решается вступить в ряды «куда мне теперь деть оставшиеся линзы и жидкость для них»: решайтесь на коррекцию и не волнуйтесь, всё пройдет замечательно!
Вадим Евгеньевич, спасибо Вам большое!
Страница врача: Карпов Вадим Евгеньевич
Анастасия З. (г. Москва), 30.10.2023Благодарю за успешно проведённую лазерную коррекцию зрения. Операция была 18.07.2023 и сейчас с уверенностью можно сказать, что это было верным решением для улучшения качества жизни. Отдельно хочется остановиться на описании ощущений в первые часы и дни — это так удивительно видеть всё четко своими глазами, не надевая очки/линзы.
Операция прошла довольно быстро, было волнительно, но профессионализм Вадима Евгеньевича и его команды внушали спокойствие. А на следующий день осмотр подтвердил остроту зрения в 150 %.
Спасибо, Вадим Евгеньевич, за то, что делаете людей счастливыми!
Страница врача: Карпов Вадим Евгеньевич
Николаев А.В. (г. Москва), 29.10.2023Добрый день. Хотелось бы выделить профессионализм и четкость работы врача Маргариты Сергеевны Лебедько. Пришел на прием — проверка зрения. Во время осмотра Маргарита Сергеевна обнаружила дистрофию сетчатки и доступно объяснила опасность данной ситуации, рассказала о путях решения проблемы. На приеме выполнили ограничительную лазерную коагуляцию сетчатки обоих глаз. Процедура прошла безболезненно и достаточно быстро. В дальнейшем планирую обратиться к данному специалисту по поводу лазерной коррекции зрения. Спасибо!
Страница врача: Лебедько Маргарита Сергеевна
Смирницкая Яна (г. Москва), 29.10.2023Огромное спасибо Олегу Александровичу Павловскому за прекрасно проведённую мне операцию (по устранению эпиретинального фиброза)! Спасибо, Олег Александрович, за Ваши золотые руки, знания, опыт и внимательное отношение к пациентам. Спасибо и всей команде, кто принимал участие в операции (врачу-анестезиологу, медсестрам). Всё прошло отлично!
Я находилась в стационаре Офтальмологического отделения с 21 по 25 сентября 2023 г. Хочу также поблагодарить всех сотрудников этого отделения за внимательное отношение к нам — пациентам, и за качественное выполнение своей работы! В отделении чисто и очень комфортно.
Я не пожалела, что делала эту операцию именно в Пироговском Центре. Желаю вам дальнейшего развития и процветания!
Олегу Александровичу Павловскому удачи во всём, профессиональных успехов и крепкого здоровья!
Страница врача: Павловский Олег Александрович
Анфимова В.А. (г. Михайлов), 23.10.2023Уважаемые доктора!
Хочу выразить огромную сердечную благодарность за титанический труд, высокий профессионализм, добросовестное исполнение своих служебных обязанностей, оказание квалифицированной медицинской помощи, за умный и грамотный подход к каждому пациенту, доброжелательное, внимательное и чуткое отношение к больным.
Очень благодарна Мартынову А.О. (была у него на консультации).
Большое искреннее спасибо заведующему отделением Файзрахманову Ринату Рустамовичу (он оперировал меня), моим лечащим врачам Бабаевой Д.Б. и Дрозд М.А. Благодарю их за сердечную теплоту, заботу и внимание. Успокоили. Все подробно объяснили до операции и после операции. Дали рекомендации на дальнейшее успешное лечение.
Хочется поблагодарить врача-анестезиолога (к сожалению, не знаю ее имя и отчество). Во время операции интересовалась моим самочувствием, подбадривала.
Все были очень внимательны, чувствовалась слаженность в работе, профессионализм.
Медсестры в отделении также внимательны, заботливы, грамотны в своих профессиональных навыках.
Очень радует, что такие компетентные, умелые, талантливые и неравнодушные люди работают и помогают пациентам.
От всей души желаю вам крепкого здоровья и успехов в вашем тяжелом, благородном, бескорыстном и востребованном труде.
Благодарю вас от всей души и желаю вам дальнейших профессиональных успехов и достойного вознаграждения за ваш труд.
Будьте счастливы, любимы, здоровы. Низкий поклон и бесконечная благодарность вам!
Страницы врачей: Бабаева Дилара Байрамовна, Файзрахманов Ринат Рустамович
Калашников М.В. (г. Москва), 18.10.2023Хочу выразить благодарность Карпову Вадиму Евгеньевичу за профессионализм, чуткий подход, качественное и быстрое решение проблемы. В октябре 2023 года попал к нему на прием, буквально за пару часов он провел полное обследование глаз, выявил проблему, назначил лазерную коагуляцию, которую сразу же сделал. Спасибо большое Вам и Пироговскому Центру за помощь!
Страница врача: Карпов Вадим Евгеньевич
Максим А. (г. Москва), 18.10.2023Карпов Вадим Евгеньевич провел мне лазерную коррекцию зрения 17.10.2023. Путь к этой операции был тернист: присутствовал страх и куча консультаций у офтальмологов из разных поликлиник. Но, придя на прием, услышав ответы на все свои вопросы и после осмотра Вадимом Евгеньевичем, я твердо настроился пройти данную процедуру. И не пожалел.
Уже спустя несколько часов после операции я видел мир так ясно и четко, как не видел его со времен детства. Полное осознание того, что со мной произошло, случилось на следующее утро, когда открыл глаза после пробуждения. В этот же день доктор подтвердил мои ощущения: я смог прочитать строчку даже сверх нормы!
Выражаю огромную благодарность персоналу операционной, сопровождающей медсестре с успокаивающим голосом и лично Вадиму Евгеньевичу — специалисту, который развеет все страхи, когда нужно смешно пошутит и приободрит, ответит на все вопросы и проведет каждую процедуру с ювелирной точностью.
Большое спасибо за отличный результат! А всем сомневающимся и раздумывающим — не сомневайтесь, сделайте и не пожалеете :)
Страница врача: Карпов Вадим Евгеньевич
Лукиных Михаил (г. Москва), 05.10.2023Закончил клиническую ординатуру в Институте усовершенствования врачей по специальности «Офтальмология» на Кафедре глазных болезней. Очень рад, что выбрал именно это место. Обучение проходит на базе Центра офтальмологии ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России.
Хочу выразить благодарность заведующему Кафедрой глазных болезней и Центром офтальмологии Файзрахманову Р.Р., профессорам Шишкину М.М. и Корниловскому И.М., ассистентам кафедры и коллективу Центра офтальмологии за возможность учиться у них, перенять их опыт и знания.
Очень рад, что кафедра даёт не только теорию, но ещё и практику. Эти два года мы работали бок о бок с талантливыми офтальмохирургами, которые с радостью отвечали на все наши вопросы, позволяли им ассистировать и учили нас практическим навыкам.
Также хочу отметить работу Института Пироговского Центра. За всё время не возникало никаких организационных проблем, а сотрудники учебного отдела всегда были готовы ответить на вопросы или с чем-то помочь.
Страницы врачей: Файзрахманов Ринат Рустамович, Шишкин Михаил Михайлович, Корниловский Игорь Михайлович
Богданова Виолетта (г. Москва), 05.10.2023Обучалась в клинической ординатуре на Кафедре глазных болезней в Институте усовершенствования врачей Пироговского Центра. Прекрасный институт с очень компетентным коллективом, который всегда открыт к сотрудничеству со своими обучающимися.
Рада, что выбрала ординатуру, которая проходила в Центре офтальмологии на базе ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России. Все доктора с радостью взаимодействуют с ординаторами, всегда отвечают на вопросы и делятся своим опытом.
Выражаю огромную благодарность заведующему Кафедрой глазных болезней и Центром офтальмологии Файзрахманову Р.Р., профессору Шишкину М.М, заведующему учебной частью Босову Э.Д. и всему коллективу высококлассных специалистов, которые вкладывают свои силы в каждого. Были интересные лекции и семинары, и самое главное — много практики.
Страницы врачей: Файзрахманов Ринат Рустамович, Шишкин Михаил Михайлович, Босов Эдуард Дмитриевич
Мартынов Андрей (г. Москва), 05.10.2023Обучался на Кафедре глазных болезней Института усовершенствования врачей Пироговского Центра.
Считаю главным достоинством Института и Кафедры: отличные преподаватели, которые помогут по любому учебному вопросу — профессионалы своего дела. При поступлении сюда оценивался мной и такой показатель, как «цена-качество». Данный критерий оправдал себя, я не ошибся с местом прохождения клинической ординатуры. Знания, которые я получал на протяжении двух лет, смогу применить в дальнейшей жизни и работе.
Огромное спасибо заведующему Кафедрой глазных болезней Файзрахманову Р.Р. за возможность не только познать теорию, но и овладеть практическими навыками, а также всему коллективу, профессору Шишкину М.М., Корниловскому И.М., заведующему учебной частью Босову Э.Д.
Екатерина К. (г. Москва), 04.10.2023Очень благодарна Маргарите Сергеевне Лебедько за проведенную коррекцию зрения. Изначально зрение было очень сложное. Маргарита Сергеевна подробно рассказала о возможных последствиях, предупредила о противопоказаниях. Но я приняла решение ее сделать и не пожалела ни разу. Коррекцию делала в мае и уже 4 месяца наслаждаюсь прекрасным зрением. Большое спасибо за профессионализм и внимательное отношение!
Страница врача: Лебедько Маргарита Сергеевна
Пономарева К.А. (г. Москва), 03.10.2023Карпов Вадим Евгеньевич провел мне лазерную коррекцию зрения 21.09.2023. Путь к этой операции был тернист: присутствовал страх и куча консультаций у офтальмологов из разных поликлиник. Но, придя на прием, услышав ответы на все свои вопросы, и после осмотра Вадимом Евгеньевичем, я твердо настроилась пройти данную процедуру. И не пожалела.
Уже спустя несколько часов после операции я видела мир так ясно и четко, как не видела его со времен детства: номера автобусов вдали, каждый отдельный листочек на деревьях и даже самых маленьких насекомых вокруг (это скорее минус, чем плюс, но это мой личный загон). Полное осознание того, что со мной произошло, случилось на следующее утро: открыв глаза после пробуждения, я рефлекторно потянулась за очками (все-таки 12 лет была бок о бок сними), но спустя секундный тупнячок до меня дошло: «Погоди, они не нужны, ты и так все прекрасно видишь!» В этот же день доктор подтвердил мои ощущения: я смогла прочитать строчку даже сверх нормы!
Немного слов об операции и ее сопутствующих процессах. За две недели до непосредственно лазерной коррекции мне укрепили сетчатку. Не самая приятная процедура, однако достаточно быстрая. После нее не было никаких болезненных ощущений. С самой лазерной коррекцией ситуация немного иная. Приятного в ней мало, не буду лукавить, а чтобы соблюсти все указания доктора во время операции, нужно хорошенько сконцентрироваться. Но намного более было именно страшно, нежели больно. Сразу после сами глаза были немного «как у Терминатора», а перед глазами было «матовое стекло», но даже через него проглядывались четкие силуэты предметов вокруг. Особенно в первую неделю после данной операции, глаза иногда начинали сильно слезиться, но прописанные капли снимают все неприятные симптомы. Также иногда вечером или в течение нескольких часов после сна один из глаз «шалит» и понижает остроту зрения, что в первый раз меня сильно напугало. Но не стоит бояться, спустя время он снова начинает четко видеть, такие скачки должны пройти после полной реабилитации, на полпути к которой я нахожусь.
Каков же мой личный вердикт? Лазерная коррекция — лучшее, что случилось со мной за этот год. Возможность видеть все четко без сухости в глазах от линз или даже кератита (опять же благодаря им) и без вечнозапотевающих очков, ограничивающих обзор, стоит преодоления страхов, временных сопровождающих неприятных ощущений и каждого вложенного цента. Выражаю огромную благодарность персоналу операционной, сопровождающей медсестре с успокаивающим голосом и лично Вадиму Евгеньевичу, специалисту, который развеет все страхи, когда нужно смешно пошутит и приободрит, ответит на все вопросы и проведет каждую процедуру с ювелирной точностью.
Большое спасибо за отличный результат! А всем сомневающимся и раздумывающим — не сомневайтесь — сделайте и не пожалеете :)
Страница врача: Карпов Вадим Евгеньевич
Примечаева О.М. (г. Москва), 16.09.2023Хочу выразить огромную благодарность высокопрофессиональному специалисту, доктору с золотыми руками — Вадиму Евгеньевичу Карпову. Спасибо! Благодаря Вам мы видим!
Страница врача: Карпов Вадим Евгеньевич
Серова М.С. (г. Москва), 13.09.2023Вчера сделала лазерную коррекцию зрения у Карпова Вадима Евгеньевича. Сегодня уже спокойно строчу отзыв, от монитора никакого дискомфорта не испытываю, вижу все четко :) Конечно, перед операцией очень волновалась, начиталась историй в интернете, но после очередной консультации у доктора решила больше не тратить на это свое время и довериться профессионалу.
В день операции все прошло довольно быстро, и уже сразу после выхода из операционной я поняла, что даже через «мутное стекло» вижу все очертания четко, как не видела уже много лет! К вечеру зрение прояснилось, и я поняла, что оба глаза видят лучше, чем в линзах до этого. Очень странно и приятно осознавать, что для хорошего зрения не надо ничего вставлять в глаз, носить очки, а вечером можно спокойно лечь с хорошим зрением (и с утра с ним же проснуться!).
Из забавного — сегодня в кабинете смотрела на буковки для проверки четкости зрения. С трудом читаю последнюю строку, расстраиваюсь, что не все буквы могу разобрать, и тут Вадим Евгеньевич говорит «А теперь посмотрите, какая справа циферка!» — а там 1.5, а единицу я уже прочитала, так что вижу я не просто на 100 %, а совсем как орлица — на 150 :)
Еще раз большая благодарность Вадиму Евгеньевичу — у него золотые руки!
Страница врача: Карпов Вадим Евгеньевич
Карташова И.Н. (г. Москва), 10.09.2023Делала лазерную коррекцию зрения 29.08.2023 (до этого за 2 недели укрепили сетчатку), всё прошло идеально, никаких осложнений, вижу на все 150 %. Оперировал замечательный доктор Карпов Вадим Евгеньевич — высококлассный специалист. Главное очень четко выполнять рекомендации доктора по постоперационному уходу за глазами (вовремя капать капли), чтобы не испортить ювелирную работу доктора. Выражаю огромную благодарность Карпову В.Е. за его работу, золотые руки и чуткое отношение к пациентам!
Страница врача: Карпов Вадим Евгеньевич
Снегов М.И. (г. Москва), 04.09.2023Доктор с большой буквы и золотыми руками! Вторичная катаракта левого глаза значительно осложнила мне жизнь, и мне повезло попасть к доктору Карпову Вадиму Евгеньевичу. Благодаря его высокому профессионализму, он смог оказать мне психологическую поддержку и помог оптимистично настроиться. Проведённая 30.08.2023 лазерная коррекция зрения левого глаза полностью восстановила зрение, позволила продолжить работать и радоваться жизни! Искренне благодарю Вадима Евгеньевича и желаю ему долгих лет жизни, творческого отношения к своей работе. Безусловно рекомендую Вадима Евгеньевича всем пациентам!
Страница врача: Карпов Вадим Евгеньевич
Маслов А.В. (г. Москва), 31.08.2023Благодаря высочайшей квалификации врачей и моментально выполненной операции моя супруга смогла сохранить полноценное зрение.
В день поступления в Офтальмологическое отделение с диагнозом отслойка сетчатки, кандидат медицинских наук, хирург-офтальмолог Касатикова Евгения Валерьевна филигранно выполнила операцию с применением самых современных методов лечения.
Дальнейшее укрепление сетчатки с помощью лазера мастерски выполнил кандидат медицинских наук, доцент Кафедры глазных болезней Вадим Евгеньевич Карпов.
Результат — не только сохраненное, но и заметно улучшавшееся зрение, как по остроте, так и по ощущению цвета. Особо хочу отметить внимание к человеку и моральную поддержку докторов на каждом этапе лечения.
Сердечное спасибо за то, что мир для моей жены не просто сохранил все свое богатство, но и стал ярче!
Страницы врачей: Карпов Вадим Евгеньевич, Касатикова Евгения Валерьевна
Егорова К.Д. (г. Фрязино), 29.08.2023Здравствуйте!
Делала коррекцию зрения у Карпова Вадима Евгеньевича. До операции у меня было −7, я постоянно ходила в очках и линзах, это было неудобно. После операции у меня зрение стало 150 %, теперь я все вижу и совсем не нужно носить очки! Очень жалею, что не сделала раньше эту операцию. Было совсем не больно, комфортно, врач был очень внимательным. Сама операция прошла довольно быстро, глаза красными почти не были.
Я очень благодарна врачу за такой отличный результат! Спасибо!
Страница врача: Карпов Вадим Евгеньевич
Чепелева Е.А. (г. Москва), 28.08.2023Выражаю огромную благодарность специалисту с большой буквы и просто прекрасному человеку — Карпову Вадиму Евгеньевичу! Очень рада, что попала в надежные руки этого врача. Вадим Евгеньевич чуткий и внимательный. Наблюдаюсь у него по поводу врождённой болезни глаз. У Вадима Евгеньевича все всегда четко и по делу, видно, что человек любит свою работу. Хотелось бы, чтобы таких высококвалифицированных специалистов было больше. И мой личный совет: если у вас есть какие-то сомнения насчет здоровья глаз, лучше сразу обследоваться!
Страница врача: Карпов Вадим Евгеньевич
Цырульников И.А. (г. Москва), 24.08.2023Текстом сложно передать все те эмоции, которые я ощутил после коррекции зрения у доктора Карпова. Операция прошла полностью безболезненно и почти без дискомфорта, поэтому, выйдя из клиники, первые несколько часов даже не осознавал, что действительно произошло, но когда наступила ночь и я впервые без очков увидел ночной город, моему восторгу не было предела. У меня как будто началась новая жизнь. Иногда забавляет, когда касаюсь носа пальцем, чтобы поправить несущкствующие очки. Они как будто просто исчезли. Спасибо огромное Вадиму Евгеньевичу за его чудесную работу!
Страница врача: Карпов Вадим Евгеньевич
Цырульников А.А. (Московская область, г. Подольск), 24.08.2023В 2014 году был прооперирован Карповым Вадимом Евгеньевичем (миопия, оба глаза). Операция прошла успешно. В течение 9 лет радуюсь всем прелестям стопроцентного зрения. В августе 2023 года привёз на консультацию с последующей операцией сына. Вадим Евгеньевич провёл диагностику и констатировал стабильный результат операции у меня и провел операцию сыну (миопия, оба глаза). Хотелось бы выразить огромную благодарность Вадиму Евгеньевичу за его профессионализм, внимание, заботу о пациентах, его невероятный оптимизм, психологическую поддержку, оптимистический настрой! Желаю здоровья, сил, успехов в его нелегком, но таком важном труде. Желаю благополучия, всего самого доброго и настоящего!
Страница врача: Карпов Вадим Евгеньевич
Хлынин Д.А. (г. Москва), 23.08.2023Выражаю огромную благодарность Карпову Вадиму Евгеньевичу за ювелирную работу с моими глазами и глазами других людей, за внимательность, доброжелательность и неравнодушное отношение.
Проводилась коррекция зрения 17 августа, всё прошло успешно, благодаря мастерству и опыту. Большое Вам спасибо :)
Страница врача: Карпов Вадим Евгеньевич
Девликамова Олеся (г. Москва), 20.08.2023Добрый день. Хочу выразить свою благодарность прекрасному врачу Лебедько Маргарите Сергеевне! В июле была у нее на приеме, 17.08.2023 мне была проведена коррекция зрения. Приятно удивлена вниманию и отзывчивости, благодаря которым процедура прошла почти незаметно, а результат обрадовал :) Спасибо!
Страница врача: Лебедько Маргарита Сергеевна
Костицын Г.С. (г. Москва), 16.08.2023Добрый день. Выражаю глубокую признательность Пироговскому Центру, а также Карпову Вадиму Евгеньевичу в частности за качественно выполненную операцию по лазерной коррекции зрения. Рекомендую!
Страница врача: Карпов Вадим Евгеньевич
Туруть Е.Ю. (г. Владимир), 13.08.2023Выражаю огромную благодарность талантливому хирургу и врачу от Бога с золотыми руками Павловскому Олегу Александровичу за отлично проведенную 25 мая 2023 г. сложную операцию (сквозной макулярный разрыв с сопутствующими осложнениями). Я счастлива, что пошла на эту операцию в Пироговском Центре и именно к хирургу Павловскому О.А.
От всей души желаю Вам крепкого здоровья, долгих лет жизни, счастья! Спасибо Вам за профессионализм, доброту и чуткое отношение к пациенту.
Страница врача: Павловский Олег Александрович
Ксения Шеховцова (Московская область), 11.08.2023Хочу выразить большую благодарность Карпову Вадиму Евгеньевичу. Мне была проведена коррекция зрения 10.08.2023, в этот же день я получила практически полноценное зрение! После стольких лет в мутном восприятии мира я наконец-то четко вижу. Ощущение, что прояснилось не только зрение, но и сознание! Спасибо, дорогой Вадим Евгеньевич, за Ваш особенный подход и отношение. Рекомендую от души!
Страница врача: Карпов Вадим Евгеньевич
Алина Алексеевна (г. Москва), 11.08.2023Здравствуйте! На днях делала лазерную коррекцию зрения. Карпов Вадим Евгеньевич — потрясающий врач! Спасибо огромное за такую аккуратную и кропотливую работу. Вижу теперь прекрасно! Все прошло без осложнений. Всем советую.
Страница врача: Карпов Вадим Евгеньевич
Мелконова Е.Ф. (г. Москва), 08.08.2023Многоуважаемый Олег Александрович!
Попав к Вам на операционный стол дважды (замена хрусталиков в обоих глазах), обращаюсь к Вам с чувством благодарности и восхищения за мое прозрение, за Ваш талант хирурга-офтальмолога, мастерство и высочайший профессионализм в сочетании с благородным, тонким, непафосным общением с пациентом! Какое это чудо — дать видеть незрячему! Желаю Вам здоровья, всегда оставаться замечательным доктором, творцом добра и совершенства!
С почтением и благодарностью, Мелконова Е.Ф.
Страница врача: Павловский Олег Александрович
Мокшина Г.А. (г. Москва), 02.08.2023Хочу выразить искреннюю благодарность Карпову Вадиму Евгеньевичу :)
Плохое зрение у меня с детства. Сначала я носила очки в школе, потом линзы, после родов у меня обнаружили астигматизм. Врачи называют такое зрение сложным, но на самом деле это полное фиаско! Без очков и линз я видела на расстоянии 5 см :) Искала хорошего врача и нашла волшебника!
Большое спасибо Вам, Вадим Евгеньевич, за мои новые глаза! Это не передать словами, когда ты заходишь в Пироговский Центр как крот, а уходишь со зрением, как у орла! Я до сих пор не могу поверить в то, что такие чудеса случаются. Пожалуй, я нашла 8 чудо света!
Спасибо Вам огромное за профессионализм и старания. Спасибо за то, что Вы выбрали эту непростую профессию и посветили себя важному делу. Вы не просто помогаете людям, Вы спасаете этот мир и дарите новую суперспособность — возможность прозреть, спасибо Вам большое :)
Страница врача: Карпов Вадим Евгеньевич
Ломов И.Л. (г. Москва), 31.07.2023Лебедько Маргарита Сергеевна, спасибо Вам за проявленный профессионализм и внимание. Волновался за коррекцию зрения, но с таким профессионалом ничего не страшно! Рекомендую друзьям, знакомым. Огромное спасибо!
Страница врача: Лебедько Маргарита Сергеевна
Яковлева А.К. (Московская область, г. Люберцы), 24.07.2023У Карпова Вадима Евгеньевича делала операцию по коррекции зрения в январе 2023 г.
Огромная благодарность Вадиму Евгеньевичу за поддержку, позитив и профессионализм. Очень благодарна ему за возможность после 20 лет ношения отказаться от линз и смотреть на мир своими глазами!
Так как я очень впечатлительный человек, сильно нервничала, но Вадим Евгеньевич всячески успокаивал, подбадривал и настраивал на позитивный лад! Подробно рассказал о всех этапах операции и восстановления.
С утра была операция, вечером я уже смогла сесть за руль (хотя не рекомендуется).
Ни минуты не пожалела, что решилась на операцию и попала к Вадиму Евгеньевичу. Теперь рекомендую всем знакомым.
Страница врача: Карпов Вадим Евгеньевич
Ахтаев Ибрагим (г. Москва), 20.07.2023В этом году закончил клиническую ординатуру на Кафедре глазных болезней в ИУВ Пироговского Центра. На поступление побудило большое количество положительных отзывов, и я не ошибся с выбором! Прекрасный институт с дружным и квалифицированным коллективом. Хорошо дается теоретический материал, старшие коллеги всегда ответят на возникшие вопросы во время обучения, обучат практическим навыкам, поддержат в любых начинаниях. Помимо этого дается возможность для начала научной деятельности, посещения конференций, что тоже является немаловажным.
В первую очередь хочу выразить огромную благодарность профессору и заведующему Кафедрой глазных болезней, доктору медицинских наук Файзрахманову Р.Р. за прекрасную организацию учебной деятельности, возможность учиться и развиваться, возможность спокойно подойти с любым возникшим вопросом, возможность стать врачом :)
Также хочу выразить благодарность за обучение профессору Шишкину М.М., профессору Корниловскому И.М., заведующему учебной частью Босову Э.Д. и всему коллективу.
Отдельно хочу выразить благодарность врачу-офтальмохирургу Бабаевой Диларе Байрамовне, с которой провел значительную часть времени при обучении в ординатуре, за прекрасное наставничество и обучение, а также всей команде витреоретинальных хирургов, по которым я еще долго буду скучать!
Тараканова Д.А. (г. Москва), 06.07.2023Выражаю огромную благодарность врачу Карпову Вадиму Евгеньевичу за высокий профессионализм, внимание и заботу. Была проведена лазерная коррекция зрения Фемто Ласик, после коррекции зрение востановилось полностью. Огромное спасибо за Ваш труд!
Страница врача: Карпов Вадим Евгеньевич
Егорова О.В. (г. Москва), 27.06.2023Хочу сказать большое спасибо Власенко Анне Владимировне (хирург) и Карпову Вадиму Евгеньевичу (врач) за профессионализм, деликатность и чуткость. Пришла с заболеванием — катаракта на обоих глазах. До приёма в Офтальмологическом центре Пироговского Центра делала обследование в другом центре — сделали хорошо, но до конца не смогли увидеть полную картину. Вадим Евгеньевич сделал полное подробное обследование глаз, удалось увидеть полную картину. Также направил к хирургу Власенко Анне Владимировне. Очень боялась операции, но спокойствие и тактичность врача внушили мне доверие. Благодарна замечательным докторам! Спасибо за мои глаза.
Страница врача: Карпов Вадим Евгеньевич
Омельяненко Ольга (г. Москва), 25.06.202325.05.2023 делала лазерную коагуляцию сетчатки у Карпова Вадима Евгеньевича. Долго выбирала лечебное учреждение и врача, и нисколько не пожалела о своём выборе. Вадим Евгеньевич внимательно произвёл осмотр перед операцией, ответил на все мои вопросы. Сама операция не доставила никаких особо неприятных ощущений. После неё также не было никаких осложнений. Спасибо большое!
Страница врача: Карпов Вадим Евгеньевич
Сандалова А.Н. (пгт. Суна), 22.06.2023Выражаю огромную благодарность сотрудникам данного медучреждения за быструю и высококвалифицированную помощь. Только ваши специалисты смогли помочь с диагнозом: Дегенерацией макулы заднего полюса. Субретинальным кровоизлиянием, ВМД, влажной формой правого глаза. ВМД, сухой формой левого глаза. Начальной осложнённой катарактой обоих глаз.
Спасибо Вам за труд и отзывчивость!
Страницы врачей: Босов Эдуард Дмитриевич, Файзрахманов Ринат Рустамович, Коновалова Карина Игоревна
Пхакадзе М.О. (г. Москва), 13.06.2023Признательна Карпову Вадиму Евгеньевичу за своевременно проведенное лечение сетчатки моих глаз, за укрепление зоны разрыва сетчатки лазерной коагуляцией.
Клиника оснащена современным оборудованием. Отношение к пациентам доброжелательное. Помощь квалифицированная и своевременная.
Огромное спасибо Вам, Вадим Евгеньевич!
Страница врача: Карпов Вадим Евгеньевич
Алёна Приходько (г. Москва), 26.05.2023Большое спасибо Вадиму Евгеньевичу Карпову за возможность видеть мир четко!
Долго не могла решиться на лазерную коррекцию, было пройдено много врачей в разных учреждениях с диагнозом миопия высокой степени (-7.5) и сложный астигматизм, а неуверенность и чувство, что еще не нашла своего врача оставались. Но после первой консультации все сомнения отпали, Вадим Евгеньевич дал понять, что он, как и я, заинтересован в конечном стабильном и отличном результате и все будет хорошо!
Все прошло гладко и совсем не страшно, как я и ожидала, все благодаря четким и успокаивающим инструкциям врача до и во время операции по технологии Femto-lasik. Отдельное спасибо операционным медсестрам Центра офтальмологии, которые успокоили и дали понять, что я в руках профессионалов своего дела.
Уже сразу после коррекции я с каждым часом отмечала постепенное улучшение зрения, что подтвердилось осмотром на следующий день и новой остротой зрения в 120 %. С каждым новым днем я ощущаю, что восстановление и стабилизация зрения проходят все быстрее и без осложнений и дискомфорта. Осмотр через две недели показал, что теперь я вижу даже еще лучше, на 150 %. Я очень рада, что благодаря многочисленным отзывам на сайте Пироговского Центра я смогла решиться обратиться к Вадиму Евгеньевичу и теперь чувствую себя полноценно, не испытывая трудностей в очках и линзах!
Также хочу поблагодарить руководство Пироговского Центра за такую отличную организацию приема посетителей в консультативно-диагностическом центре и прекрасный штат специалистов. Все работает четко и выбор места лечения становится очевидным!
Страница врача: Карпов Вадим Евгеньевич
Васильева О.Г. (г. Москва), 22.05.202318 мая делала коррекцию зрения (Фемтоласик) в КДЦ «Измайловский» у врача-офтальмолога Карпова Вадима Евгеньевича. Хотелось бы поблагодарить его за внимательность, чуткость и профессионализм!
Сама операция и все сопутствующие необходимые исследования проводились очень оперативно. Коррекция прошла без боли и осложнений. Уже к вечеру увидела мир совсем иначе, гораздо лучше любых линз и очков. На контрольном приёме мои надежды полностью оправдались — зрение теперь превосходное :)
Огромная благодарность Вадиму Евгеньевичу!
Страница врача: Карпов Вадим Евгеньевич
Фурса И.Е. (г. Москва), 22.05.2023Обратилась 02.05.2023 к врачу-офтальмологу Нечкиной Т.Н. по поводу миопии высокой степени. Врач суперпрофессионал! Ситуация сложная, миопия более −22, астигматизм, начальная катаракта и сопутствующие заболевания.
Татьяна Николаевна после осмотра предложила приехать еще раз на осмотр в КДЦ «Измайловский» и пригласила на прием оперирующего офтальмолога Павловского Олега Александровича. После проведенного обследования предложила решить мою проблему в кратчайшие сроки операционно в условиях стационара Пироговского Центра. Татьяна Николаевна с Олегом Александровичем после осмотра разъяснили мне все нюансы лечения, рассказали, как пройдет операция фактически по шагам.
18-19.05.2023 я была прооперирована Олегом Александровичем в условиях стационара Центра офтальмологии. 20.05.2023 выписана с 90% зрением.Всем рекомендую Татьяну Николаевну Нечкину и Олега Александровича Павловского — врачи от Бога! Они вернули мне зрение, теперь я смотрю на мир новыми глазами! Вижу вокруг все в мельчайших деталях. Человеку со 100% зрением не понять, но, так как я без контактных линз и очков последние 20 лет не могла даже подумать выйти из дома, без них все видела в очертаниях, для меня это начало новой жизни.
Выражаю свою бесконечную благодарность за их тяжелый и самоотверженный труд! Если Вам повезет оказаться в числе их пациентов, Вы совершенно точно останетесь довольны результатом.
Отдельное спасибо Олегу Александровичу. Врач с большим сердцем, чувствует настрой пациента и находит правильные слова, чтобы поддержать и настроить на позитив при операции. Обе операции прошли очень быстро (замена хрусталиков), по ощущениям не более
3-5 минут. Бесконечно счастлива, что мне повезло в жизни встретить такого человека!Олег Александрович, если Вы будете читать отзыв — низкий Вам поклон за самоотверженный и тяжелый труд, за чуткость к пациентам и большую любовь к работе!
Спасибо и медсестрам за работу и помощь, спасибо всему младшему медперсоналу и санитарочкам. Отношение в стационаре к пациентам, а их очень много, трепетное и внимательное.
Страницы врачей: Павловский Олег Александрович, Нечкина Татьяна Николаевна
Ефремова П.В. (г. Наро-Фоминск), 19.05.2023Хочу поблагодарить Карпова Вадима Евгеньевича за внимательность, профессионализм и позитив. Не пугает, очень подробно все объясняет, что случилось и как это решить. У меня была проблема с сетчаткой, которую мы решили в день обращения, а на следующий день уже сидела за рулем и чувствовала себя, как в любой другой день.
Чуть позже вернусь на коррекцию зрения, уж очень хочется пополнить шкафчик, в котором лежат очки пациентов, от которых они избавились! Без обнимашек он вас не отпустит, имейте в виду :) Еще раз большое спасибо!
Страница врача: Карпов Вадим Евгеньевич
Владислав Владимирович Б. (г. Москва), 19.05.202317.05.2023 Карпов Вадим Евгеньевич сделал мне лазерную коррекцию зрения. Было минус 2.5, уже через час после операции прочитал самую нижнюю строчку :) Сейчас вижу то, что не видел расплывчато. Огромное спасибо!
Страница врача: Карпов Вадим Евгеньевич
Лапина И.А. (г. Москва), 17.05.202320 лет я носила контактные линзы, чтобы видеть наш прекрасный мир :) И только месяц назад решилась на лазерную коррекцию зрения. Боялась жуть как! Но, попав на приём к лучшему доктору в мире, все мои сомнения и страхи улетучились.
Вадим Евгеньевич, спасибо Вам большое за профессионализм, чуткое отношение к пациентам и позитив!
Вчера мне провели лазерную коррекцию зрения (femto lasik). Пару часов небольшое слезотечение, к часу дня я вполне себе обычный, здоровый человек, который видит всё без очков, каждую травинку, листочек на дереве, номер машины, припаркованной у соседнего дома через 5 подъездов.
Сегодня на контрольном приёме проверили зрение — глаз орлицы, 150%! Не больно, как оказалось, и не страшно :) За положительными эмоциями и хорошим зрением только к Вадиму Евгеньевичу, спасибо ему огромное!
Страница врача: Карпов Вадим Евгеньевич
Тамух Х.А. (г. Москва), 12.05.2023Уважаемый Карпов Вадим Евгеньевич, хочу выразить Вам благодарность за профессионализм и заботу, которые Вы выказывали во время моего лечения. Подход к пациентам впечатляет! Вы действительно слушаете и понимаете своих пациентов.
У меня была прогрессирующая миопия (-5). Постоянно носил очки и контактные линзы, что в свою очередь очень мешало в жизни. Теперь, с 11.05.2023, я вижу все своими глазами и очень этому рад! Весь процесс восстановления зрения прошёл гладко и безболезненно (технология Femto Lasik).
Всем советую Вадима Евгеньевича!
Страница врача: Карпов Вадим Евгеньевич
Золотарева Е.Е. (г. Москва), 06.05.2023Хочу выразить благодарность доктору Нечкиной Татьяне Николаевне. Она отличный специалист. Не просто делает все профессионально, но и отлично объясняет пациенту — какая операция будет, зачем она нужна, что пациент чувствует во время операции и после. Я делала у Татьяны Николаевны коагуляцию роговицы. Очень довольна. Спасибо ей!
Страница врача: Нечкина Татьяна Николаевна
Солина Н.Г. (г. Балашиха), 05.05.2023Выражаю огромную благодарность доктору Голякову А.А. за профессиональную, оперативную, грамотную, своевременную и так необходимую помощь! Спасибо Вам за внимательное отношение.
Уважаемый Алексей Александрович, здоровья Вам, благополучной деятельности и благодарных пациентов!
Страница врача: Голяков Алексей Александрович
Виктория Свиридова (г. Москва), 18.04.2023От всего сердца выражаю благодарность Нечкиной Татьяне Николаевне за высокопрофессиональную работу и подаренное счастье снова видеть всё без очков и линз! Приятно, когда все четко и по делу, а на любой свой вопрос можно получить понятную консультацию. Спасибо Вам за труд, понимание, чуткое отношение, грамотный подход и профессионализм!
Страница врача: Нечкина Татьяна Николаевна
Метелева В.В. (г. Ярославль), 11.04.2023Хотелось бы от всего сердца поблагодарить Михаила Михайловича Шишкина, его ассистентов и анестезиолога (к сожалению, не запомнила ФИО, операция была утром 7 апреля 2023 г.) за удачно проведенную операцию (разрыв сетчатки глаза). У врачей золотые руки и огромное сердце. Слава богу, что в наше время есть врачи, которые не только любят свое дело, но и любят людей. Ужасно боялась, что будет больно, но никакой боли не было. Кроме того, просто великолепная обстановка и атмосфера в стационаре и это не может не быть заслугой заведующего отделением. Персонал весь приветливый, вежливый и отзывчивый. В палате поддерживалась изумительная чистота. На процедуры приглашали исключительно с «пожалуйста». Это замечательно, что в нашей прекрасной стране есть такой великолепный медицинский центр! Спасибо огромное за ваш труд и ваши сердца! Дай Бог вам всем здоровья, долгих лет жизни и неиссякаемого желания совершенствоваться в профессии и помогать людям.
Страницы врачей: Файзрахманов Ринат Рустамович, Шишкин Михаил Михайлович
Ольга Трофимова (г. Москва), 30.03.2023Обратилась к Лебедько Маргарите Сергеевне для обследования глаз. Прежде всего, хочу отметить ее исключительное внимание и высокий профессионализм. Маргарита Сергеевна все понятно и в то же время с огромной человеческой теплотой объяснила, что делать в моей ситуации. Этот талантливый врач-офтальмолог помогает сохранить бесценный дар — зрение. Желаю Маргарите Сергеевне крепкого здоровья и дальнейшего профессионального и творческого роста!
Страница врача: Лебедько Маргарита Сергеевна
Барков С.М. (г. Люберцы), 23.03.2023Был на консультации у врача Чехонина Егора Сергеевича. Врач провел прием очень внимательно, осмотрел, сделал ОКТ глаз, профессионально проконсультировал. Особенно хочу отметить неравнодушное отношение врача. К сожалению, мое заболевание глаз требует динамического наблюдения, а в дальнейшем понадобится высокотехнологичная операция. Буду наблюдаться и дальше в Пироговском Центре у врача Чехонина Егора Сергеевича.
Страница врача: Чехонин Егор Сергеевич
Смирнов А.В. (г. Москва), 22.03.2023Сделал коррекцию зрения 16.02.2023. Не знаю, как я вообще смог решиться, так как элементарно с проблемами доставал ресницу из глаз, линзы тяжело надевал и снимал. Думал, что операция на глаза — это непреодолимый барьер. Но это было лучшее решение! Благодаря профессионализму врача Карпова Вадима Евгеньевича и медсестер я справился с волнением, все прошло без проблем и дискомфорта.
Зрение было −3, а теперь наслаждаюсь красивым миром вокруг. Выражаю искреннюю благодарность!
Страница врача: Карпов Вадим Евгеньевич
Дмитревская Д. (г. Мытищи), 15.03.2023Большая благодарность доктору Карпову Вадиму Евгеньевичу и сотрудникам Центра офтальмологии! Здесь лечится моя мама. Случай у нее непростой, несколько заболеваний. Проведена очень тщательная диагностика зрения, последующая лазерная операция. Продолжаем наблюдаться у Вадима Евгеньевича. Спасибо за профессионализм, доброе и внимательное отношение и очень помогающее чувство юмора!
Страница врача: Карпов Вадим Евгеньевич
Алла Сергеевна А. (г. Москва), 09.03.2023Хочу выразить огромную благодарность Карпову Вадиму Евгеньевичу за его профессионализм, прекрасное настроение и надежду, которые он дарит своим пациентам.
Я долго выбирала центр/клинику, чтобы сделать операцию по коррекции зрения. В итоге прочла отзывы о В.Е. Карпове и пришла на приём к нему. После первого визита сомнений не осталось, что делать операцию буду именно у него (хотя до этого была на консультациях в других клиниках).
Все прошло отлично (ФемтоЛасик), доктор с золотыми руками и прекрасным зарядом позитива, очень внимательный и с индивидуальным подходом.
Желаю Вам долгих лет процветания и здоровья! Спасибо!
Страница врача: Карпов Вадим Евгеньевич
Борискин Б.А. (г. Москва), 01.03.2023Хочется сказать много добрых слов о сотрудниках КДЦ «Арбатский». Каждый раз, когда возникает сложная ситуация (а после 80 лет у каждого человека их появляется множество), администраторы и сотрудники регистратуры всегда подходят индивидуально, находят решение даже в самом, казалось бы, безвыходном положении.
Большое спасибо Матвею Евгеньевичу Калинину, очень компетентный, внимательный, понимающий наши сложности и терпеливый доктор.
Отдельное спасибо за внимательное и ответственное отношение, за понимание Анне Артаковне Варданян. Спасибо за то, что так неравнодушно относится к работе и пациентам.
Огромное спасибо нашему терапевту Нине Левоновне Меликсетян, врачу от Бога и чудесному человеку. Помимо глубоких знаний, Нина Левоновна обладает неисчерпаемым терпением, всегда внимательна к каждой детали. После визита к доктору всегда появляются силы и желание лечиться, вылечиться и жить лучше.
Спасибо всем, кто отвечает по телефону, работает в регистратуре, лабораториях, врачам, медсестрам и администрации КДЦ «Арбатский» за отличную работу и организацию всего процесса в целом.
С уважением, Борискин Б.А., Сосновская Г.Б.
Страницы врачей: Меликсетян Нина Левоновна, Калинин Матвей Евгеньевич
Грачева О.А. (Московская область, Пушкинский район, п. Правдинский), 01.03.2023Хочется выразить благодарность и признательность вашему высочайшему профессионализму и таланту, уважаемые Шишкин Михаил Михайлович и Карпов Вадим Евгеньевич. Ваши забота, доброжелательность и внимание помогают пациентам верить и надеяться только на лучшее.
От всей души благодарим и весь коллектив Центра офтальмологии. Большое спасибо за ваш труд! Счастья и здоровья вам и вашим близким.
С уважением, Грачевы
Страницы врачей: Карпов Вадим Евгеньевич, Шишкин Михаил Михайлович
Анна Б. (г. Москва), 01.03.2023Выражаю свою огромную благодарность заведующему Отделением лазерной хирургии Карпову Вадиму Евгеньевичу. Порядка 20 лет ходила с очень большой близорукостью (зрение было −7) и астигматизмом, не представляла жизнь без очков или линз, и вот, после встречи с Вадимом Евгеньевичем, я — человек со 100% зрением!
Операция прошла легко (предварительно делали укрепление сетчатки), быстро и безболезненно. Никакого дискомфорта после операции тоже не испытывала, четко и ясно видеть начала уже к вечеру после операции. Всем очень довольна!
Страница врача: Карпов Вадим Евгеньевич
Кондратьева Л.Г. (г. Москва), 27.02.2023Хочу выразить огромную благодарность врачу-офтальмологу Тутаеву Дмитрию Борисовичу. Он специалист высокого уровня, внимательный, вежливый и понимающий. Ему приходится сталкиваться по долгу службы с пожилыми пациентами, которые часто бывают капризны, но он находит к ним подход, успокаивает, ободряет, доходчиво и понятно своими словами все объясняет — это немаловажно, как мне кажется.
Моей маме была проведена операция по замене хрусталиков на обоих глазах. Мы очень благодарны, результат замечательный!
Тутаев Дмитрий Борисович — профессиональный, внимательный и талантливый врач с золотыми руками, продлевающий возможность обыкновенному человеку созерцать красоты мира своими глазами!
Страница врача: Тутаев Дмитрий Борисович
Инга (г. Москва), 22.02.2023Вадим Евгеньевич Карпов — профессионал своего дела, высококвалифицированный офтальмохирург с огромным опытом и просто приятнейший в общении человек! За дозой позитива к нему :)
Долго не решалась на коррекцию зрения, целых 15 лет, и по рекомендации попала к Вадиму Евгеньевичу. Неделю назад сделали коррекцию (еще предварительно укрепление сетчатки) и теперь я человек даже не со 100% зрением (как в линзах), а со 150%! Это просто шок в хорошем смысле слова — всю жизнь не видеть вообще ничего, только образы (зрение было −4,5), а через сутки видеть лучше большинства людей! Операция прошла очень легко, читала много отзывов о неприятных ощущениях в первые 2 часа после операции — ничего подобного не было, просто небольшой дискомфорт, через сутки вообще как будто ничего и не было.
Огромная благодарность Вадиму Евгеньевичу лично и всему персоналу Пироговского Центра!
Страница врача: Карпов Вадим Евгеньевич
Потехина О.В. (г. Москва), 20.02.2023Выражаю огромную благодарность врачу-офтальмологу Карпову Вадиму Евгеньевичу за высокий профессионализм, отличное знание своего дела, желание помочь, доброту, чуткое и внимательное отношение к пациентам. Вадим Евгеньевич обязательно выслушает, проведет нужные обследования, терпеливо, а главное, понятно ответит на все вопросы и, конечно, назначит лечение в случае необходимости. Очень рекомендую этого доброжелательного и отзывчивого человека, высококвалифицированного и грамотного врача!
Страница врача: Карпов Вадим Евгеньевич
Коновалов В.А. (г. Москва), 15.02.2023Хочу выразить благодарность Нечкиной Татьяне Владимировне за ответственный и профессиональный подход к возвращению моего зрения. Благодаря ее труду я наслаждаюсь новой жизнью, наполненной яркими красками и четкими картинками. Большое человеческое спасибо! Ждите на консультацию земляков из Владимира!
Страница врача: Нечкина Татьяна Николаевна
Андрей (г. Москва), 10.02.2023Большое спасибо Карпову Вадиму Евгеньевичу. Вчера сделали коррекцию, а сегодня уже вижу мир иными глазами! Вадим Евгеньевич большой профессионал своего дела, всем советую!
Страница врача: Карпов Вадим Евгеньевич
Димов А. (г. Москва), 10.02.2023Карпов Вадим Евгеньевич — лучший врач по коррекции зрения! Операция прошла легко, а восстановление быстро и без проблем. Жалею, что не обратился раньше и ходил в очках большую часть жизни.
Страница врача: Карпов Вадим Евгеньевич
Ислам И. (г. Москва), 06.02.2023Хочу выразить огромную благодарность Карпову Вадиму Евгеньевичу! Со школьных лет мучился в очках и линзах, и наконец-то решился на лазерную коррекцию зрения. Знакомые офтальмологи посоветовали обратиться к Карпову Вадиму Евгеньевичу. Ни на секунду не пожалел! Великолепный специалист, доброжелательный, всё объясняет, ходить к нему на приём — одно удовольствие! Операцию по лазерной коррекции зрения провел так, что я даже не заметил. Сейчас вижу восхитительно. Не описать тех эмоций, которые испытываешь, глядя на этот мир без очков и линз.
Огромное Вам спасибо, Вадим Евгеньевич, и еще раз повторюсь: у Вас золотые руки!
Страница врача: Карпов Вадим Евгеньевич
Хабибуллина Л.В. (Владимирская область, Киржачский район), 03.02.2023Тутаев Дмитрий Борисович — внимательный, доброжелательный отличный специалист. Очень довольна результатом! Надеюсь, что правый глаз буду оперировать у него. Операция прошла безболезненно и быстро. Также остались довольны все пациенты с Киржача. Очень хорошо, что существует такая программа, сделали все бесплатно по ОМС, очень качественно. Благодарим всех, кто работает в отделении. Дальнейших успехов в вашем благородном деле!
Страница врача: Тутаев Дмитрий Борисович
Николаева Кристина (г. Москва), 28.01.2023Хочу от всей души поблагодарить заведующего Отделением лазерной глазной хирургии Карпова Вадима Евгеньевича за его профессионализм!
Провел мне ограничительную лазерную коагуляцию сетчатки обоих глаз. Врач очень чуткий и с чувством юмора. Операция прошла быстро и практически безболезненно. Вадим Евгеньевич — профессионал своего дела, всем советую!
Страница врача: Карпов Вадим Евгеньевич
Баслин С.С. (г. Москва), 12.01.2023Хочу выразить благодарность врачу-офтальмологу Карпову Вадиму Евгеньевичу за профессионально проделанную работу. 22.12.2022 провел операцию по коррекции зрения (Фемто Ласик). Сейчас 3 неделя после коррекции, все отлично! Врач знающий свою работу, позитивный, с хорошим чувством юмора!
Страница врача: Карпов Вадим Евгеньевич
Мицура Г.Ф. (Свердловская область, р.п. Пышма), 04.01.2023Добрый день.
Хочу выразить свою искреннюю благодарность и признательность врачу-офтальмологу, доценту кафедры, кандидату медицинских наук Карпову Вадиму Евгеньевичу. Спасибо за отзывчивость, профессионализм и доброе сердце!
Я прилетела из Екатеринбурга после неудачной операции по замене хрусталика. Вадим Евгеньевич вселил в меня надежду, что все можно исправить, помог оформить квоту на операцию. Очень надеюсь, что скоро мне все исправят. Я очень боялась лететь на самолете, боялась Москвы и даже сотрудников Центра, но когда увидела глаза этого доктора, поняла, что все будет хорошо. Все сотрудники Центра были очень доброжелательны — честно, меня это приятно удивило!
Вадим Евгеньевич, поздравляю Вас и всех сотрудников Пироговского Центра с Новым годом! Желаю Вам крепкого здоровья и мирного неба над головой!
Страница врача: Карпов Вадим Евгеньевич
Панова Г.Н. (г. Александров), 28.12.2022Выражаю благодарность администрации КДЦ «Измайловский», предоставившей возможность получения квалифицированного медицинского лечения в данном учреждении.
Спасибо хирургу Павловскому О.А., врачам Нечкиной Т.Н. и Лебедько М.С. за их профессионализм и внимание.
Поздравляю всех с наступающим Новым 2023 годом!
Страницы врачей: Павловский Олег Александрович, Нечкина Татьяна Николаевна, Лебедько Маргарита Сергеевна
Соколова Н.А. (г. Москва), 25.12.2022Поздравляю Вадима Евгеньевича Карпова и весь блестящий коллектив Пироговского Центра с наступающим Новым годом! Мира, счастья, добра вам! Я бесконечно благодарна вам за заботу и внимание, за ваш профессионализм.
Страница врача: Карпов Вадим Евгеньевич
Вера Богданова (г. Реутов), 25.12.2022Хочу выразить огромную благодарность доктору Карпову Вадиму Евгеньевичу за качественно проведённую иридэктомию обоих глаз при лечении узкоугольной глаукомы. Это врач с большой буквы. Вадим Евгеньевич любит не только свою профессию, но и просто людей. Видно, с каким трепетом он относится к пациентам и к своим коллегам. И коллеги отвечают ему тем же. Обаятельный, внимательный, умеющий слушать своих пациентов и с огромным чувством юмора. Великое счастье, когда судьба тебя сводит с таким доктором, профессионалом, который поднимает статус современной медицины. Вадим Евгеньевич — это доктор, к которому хочется идти. Огромное спасибо за Ваш нелегкий и очень нужный труд!
Страница врача: Карпов Вадим Евгеньевич
Чацкис Алиса (г. Москва), 23.12.2022От души благодарю прекрасного доктора Карпова Вадима Евгеньевича! Долго выбирала специалиста, у которого можно сделать лазерную коррекцию зрения, и случайно мне в руки попала его визитка, сопровождаемая восторженными отзывами бывших пациентов. Тактичный, с отличным чувством юмора профессионал своего дела! Операция прошла быстро и легко, все дооперационные и послеоперационные процедуры были четко и понятно разъяснены. Если вы ждете знак, который укажет вам, к кому из специалистов обратиться — это он!
Страница врача: Карпов Вадим Евгеньевич
Т. Виктория Вадимовна (г. Москва), 20.12.2022Хочу выразить огромную благодарность Карпову Вадиму Евгеньевичу за проведённую лазерную коррекцию зрения. С первого класса носила очки, линзы в очках с диоптриями −9 зрительно уменьшали глаза, а сейчас всё вижу без очков! Медицина руками волшебника Вадима Евгеньевича творит чудеса! Пока ещё осталась выработанная годами привычка тянуться к глазам перед сном, чтобы снять очки :)
Страница врача: Карпов Вадим Евгеньевич
Антонова Наталья (г. Москва), 17.12.2022Хочу выразить большую благодарность доктору Карпову Вадиму Евгеньевичу. Спасибо большое за профессионализм, чуткое отношение к пациенту и прекрасное чувство юмора!
Сначала была у врача на консультации, по ходу которой обнаружилась необходимость лазерной коагуляции сетчатки обоих глаз, которая и была проведена 16.12.2022. Все прошло отлично. Еще раз большое спасибо!
Вадим Евгеньевич, здоровья Вам и Вашим пациентам!
Страница врача: Карпов Вадим Евгеньевич
Лабунец Д.М. (г. Махачкала), 09.12.2022Хочу поблагодарить настоящего доктора, доброго, чуткого и внимательного Карпова Вадима Евгеньевича. К нему я обратилась с неприятным диагнозом — с подозрением на глаукому. После проведённого тщательного обследования диагноз, к сожалению, был подтверждён, несмотря на мой далеко еще не старческий возраст — 46 лет :), и было назначено консервативное лечение (глазные капли пожизненно), постоянный контроль ВГД и обследования каждые полгода. Также доктором мне была проведена лазерная коагуляция сетчатки. Я была восхищена, как Вадим Евгеньевич старается найти подход к каждому пациенту, как умеет снять все лишние страхи и опасения перед операцией, он — настоящий врач и психолог! На душе становится приятно, когда вспоминаешь встречи с такими докторами!
Страница врача: Карпов Вадим Евгеньевич
Колкова Ю.С. (г. Москва), 08.12.2022Хочу выразить сердечную благодарность Карпову Вадиму Евгеньевичу и всему персоналу, работающему с ним, за успешно проведенную операцию по лазерной коррекции зрения, за бережное и чуткое отношение! Во время подготовки к операции Вадим Евгеньевич все доступно объяснил. У меня, разумеется, присутствовало легкое волнение перед началом, но я оказалась в надежных руках. В процессе врач говорил, что нужно делать, куда смотреть и т. д. Операция прошла быстро, легко и безболезненно. Непривычно было первые несколько часов после операции, но результат не заставил себя долго ждать — к вечеру я уже стала более четко видеть рекламные щиты напротив дома, свет в собственных окнах и заниматься бытовыми делами без линз и очков. Это просто невероятное чувство! Очень жалею, что не сделала операцию раньше и так оттягивала эти простые, но такие важные для меня ощущения — быть свободной от очков! От всей души могу порекомендовать доктора Карпова В.Е., будьте здоровы!
Страница врача: Карпов Вадим Евгеньевич
Ирина К. (г. Ногинск), 08.12.2022Выражаю огромную благодарность Карпову Вадиму Евгеньевичу. Очень внимательный и чуткий к пациентам. Зрение у меня было −6. Я очень волновалась перед операцией, но выяснилось, что зря. Операция прошла (6 декабря этого года) отлично: ни голова, ни глаза не болели совсем, света не боялась (черные очки были не нужны). Веки только были очень тяжелыми, глаза сами закрывались, но это только до вечера. В итоге зрение вдаль 120%, вблизи пока мутновато вижу, но это должно восстановиться, т.к. прошло всего 2 дня. Быть за рулем и работать мне это не мешает. Самое главное — теперь избавиться от привычки искать очки, которая выработалась за 30 лет. Обязательно буду всем рекомендовать избавиться от очков и обращаться именно к Вадиму Евгеньевичу.
Страница врача: Карпов Вадим Евгеньевич
Егорова Л.П. (г. Москва), 06.12.2022В уходящем году дважды оперировалась в Пироговском Центре (замена хрусталика, оба глаза). Очень благодарна лечащему врачу Лариной Евгении Артемовне за классную работу! Был бы третий глаз, пришла бы к ней еще. Порадовали и ординаторы, работающие с ней. Все они ответственные, деловые и очень симпатичные. До операции побывала на консультации у доктора Гиля А.П. — внимание и профессионализм! Большое спасибо всей команде Отделения офтальмологии за доброе отношение к пациентам, умение работать с настоящей отдачей. Понятно, что подобная работа отделения невозможна без грамотного менеджмента со стороны руководителя Файзрахманова Рината Рустамовича. Он не только подобрал замечательную команду, но и умело ей руководит, а при выписке осматривает каждого пациента. Поддерживаются в отделении и очень достойные бытовые условия, что тоже много значит. До операции консультировалась у Апостолиди Константина Георгиевича (отделение ЛОР), и по его рекомендации Гридневой Н.А. мне была проведена процедура. И здесь все — высший пилотаж. Значит, такая работа всего Центра, система! Теперь Пироговский Центр рекомендую всем знакомым. Спасибо, уважаемые доктора, за вашу работу!
Сергукова Юлия (г. Москва), 04.12.2022Я «очкарик со стажем» — больше 20 лет в очках и линзах. Ещё и трус =) В конце октября решила, что хватит это терпеть, и пришла на операцию. В итоге страшновато было, но зря — операция прошла совсем не больно, только немного щекотно в районе век. Вадим Евгеньевич и до, и после спокойно и доступно всё объяснял. Так что даже сомнений не было, что всё будет нормально.
Конечно, по официальной версии, можно возвращаться к обычной жизни уже через несколько часов, но я так рисковать не стала — ощущения в первый день очень непривычные и голова болела. Зато потом чувствуешь себя новым человеком. Я, конечно, слышала, что жизнь делится на «до» и «после» операции, но не думала, что прям так заметно.
Самое неожиданное — я, наконец, вижу Луну! Не просто белый кружок на небе, а прям Луну с тёмным рисунком кратеров. Это было самое шокирующее открытие. Второе было не особо приятным — я теперь вижу всю пыль по углам дома и все потёртости на машине =) Ну и еще пару недель пришлось отвыкать от привычки снимать линзы каждый вечер.
В целом, очень рада: со зрения в −8 диоптрий — и сразу отказаться от очков. Сожалею только о том, что раньше операцию не сделала.
Страница врача: Карпов Вадим Евгеньевич
Елена (г. Москва), 01.12.2022Хочу сказать огромное спасибо Карпову Вадиму Евгеньевичу! Более 10 лет я носила линзы и очки, и вот решилась на лазерную коррекцию зрения. Переживала, но всё прошло замечательно. Никаких болевых ощущений во время операции я не почувствовала. Я чувствовала только профессиональное и доброжелательное отношение всего персонала. Уже вечером после операции я взглянула на мир другими глазами, а на следующее утро с удивлением рассматривала своими собственными глазами все вывески, номера домов и проезжающих мимо автобусов. Жаль, что не сделала операцию раньше, но лучше поздно, чем никогда. От всего сердца благодарю Вас, Вадим Евгеньевич, и дай Вам Бог крепкого здоровья!Страница врача: Карпов Вадим Евгеньевич
Изюмова (г. Москва), 26.11.2022Каждый новый день без очков — это спасибо врачам!
Спасибо Нечкиной Татьяне Николаевне за терпение и возню с нервной пациенткой, что передала в надежные руки, что донесла информацию туда, куда пробиться практически невозможно. За саму подготовку к операции и мою починенную сетчатку.
Спасибо Голякову Алексею Александровичу за новые хрусталики и возможность видеть так, как не видела последние лет 20. Это то, что сложно описать словами.
Ну и отдельное спасибо за настроение во время операции :)
Страницы врачей: Голяков Алексей Александрович, Нечкина Татьяна Николаевна
Альгужин М.Н. (Челябинская область, г. Магнитогорск), 02.11.2022Спасибо огромное Карпову Вадиму Евгеньевичу! Вчера мне сделали лазерную операцию на оба глаза, сразу прозрел. Увидел мир в новых красках. Никакого дискомфорта после операции. Всем доволен!
Страница врача: Карпов Вадим Евгеньевич
Антон (г. Москва), 01.11.2022Провели операцию по коррекции зрения, был очень сложный астигматизм. Добились результата в 120 % при ожидаемом результате
60-80 %. Спасибо Карпову В.Е.!Страница врача: Карпов Вадим Евгеньевич
Барабанов А.А. (г. Москва), 01.11.2022Хочу выразить благодарность Карпову Вадиму Евгеньевичу. После десятка лет с плохим зрением, «смотреть на мир своими глазами» без каких-либо линз и очков — прекрасное чувство! Что же касается непосредственно проведения операции/консультаций — Вам все подробно расскажут и подскажут, во время самой операции будут максимально аккуратны и профессиональны. Если сомневаетесь или только «присматриваетесь» к проведению операции — мое однозначное «да!» и «к Карпову В.Е.!»
Страница врача: Карпов Вадим Евгеньевич
Светлова А.В. (г. Москва), 28.10.2022Мне 48 лет, диагноз: осложнённая ядерная катаракта. Попала в Пироговский Центр на операцию. Первый глаз прооперировали 20.10.2022, второй глаз — вчера, 27.10.2022. Как видите, я уже в состоянии писать отзыв. Что могу сказать? Врач Павловский Олег Александрович — специалист высочайшего класса! Прекрасный хирург, отзывчивый и добрый человек, очень внимательный врач. Страшно было очень, во время операции он находил слова, чтобы отвлечь и успокоить. Такому врачу не боишься доверять своё здоровье. Операции проводил быстро и четко. Дал необходимые рекомендации, ответил на все вопросы. Огромное спасибо этому замечательному доктору! Он вернул мне зрение, а оно было у меня минус 9 и минус 11. Теперь я вижу все! Это так важно, когда твоё здоровье, твои глаза в руках у настоящего профессионала.
Также хотелось бы выразить огромную благодарность превосходному врачу-офтальмологу Нежуваке Ирине Александровне. Именно она поставила диагноз, вовремя направила меня на операцию, провела мне необходимую лазерную коагуляцию сетчатки, контролировала предоперационную подготовку, консультировала, подсказывала, находила нужные слова, отвечала на мои множественные вопросы. Удивительно умная, доброжелательная и отзывчивая женщина, высококвалифицированный врач, знает своё дело, настоящий профессионал!
Ещё хотелось бы сказать несколько слов о больнице и персонале. Все на высшем уровне: прекрасное, вежливое отношение, квалифицированные специалисты. Спасибо большое персоналу стационара и поликлиники!
Страницы врачей: Павловский Олег Александрович, Нежувака Ирина Александровна
Федотова Г.А. (г. Москва), 28.10.2022Хочу выразить искрению, огромную благодарность Карпову Вадиму Евгеньевичу за проведенную операцию.
При сильной близорукости и сильном астигматизме операция была проведена превосходно, мне вернули отличное зрение!
Страница врача: Карпов Вадим Евгеньевич
Щурова Е.А. (г. Н. Новгород), 27.10.2022Выражаю благодарность врачу Карпову Вадиму Евгеньевичу. 10.10.2022 была проведена проверка зрения, выявлен разрыв сетчатки. В скорейшем времени была проведена лазерная коагуляция обоих глаз. Спасибо за профессионализм и отзывчивость!
Страница врача: Карпов Вадим Евгеньевич
Дмитрий М. (г. Мытищи), 18.10.2022Большое спасибо заведующему Центром офтальмологии Файзрахманову Ринату Рустамовичу. Операция 25.08.2022 по поводу отслойки и разрыва сетчатки проведена на высшем уровне. Внимательный и отзывчивый доктор. Также спасибо моему лечащему врачу Лариной Евгении Артемовне. Зрение полностью восстановилось. Спасибо огромное!
Страницы врачей: Файзрахманов Ринат Рустамович, Ларина Евгения Артемовна
Руссинковская В.А. (г. Москва), 13.10.2022Выражаю глубочайшую благодарность и признательность замечательным докторам Вадиму Евгеньевичу Карпову и Михаилу Михайловичу Шишкину.
Моей маме 94 года, при этом она полностью самостоятельная, все делает сама, в здравом уме и твердой памяти, как говорится, но вот беда — полгода назад стало резко ухудшаться зрение. В рядовых клиниках, в которые мама обращалась до Пироговского Центра, ссылались на возраст и разводили руками. Мама и сама стала верить, что ничего сделать нельзя, стала привыкать жить на ощупь.
По счастью нам порекомендовали обратиться в Центр офтальмологии на Нижней Первомайской. Не особо веря в успех, записались на прием. И вот здесь свершилось чудо — Михаил Михайлович Шишкин отнесся не как к старухе, а с полной серьезностью, долго изучал всю зрительную систему, а надо сказать, изучать есть чем — Центр оснащен суперсовременным оборудованием, в том числе сделали томограмму, картина полностью прояснилась, простым и доступным языком объяснил диагноз и что надо делать. И тут повезло еще раз — он направил маму на лечение к Вадиму Евгеньевичу Карпову — это настоящий гений лазерной терапии, профессионал и золотые руки. В течение получаса Вадим Евгеньевич провел подготовку растворами для глаз и за 15 минут с филигранной точностью провел лазерную операцию и вернул зрение в состояние, как минимум на 10 лет назад. Теперь мама не только может делать все на бытовом уровне в повседневной жизни, но и пользоваться смартфоном и компьютером.
От имени мамы выражаю глубочайшую благодарность замечательным докторам Вадиму Евгеньевичу Карпову и Михаилу Михайловичу Шишкину! Желаем им здоровья и всего самого лучшего! Замечательно, что в России есть такая медицинская техника и главное — такие замечательные специалисты!
Страницы врачей: Карпов Вадим Евгеньевич, Шишкин Михаил Михайлович
Любовь (г. Москва), 07.10.2022Большая благодарность замечательному персоналу в лице Карпова Вадима Евгеньевича и врачей-ассистентов! Провели операцию по технологии Femto Lasik, процесс занял около получаса, результат невероятный. Раньше с астигматизмом и близорукостью было видно на полметра перед собой, сейчас видно до горизонта, изображение чёткое, контрастность высокая, видно любой текст на указателях, источники света больше не похожи на рождественскую ёлку, а в ночное время высокая дальность видимости даже без освещения. На мой взгляд, данная операция — возможность жить полноценно! Решение сделать коррекцию было принято без сомнений. Veni, vidi, vici!
Страница врача: Карпов Вадим Евгеньевич
Вадим (г. Москва), 05.10.2022Хочу выразить благодарность Карпову Вадиму Евгеньевичу и его ассистентам за проведенную операцию по коррекции зрения. Прошел почти месяц, и я доволен результатом. Раньше была сильная близорукость и небольшой астигматизм, а теперь их нет. Понравилось, что до операции доктор провел тщательную проверку зрения и сделал коагуляцию для укрепления сетчатки, что может обезопасить глаза после коррекции. Понравилось, что в клинике нет конвейера — в день операции оперировались всего 2 человека. В общем, спасибо.
Был кротом, а стал орлом!
Страница врача: Карпов Вадим Евгеньевич
Федорова Е.В. (Московская область, г. Королев), 24.09.2022Хотела бы выразить огромную благодарность врачу-офтальмологу Карпову В.Е. за успешно проведённую операцию по коррекции зрения. Буквально за несколько часов моя близорукость высокой степени была исправлена.
Карпов В.Е. — замечательный врач и профессионал в своём деле! Проводит коррекцию очень внимательно, аккуратно и грамотно. Советую всем, кто в раздумьях, решиться на эту операцию.
Спасибо ещё раз за возможность снова четко видеть мир без очков и линз!
Страница врача: Карпов Вадим Евгеньевич
Юрий Николаевич Ч. (Московская область), 24.09.2022Хочу выразить Бабаевой Диларе Байрамовне свою огромную благодарность за колоссальную помощь, отзывчивость, качественное лечение, врачебную этику и профессионализм в своем деле. Спасибо Вам за бесконечную доброту и теплое отношение. Желаю Вам всего самого наилучшего и только благодарных пациентов.
Страница врача: Бабаева Дилара Байрамовна
Красновская Н.М. (Московская область, г. Егорьевск), 23.09.2022Хочу поблагодарить сотрудников Офтальмологического отделения Пироговского Центра. Мне очень профессионально провели две операции прекрасные хирурги Касатикова Евгения Валерьевна и Голяков Алексей Александрович. В стационаре наблюдал внимательный и знающий врач Иоличев Рустам Байларович. Признательна всему медицинскому персоналу отделения за доброту и отличную слаженную работу. Мои наилучшие пожелания им во всех сферах жизни!
С уважением, Красновская Н.М.
Страницы врачей: Касатикова Евгения Валерьевна, Голяков Алексей Александрович
Васяева К.В. (г. Москва), 21.09.2022Мне 38 лет. Поставили диагноз кератоконус 2 ст. левого глаза и 1 ст. правого глаза. В мае 2022 года Корниловский Игорь Михайлович провел операцию УФ-кросслинкинга по новой методике, которая не применяется нигде в мире. Через 1,5 месяца после операции зрение восстановилось, вижу почти 100%. Послеоперационный период прошел почти безболезненно и легко. Только пока стояла жесткая линза были неприятные ощущения песка в глазах. После снятия линзы эти ощущения ушли. Профессор очень внимательный к пациенту, все подробно рассказывает, объясняет, внимательно анализирует динамику послеоперационного процесса на основании проведенных исследований. Была у нескольких докторов в разных клиниках, но пообщавшись с профессором сразу доверилась и приняла решение делать операцию именно у Игоря Михайловича. Видно, что доктор любит свое дело. Спасибо, что у нас есть такие доктора.
Страница врача: Корниловский Игорь Михайлович
Черных Ю.В. (г. Москва), 18.09.2022Хочу выразить огромную благодарность Пироговскому Центру за быстрое и качественное решение проблем.
Нечкиной Татьяне Николаевне за грамотную консультацию, обследование и постановку верного диагноза у сложного, давно не обследованного пациента.
Лечащему врачу Карпову Григорию Олеговичу и врачам стационара Файзрахманову Ринату Рустамовичу и Шишкину Михаилу Михайловичу за 2 блестяще выполненные операции по факоэмульсификации катаракты. Пациент был сложный, очень мнительный и волновался за каждый сделанный шаг, но врачи сделали невозможное, и теперь пациент видит.
Также хочу выразить благодарность тем, кто принимал участие в маршрутизации пациента, а именно ординатору Дубининой Снежане Андреевне, медсестрам отделения, буфетчицам и всему персоналу.
Спасибо большое за то, что вы делаете!
Грабовец И.Н. (г. Москва), 09.09.2022Выражаю искреннюю благодарность и признательность доктору Карпову Вадиму Евгеньевичу. Хочется отметить его высокий профессионализм, доброе отношение к людям (последнее не менее важно в наше очень непростое время). Прием ведется очень доброжелательно, доктор все объясняет и, несмотря на то, что страшно (какой диагноз, чем это грозит), постепенно успокаиваешься и начинаешь надеяться на лучшее.
Еще раз спасибо Вадиму Евгеньевичу, а также коллективу Офтальмологического центра.
Пусть у вас все будет хорошо!
Страница врача: Карпов Вадим Евгеньевич
Телкова И.Ю. (г. Москва), 08.09.2022Карпов Вадим Евгеньевич — замечательный доктор, настоящий гений!
Благодарю Вас за проведённую мне операцию. С четвёртого класса я мечтала проснуться утром и увидеть мир во всех его красках без очков и без линз, моя мечта сбылась! Спасибо за Ваши золотые руки. Вы подарили мне новый свет жизни, прекрасное зрение. Вы позволили мне заново почувствовать себя счастливым человеком!
Вадим Евгеньевич, Вы талантливый врач от бога с золотыми руками и горячим сердцем. Быть врачом — это Ваше призвание, но Вы ещё и замечательный человек, добрый, отзывчивый и умеющий сострадать людям. Вы прекрасный специалист, хорошо знающий своё дело. Вы уверенный и решительный. Это хорошие качества для врача. Желаю Вам здоровья, благополучия и успехов в нелёгком и благородном деле, и только благодарных пациентов!
Рекомендую обязательно посетить Карпова Вадима Евгеньевича!
Страница врача: Карпов Вадим Евгеньевич
Юлия (г. Москва), 05.09.2022Выражаю благодарность Карпову Вадиму Евгеньевичу за блестяще выполненную операцию по коррекции зрения (миопии и астигматизма), результаты которой многократно превзошли ожидания!
Так ярко, чётко, контрастно и совершенно я не обозревала этот мир, даже будучи ребёнком, с ещё неиспорченным учёбой и работой зрением!
Смело можно сказать, что после операции и окончания реабилитационного периода жизнь пациента делится на «до» и «после», а каждая проведённая с открытыми глазами секунда воспринимается словно кадры хорошо срежиссированного кинофильма: сочно, захватывающе, интригующе.
Вот уже месяц это состояние дарит ощущения абсолютного счастья и удивления от того, на что же способны возможности человеческого организма.
Отдельно хотелось бы подбодрить тех, кто задумывается о лазерной коррекции, но окончательно не отваживается на этот шаг из-за страха, тревоги и опасений. Вадим Евгеньевич — идеально подходящий вам врач. Он не только профессионал своего дела, обладающий золотыми руками и мастерски выполняющий свою работу, но и душевный человек, который не оставит вас один на один со своими переживаниями. Слушая его бархатный, обволакивающий заботой, успокаивающий голос и следуя указаниям, вы точно придёте к нужному результату, подарив себе шанс открыть совсем другую, яркую, неизведанную жизнь.
Страница врача: Карпов Вадим Евгеньевич
Кузовлева Е.Л. (г. Москва), 02.09.2022Считаю, что мне посчастливилось лечиться в офтальмологическом отделении Пироговского Центра (заведующий отделением Файзрахманов Ринат Рустамович). Особенно благодарна внимательному и чуткому человеку, великолепному доктору с большой буквы, офтальмологу, хирургу Дмитрию Борисовичу Тутаеву. Благодаря отлично проведённым им операциям на двух глазах по факоэмульсификации осложнённой катаракты я могу снова жить нормальной жизнью и вернуться к профессиональной деятельности. И большое спасибо всему коллективу отделения за то здоровье, которое вы возвращаете людям! Желаю успехов и удачи в работе и жизни!
Страницы врачей: Файзрахманов Ринат Рустамович, Тутаев Дмитрий Борисович
Сергей (г. Москва), 25.08.2022Хочу выразить искреннюю благодарность сотрудникам Отделения офтальмологии, особенно огромное спасибо Карпову Вадиму Евгеньевичу за успешно проведенную лазерную коагуляция сетчатки глаза.
Вадим Евгеньевич — профессионал своего дела и просто великолепный человек с хорошим чувством юмора и позитивной энергией. Перед операцией провел полную диагностику зрения, рассказал, как будет проходить операция. Сама операция прошла легко и быстро, благодаря координации всех моих действий Вадимом Евгеньевичем.
Прошло 2 недели. Был на контрольном приеме после операции, результаты отличные. Спасибо Вам, Вадим Евгеньевич! Крепкого Вам здоровья и успехов!
Страница врача: Карпов Вадим Евгеньевич
Сафонова Е.Н. (пос. Коммунарка, поселение Сосенское), 24.08.2022Хочу от всей души поблагодарить заведующего Отделением лазерной глазной хирургии, доцента, врача-офтальмолога Карпова Вадима Евгеньевича за его профессионализм и золотые руки! Говорят, что чудес не бывает, а вот бывают!
Обратилась к нему в свои 55 лет с миопией высокой степени, миопическим астигматизмом, чтоб осуществить мечту всей моей жизни — избавиться от очков, сделать эксимерлазерную коррекцию зрения по технологии Femto Lasik. После подготовительного периода операция была выполнена 23.08.2022, четко и очень профессионально. На второй день после операции на контрольном осмотре зрение по результату — 110%!
Спасибо огромное Вадиму Евгеньевичу за то, что он своими золотыми руками делает своих пациентов такими счастливыми!
С огромным уважением, Сафонова Е.Н., майор запаса, ветеран боевых действий
Страница врача: Карпов Вадим Евгеньевич
Загородних Н.А. (г. Москва), 19.08.2022Хочу поблагодарить Вадима Евгеньевича Карпова за чудесно проведённую операцию. Большое спасибо за профессионализм!
Страница врача: Карпов Вадим Евгеньевич
Тараненко Ю.И. (г. Москва), 17.08.202216.08.2022 мне была сделана операция по коррекции зрения Карповым Вадимом Евгеньевичем.
Выражаю огромную благодарность доктору за хороший результат, поддержку во время операции, терпеливое разъяснение по подготовке и послеоперационному периоду.
Также благодарю медицинских сестёр из операционной за их работу и поддержку!
Страница врача: Карпов Вадим Евгеньевич
Рыжиков А. (г. Москва), 15.08.2022Огромная благодарность работникам Центра офтальмологи. В первую очередь — доценту, кандидату медицинских наук Вадиму Евгеньевичу Карпову.
В первый раз попал к нему на приём по настоятельной рекомендации куратора от своей страховой компании по ДМС. Наблюдаюсь больше года.
Действительно, Вадим Евгеньевич — выдающийся специалист мирового уровня (могу позволить себе сравнивать), а также чуткий психолог, умеющий элегантно задавать позитивный настрой.
Я увидел, как благодаря такому редкому индивидуальному подходу и очень тщательному обследованию удаётся получать максимум данных для постановки точного диагноза даже в достаточно сложных случаях.
Как весьма опытный и талантливый лазерный хирург, Вадим Евгеньевич дважды помог мне предупредить серьёзные последствия. Спасибо!
Страница врача: Карпов Вадим Евгеньевич
Шадманова Ханзада (г. Москва), 13.08.2022Хочу выразить огромную благодарность офтальмологу Карпову Вадиму Евгеньевичу!
Врач с большой буквы, профессионал своего дела. Хочу отметить, что зрение у меня было −5, плюс астигматизм. В тот же день, после операции, я начала видеть на все 100%, на следующей день на все 150%.
Вадим Евгеньевич, Вы чудо! Дай Вам бог крепкого здоровья, благополучия и долгих лет жизни.
Страница врача: Карпов Вадим Евгеньевич
Шаймарданова Раиса (г. Москва), 12.08.2022Хотела бы поделиться своими впечатлениями после коррекции зрения по технике Фемтоласик и выразить огромную благодарность Карпову Вадиму Евгеньевичу за его профессионализм и индивидуальный подход к каждому пациенту!
Пришла я к этой процедуре со зрением −3, что, казалось бы, не является таким уж страшным ухудшением, однако у меня все равно было ощущение, что я живу как-то неполноценно — не узнаю знакомых издалека, несколько минут присматриваюсь к надписям на указателях, буквально не могу посмотреть телевизор без очков, что уж тут говорить про кинотеатр или какой-нибудь концерт (а скакать в толпе с ними не так уж удобно, я вам скажу). Вариант с линзами я почему-то даже не рассматривала, перспектива запихивать себе что-то в глаз была не слишком привлекательной, ведь единственная вещь, которую юные леди должны запихивать в себя — это знания ©.
К Вадиму Евгеньевичу я пошла по рекомендации двух моих коллег, поэтому некий кредит доверия у меня уже был, но окончательно расслабилась и доверилась я после первой же консультации, лично познакомившись с этим светлейшим человеком. Я не просто так столько внимания уделяю в своем отзыве отношению с пациентами, мне кажется, что это чуть ли не самый важный пункт, когда речь идет об операционном вмешательстве. Я доверилась настолько, что только в день операции узнала, как именно все будет проходить, вместо того чтобы заранее судорожно шерстить Ютуб.
Сама операция прошла быстро, совершенно безболезненно, местами дискомфортно и психологически неприятно (например, когда приподнимают и укладывают лоскуток), но это все мелочи по сравнению с результатом. Буквально через 10 минут меня отвели на проверку зрения. Каково же было мое удивление, когда я поняла, что сквозь слезы и пелену вижу буквы не только на первых трех строчках! Уже по дороге домой зрение начало прорезаться и пришлось буквально одергивать себя, чтобы не начинать читать каждую проплывающую в окне вывеску, осознавая, что в первый день глаза лучше не напрягать. Приехав домой, большую часть дня я проспала, глаза чутка резало от света, но даже обезболивающее пить не пришлось. Самое страшное было заснуть и по привычке уткнуться лицом в подушку. Попытка спать на спине успехов не принесла — словила сонный паралич, так что самый безопасный вариант — аккуратненько на боку.
На следующее утро, идя в больницу на осмотр, мне казалось, что я попала в новый мир, вокруг было столько всего нового — лица, вывески, листики, травинки, кирпичики на зданиях, я буквально рассматривала текстуру асфальта и умилялась маленьким крапинкам на нем. При осмотре мне поставили зрение 150% и отправили дальше открывать для себя мир.
Первую неделю, пока глаза адаптировались, вблизи был полнейший расфокус. Чтобы прочитать сообщение приходилось вытягивать телефон на длину всей руки. Потихоньку заставляла себя каждый день продираться сквозь плывущие буквы в тексте книг и со временем все пришло в норму.
Пишу этот отзыв после осмотра, спустя 2 недели после операции. Зрение все еще 150% и могу с полной уверенностью сказать, что я никогда не жила настолько полноценно, как сейчас!
Страница врача: Карпов Вадим Евгеньевич
Борисова Н.Н. (Городской округ Зарайск, деревня Алферьево), 11.08.2022Выражаю сердечную благодарность Тутаеву Дмитрию Борисовичу за проведённую операцию по лечению осложнённой катаракты (замена хрусталика). У этого доктора золотые руки! Спасибо Вам за доброту, заботу и умело проведённую операцию (01.08.2022). Здоровья и успехов Вам в таком нужном деле. Спасибо всему персоналу офтальмологии!
Страница врача: Тутаев Дмитрий Борисович
Наумова Ю.И. (г. Москва), 09.08.2022Хочу поблагодарить прекрасного врача с ювелирными руками Т.Н. Нечкину. Татьяна Николаевна, Вы вернули мне радость видеть четко, без линз и очков. Благодарю Бога, что попала к Вам на прием и доверилась вашему профессионализму. Несомненно, встреча с Вами для меня — это виток новой жизни. Двадцать лет я ходила в линзах и очках. Мучалась синдромом сухого глаза, ощущением инородного тела в глазах. Теперь же вижу мир ясно и четко. Спасибо за прекрасную возможность жить и четко видеть. Потеряв эту возможность однажды, теперь я привыкаю и все еще не могу привыкнуть к этой прекрасной новой реальности. Дай Вам Бог здоровья и счастья. Моя благодарность навсегда с Вами!
Страница врача: Нечкина Татьяна Николаевна
Семенов М.А. (Смоленская область, г. Вязьма), 25.07.2022Хочу поделиться впечатлениями после лазерной коррекции зрения. Долгое время я и представить не мог, что окружающий мир выглядит именно так.
Идея о данной операции возникла давно, но терзали сомнения по поводу качественного ее выполнения, а также многие вопросы, обсуждаемые на просторах интернета, а именно: боль во время проведения, качество и долгосрочность. Через какое-то время было принято решение действовать. Через знакомую, у которой, к слову, 10 лет назад была коррекция зрения (с −7 на оба глаза), я и узнал о Вадиме Евгеньевиче. Полное обследование и последующую операцию проводил именно он. С первых секунд знакомства я понял, что этот человек — настоящий профессионал своего дела, который максимально внимательно относится к своим пациентам. После тщательного обследования было принято решение сделать лазерную коагуляцию для укрепления сетчатки, а спустя 3 недели лазерную коррекцию.
При операции врач давал четкие указания, благодаря которым она прошла быстро и качественно. Спустя буквально час после операции при проверке была получена долгожданная единица на оба глаза! Более того, на следующий день при повторном обследование было выявлено
150-ти процентное зрение. Я и не знал, что такое существует :)После операции я не потерял связь с доктором, и по сей день прохожу плановые обследования и могу позвонить ему в любой момент!
Хочу выразить огромную благодарность Карпову Вадиму Евгеньевичу — настоящему профессионалу своего дела! Благодаря Вам, Вадим Евгеньевич, я заново познаю мир.
Страница врача: Карпов Вадим Евгеньевич
Константин (Орловская область, г. Орёл), 24.07.2022Выражаю благодарность человеку огромной жизненной энергии и высокому профессионалу своего дела — Вадиму Евгеньевичу Карпову! После его телефонной консультации моё самочувствие резко улучшилось, запас жизненных сил и позитивного настроения был пополнен, а на следующий день я уже был практически здоров. Спасибо за указанный путь к моему исцелению! Успехов Вам, здоровья и неиссякаемого запаса позитивной энергии, которая творит чудеса даже по телефону :)
Страница врача: Карпов Вадим Евгеньевич
Дария Иванцова (г. Владимир), 12.07.2022До прошлой недели не расставалась с очками, и вдруг случилось чудо — я вижу. Вижу! Это рукотворное чудо произошло благодаря прекрасному и чуткому офтальмологу Карпову Вадиму Евгеньевичу, который провел операцию лазерной коррекции зрения методом Femto lasic.
Я не решалась на операцию несколько лет, неудобства с очками казались мне более безопасными, чем хирургическое вмешательство. А таких сложностей предостаточно, каждый, кто носит очки, поймет. Но мне повезло попасть на консультацию к Вадиму Евгеньевичу. Это произошло вовремя, потому что мне требовалось срочное укрепление сетчатки — лазерная коагуляция, которую незамедлительно и провели. Процедура прошла быстро, безболезненно, довериться этому доктору и выполнять его команды оказалось легко, т.к. Вадим Евгеньевич индивидуально подходит к каждому из своих пациентов, находит правильный тон и слова, чтобы взаимодействие врача и пациента было максимально эффективным. После укрепления сетчатки я поняла, что нашла идеального доктора и готова решиться на операцию по лазерной коррекции.
Прежде чем провести операцию Вадим Евгеньевич некоторое время наблюдал, не имеется ли у меня «падающего зрения», и только потом назначил дату операции. В этот день был проведен контрольный осмотр, уточнены необходимые параметры для настройки оборудования, сама операция длилась совсем недолго. Самым сложным было не терять точку и не дергаться, но когда доверяешь своему доктору и выполняешь его команды и просьбы все проходит на отлично. На следующий день ко мне вернулось стопроцентное зрение. Время после операции проходит комфортно, и я уверена, потому что профессионализм, чуткое отношение врача, качественное оборудование и спокойствие пациента вместе дают отличный результат.
Искренне благодарна за то, каким красивым и четким теперь я вижу все вокруг!
Страница врача: Карпов Вадим Евгеньевич
Елена Л. (г. Москва), 12.07.2022Хочу выразить большую благодарность Карпову Вадиму Евгеньевичу! Врач от Бога. 22 года решалась на операцию по коррекции зрения. И вот, после встречи с одноклассницей, которую оперировал 8 лет назад Вадим Евгеньевич, решилась! Все прошло хорошо. Вадим Евгеньевич, спасибо Вам за чуткость, профессионализм и хорошее настроение.
Страница врача: Карпов Вадим Евгеньевич
Ковалева О.В. (г. Смоленск), 10.07.2022Выражаю глубокую благодарность офтальмологам Карпову Вадиму Евгеньевичу и Тутаеву Дмитрию Борисовичу — специалистам высочайшего уровня, чутким и внимательным людям.
Огромная благодарность за профессионализм и доброе отношение к пациентам всему коллективу КДЦ «Измайловский», в частности, Отделению офтальмологии.
Уважаемые медики, будьте здоровы и счастливы! И дарите людям свет, без которого невозможно познать красоту Вселенной!
Страницы врачей: Карпов Вадим Евгеньевич, Тутаев Дмитрий Борисович
Боброва Мария (г. Москва), 08.07.2022В июне 2022 года я делала операцию по исправлению катаракты. Огромное спасибо моему врачу Тутаеву Дмитрию Борисовичу! Замечательный профессионал и очень отзывчивый человек, потрясающий врач высочайшего уровня, очень внимательный к пациентам. Огромное спасибо Вам, Дмитрий Борисович!
Страница врача: Тутаев Дмитрий Борисович
Светлана С. (Смоленская область, г. Вязьма), 08.07.2022Хочу выразить огромную благодарность Карпову Вадиму Евгеньевичу за успешно проведенную операцию по коррекции зрения моего сына. Это очень позитивный, душевный, надежный и внимательный человек, профессионал своего дела! Несмотря на сложность проведения операции (анатомия глаз — глубокое расположение), благодаря его «золотым» рукам после коррекции мой сын видит на 100%. Мы очень рады, что выбрали именно эту клинику, в ней работают такие профессионалы, как Вадим Евгеньевич! Будем рекомендовать своим знакомым, чтобы и они ощутили радость жизни без очков.
Страница врача: Карпов Вадим Евгеньевич
Кагирова Е.Ю. (г. Клин), 07.07.2022Хочу выразить огромную благодарность врачам: Шишкину Михаилу Михайловичу — врач от Бога, Коноваловой Карине Игоревне и Власенко Анне Владимировне!
Каждый день, открывая глаза, я вижу, вспоминаю и благодарю врачей и Бога, что попала в такие замечательные, профессиональные руки.
Когда в 2019 году, в мои 40 лет, произошла отслойка сетчатки и я полностью потеряла зрение, мир перевернулся. Но уже через неделю после потери зрения меня оперировал гениальный врач, профессор Шишкин Михаил Михайлович. Проведя сложнейшую операцию, он восстановил зрение, причем, сейчас я вижу так хорошо, как никогда. После операции по отслойке был проведён ряд других операций, в том числе и по замене хрусталика. Все это время с 2019 по 2022 гг. меня вела Коновалова Карина Игоревна, и далее оперировали: Коновалова Карина Игоревна и Власенко Анна Владимировна — молодые и талантливые врачи, добрейшей души девушки. Здоровья вам, терпения! Вы каждый день спасаете людей. И зная, какой у вас тяжелый и напряженный график работы, хочу сказать вам огромнейшее спасибо за то, что вы есть!
Отельное спасибо Вам, Михаил Михайлович. Вы стержень и опора отделения, Вы обучаете и воспитываете новых профессионалов. К Вам стремятся попасть со всей страны, зная, что они получат не только высокопрофессиональное лечение, это тоже немаловажно, но и доброе, душевное отношение всего персонала. Здоровья Вам и долгих лет жизни!
Помните — вы все нам нужны!
С уважением и огромной признательностью, Кагирова Е.Ю.
Страницы врачей: Шишкин Михаил Михайлович, Коновалова Карина Игоревна
Подрез Г.Н. (г. Москва), 06.07.2022От всей души выражаю глубокую и искреннюю благодарность всем сотрудникам Центра офтальмологии стационара.
Хочется особо отметить профессиональный регламент ведения пациентов под руководством заведующего Центром офтальмологии Файзрахманова Рината Рустамовича.
Поблагодарить Павловского Олега Александровича за прекрасно проведенную операцию по устранению очень сложного врожденного дефекта глаза. Он помог мне увидеть мир в новых красках, вернуться к обычной жизни. Врач с большой буквы, профессионал своего дела.
Поблагодарить анестезиолога-реаниматолога Дядиченко Ивана Геннадьевича за индивидуальный подход, чуткое отношение и доброту.
Поблагодарить врача Тутаева Дмитрия Борисовича за ведение меня от консультации в поликлиническом отделении до выписки. Он очень внимательный, компетентный и чуткий доктор.
Также хочу выразить благодарность всему медицинскому персоналу за теплоту, внимание, уют, чистоту и комфортное пребывание во время лечения.
Желаю всем счастья, здоровья и успехов в трудной, но очень важной работе!
Бирюкова Мария (г. Москва), 02.07.2022Весной 2022 года я обратилась в Пироговский Центр за офтальмологической помощью. Случайно попала на прием к Нечкиной Татьяне Николаевне, и я с полной уверенностью могу сказать, что это лучшее, что случалось со мной в сфере медицины.
За месяц я перенесла две операции (лазерную коагуляцию сетчатки и лазерную коррекцию зрения) с Татьяной Николаевной. Мало сказать, что оправдались все мои надежды — при прогнозируемом 70%-ном восстановлении зрения Татьяна Николаевна сделала то, что казалось мне невозможным, и на данный момент я обладаю зрением с внушительной цифрой 120%.
Никогда мне не было так спокойно отдавать себя в руки врача, особенно учитывая, что речь шла о глазах, нежном и хрупком органе. Татьяна Николаевна — великолепный высококлассный специалист, вдобавок — замечательный человек, спокойно и обстоятельно отвечающий даже на идиотские вопросы о ходе лечения, с отличным чувством юмора и заразительной энергией, что весьма положительно влияет на пациента и здорово расслабляет перед довольно пугающей операцией. И операция, и реабилитация после нее — всё прошло быстро, легко и без осложнений под чутким контролем доктора. Я искренне благодарна Татьяне Николаевне за проведенное лечение, и теперь знаю, к кому можно спокойно отправлять друзей и родных с проблемными глазами. Спасибо!
Страница врача: Нечкина Татьяна Николаевна
Панова М.С. (г. Москва), 29.06.2022Хочу выразить глубокую благодарность Дмитрию Борисовичу Тутаеву за высокий профессионализм и внимательное отношение к пациентам. Также большая благодарность всем сотрудникам Центра офтальмологии под руководством Рината Рустамовича Файзрахманова за доброжелательную атмосферу в Центре.
Страница врача: Тутаев Дмитрий Борисович
Филаткин С.В. (г. Рязань), 25.06.2022Спасибо за глазик Лариной Евгении Артемовне и её ординатору Виолетте Анатольевне («Вы мои хорошие!»), а также медсестрам и санитаркам
4-го этажа Отделения офтальмологии!Товарищи руководители, изыщите возможность поощрения, желательно финансового.
Страница врача: Ларина Евгения Артемовна
Костров В.Б. (г. Москва), 19.06.2022В течение нескольких лет прохожу лечение у доцента Карпова Вадима Евгеньевича. Выражаю искреннюю благодарность за его высокий профессионализм, заботу и особое бережное отношение к пациентам, присущие лишь специалистам высокого класса, пришедшим в профессию по призванию.
Пользуясь случаем, хочу поздравить Вадима Евгеньевича и весь коллектив Пироговского Центра с Днем медицинского работника, пожелать дальнейших успехов в работе, счастья и благополучия!
Страница врача: Карпов Вадим Евгеньевич
Новикова Я.С. (г. Москва), 17.06.2022Хочу выразить искреннюю благодарность лучшему врачу-офтальмологу Карпову В.Е. В 2010 году на 7 месяце беременности Вадим Евгеньевич сделал мне лазеркоагуляцию сетчатки обоих глаз. Все прошло отлично! Периодически прохожу контрольное обследование у врача, от которого всегда ухожу здоровая и заряженная положительной энергией.
Вадим Евгеньевич, спасибо Вам огромное за профессионализм, доброе отношение и отзывчивость!
Страница врача: Карпов Вадим Евгеньевич
Шемякина А.И. (г. Касимов), 17.06.2022Заведующему Центром офтальмологии Файзрахманову Ренату Рустамовичу.
Ренат Рустамович, разрешите поздравить Вас и весь коллектив стационара с Днём медицинского работника. Желаю всем крепкого здоровья, семейного и профессионального благополучия, успехов в вашей благородной работе.
Персонально хочу поздравить милейшего доктора Карпова Григория Олеговича, оперировавшего меня осенью 2021 г. Я сердечно поздравляю его и желаю большого счастья! Пусть жизнь приятно удивляет, достаток дарит, и богатствo, здоровья, мудрости душевной, любви, улыбок, настроения, удачи, добрый каждый час, пусть будет всё это у Вас, Григорий Олегович! И на дороге жизненной Вашей пусть только добрые события случаются.
Спасибо Вам за зрение, до сих пор помню Ваш добрый голос и последние слова «не переживайте, все будет хорошо»! Молюсь за Вас в ежедневной утренней молитве. Будьте любимы и Богом хранимы.
С уважением, благодарностью и чувством большой сердечной симпатии, Шемякина А.И.
Страницы врачей: Карпов Григорий Олегович, Файзрахманов Ринат Рустамович
Дайал Рамешвар (г. Москва), 13.06.2022Выражаю слова искренней благодарности врачу-офтальмологу высшей категории, к.м.н., доценту Карпову Вадиму Евгеньевичу за высокий профессионализм, компетентность, личные человеческие качества: добропорядочность, отзывчивость, индивидуальный подход.
После неприятного опыта при лазерной коррекции зрения в одной из клиник Москвы, долго искал хорошего специалиста для лечения ухудшающегося зрения. По советам нескольких знакомых я обратился к Вадиму Евгеньевичу, и считаю, что мне очень повезло. Чтоб полностью убедиться в диагнозе, он несколько раз исследовал мои глаза. Я впервые увидел такое внимание врача! После полного исследования он очень подробно и доходчиво мне всё объяснил, посоветовал прооперировать катаракту на левом глазу. Он так же подробно обсудил моё состояние с оперирующим хирургом.
Спасибо Вам, Вадим Евгеньевич!
Страница врача: Карпов Вадим Евгеньевич
Ковалева Е.А. (г. Москва), 10.06.2022Хочу поблагодарить Карпова Вадима Евгеньевича и его команду за прекрасно проведенную операцию по лазерной коррекции зрения.
Вадим Евгеньевич настоящий профессионал и чудесный человек. Перед операцией провел полную диагностику зрения, успокоил, рассказал, как будет проходить операция. Уже на следующий день после операции зрение стало стопроцентным, теперь можно забыть про очки. Вадим Евгеньевич дал подробные рекомендации по уходу за глазами в послеоперационный период.
Спасибо большое за возможность видеть без очков!
Страница врача: Карпов Вадим Евгеньевич
Елена (г. Москва), 09.06.2022Огромное спасибо Карпову Вадиму Евгеньевичу и всей его команде за восстановление зрения с −10,5 до 1, за позитивный настрой, всегда хорошее настроение и человечное отношение.
Жалею только об одном — что не решилась на коррекцию раньше.
Спасибо Вам!
Страница врача: Карпов Вадим Евгеньевич
Бабаян Г.А. (г. Москва), 06.06.2022Глубокая благодарность и поклон врачу Глухаревой Анне Николаевне и всему коллективу Офтальмологического отделения за профессионализм, добросовестность, внимательность и чуткий подход к пациентам.
Страницы врачей: Глухарева Анна Николаевна, Файзрахманов Ринат Рустамович
Ваш друг (г. Москва), 03.06.2022Карпов Вадим Евгеньевич — талантливый специалист, замечательный человек, отличный результат по коррекции зрения!
Страница врача: Карпов Вадим Евгеньевич
Демина В. (г. Москва), 03.06.2022Хочу выразить огромную благодарность Вадиму Евгеньевичу Карпову и его команде за проведённую операцию!
Высокопрофессиональный и очень внимательный врач. Перед операцией тщательно обследовал, чтобы убедиться в безопасности операции, подробно объяснил, как и что он будет делать, и успокоил.
На следующее утро зрение было уже 150%, хотелось ходить и рассматривать все вокруг, как в первый раз! Всем, кто ещё сомневается, советую записаться к доктору на консультацию.
Большое спасибо!
Страница врача: Карпов Вадим Евгеньевич
Владимир Ахиллович Г. (г. Москва), 01.06.2022Хочу выразить огромную благодарность врачам Офтальмологического центра — заведующему центром, профессору Шишкину Михаилу Михайловичу.
Михаил Михайлович высочайший профессионал. И большая школа!
Страница врача: Шишкин Михаил Михайлович
Веселова Т.А. (г. Химки), 30.05.2022Могу бесконечно петь оды благодарности самому замечательному врачу — Вадиму Евгеньевичу Карпову! Благодаря ему у меня отличное зрение!
Мне была проведена коррекция зрения 1.5 года назад. Результат превосходит все ожидания: зрение стабильно на всем протяжении после операции — 150%!
Я очень рада, что в своё время решилась на коррекцию зрения, потому что качество жизни совершенно отличается от того, что было раньше, никаких линз и очков, яркие краски без всех этих приспособлений!
Поэтому советую также не думать, а решиться и идти уже к проверенному врачу и сделать свою жизнь ярче и намного прекраснее.
Спасибо Вам, Вадим Евгеньевич, и Вашей команде. Вы делаете людей счастливыми!
Страница врача: Карпов Вадим Евгеньевич
Барышева Г.А. (г. Долгопрудный), 26.05.2022Выражаю огромную благодарность Карпову Вадиму Евгеньевичу. Операция проходила 1 февраля 2022 г.
Чувствуется профессионализм, внимательное отношение к пациенту, поддержка во время операции. Ни один мой вопрос не остался без ответа, старается все показать наглядно, последовательно исходя из случая. Во время операции все прошло без боли, с позитивным настроем (что очень важно, потому как волнение присутствует всегда), прекрасные сотрудники работали как единый слаженный механизм. Реабилитация под чутким контролем. Понятная схема лечения и быстрое восстановление зрения до 100%. И это после 20 лет ношения линз и очков. Моему счастью нет предела! Жизнь моя определённо разделилась на «до встречи с Карповым Вадимом Евгеньевичем» и «после»!
Большое спасибо за таких специалистов и однозначно мои рекомендации по коррекции зрения только у него.
Страница врача: Карпов Вадим Евгеньевич
Васильева Е.И. (г. Москва), 25.05.2022Хочу выразить благодарность от всего сердца Карпову Вадиму Евгеньевичу. Большое Вам спасибо, Вадим Евгеньевич, за подаренную возможность видеть мир во всей его красе, чётким и ярким.
24 мая 2022 года мне была проведена операция по коррекции зрения, и спустя сутки я вижу на все 100! Это просто чудо медицины и золотые руки Вадима Евгеньевича.
Во время консультации Вадим Евгеньевич всё рассказал, ответил на все вопросы и объяснил, как будет проходить операция и реабилитация. Его уверенность в успешности операции и отличное настроение помогли развеять оставшиеся страхи и сомнения, и я так этому рада!
Всем, кто прочитает мой отзыв, советую не бояться, записаться на приём к доктору и увидеть мир по-новому, это того стоит!
Страница врача: Карпов Вадим Евгеньевич
Хитяник Оксана (г. Москва), 20.05.2022Большая благодарность Голякову Алексею Александровичу за проведённую лазерную коррекцию! Мое зрение теперь — единица! Это такое счастье смотреть на мир без контактных линз и очков. Долго подбирала врача. По совету знакомых пришла к Голякову А.А. и сразу поняла, что нашла своего доктора, кому могу довериться (была и у других специалистов в других медцентрах). Доктор рассказал о перспективах коррекции и возрастных изменениях (мне скоро 40). Все подробно и четко. Выбрал тактику, с которой я согласилась, очень этому рада. У врача золотые руки!
Страница врача: Голяков Алексей Александрович
Ольга Ж. (г. Москва), 17.05.2022Хочу поблагодарить Карпова Вадима Евгеньевича за прекрасно выполненную лазерную коррекцию зрения. Несколько лет сомневалась и опасалась делать такую операцию, но все страхи и сомнения прошли уже после первой консультации — доктор проводит все необходимые обследования и очень понятно и терпеливо разъясняет все нюансы. В общем, к моменту операции ты точно знаешь, что находишься в надежных руках и все пройдет отлично! Уже 1.5 месяца наслаждаюсь всеми красками мира, и жалею только о том, что провела в очках целых 10 лет.
Вадим Евгеньевич, спасибо за мои новые глаза! Здоровья и успехов Вам!
Страница врача: Карпов Вадим Евгеньевич
Малькова Н. (Московская область, г. Люберцы), 14.05.2022Благодарю замечательного доктора Эдуарда Дмитриевича Босова за успешно и профессионально проведённую операцию по замене хрусталиков. Теперь я вижу всё, и это так здорово!
Огромное Вам спасибо, крепкого здоровья и благополучия.
Страница врача: Босов Эдуард Дмитриевич
Журавлев С.А., врач-терапевт (г. Москва), 13.05.2022Выражаю благодарность чуткому доктору Карпову Вадиму Евгеньевичу за высокий уровень профессионализма. Обратился к нему 25 апреля 2022 г. Быстро было проведено тщательное обследование, выявлена глаукома обоих глаз, назначено лечение, которое дало хороший результат, внутриглазное давление быстро нормализовалось. Очень рекомендую этого доктора!
Страница врача: Карпов Вадим Евгеньевич
Соколова Н.А. (г. Москва), 28.04.2022Хочу выразить свою благодарность Пироговскому Центру и лично Карпову Вадиму Евгеньевичу!
Прошлой осенью я поняла, что резко теряю зрение. Успокаивала себя тем, что это катаракта, прооперируют и все будет нормально. Но в действительности все оказалось значительно хуже — влажная форма макулярной дистрофии сетчатки, которая раньше практически не лечилась. Друзья подсказали куда лучше обратиться. Так я попала на прием к Карпову В.Е. После тщательного обследования диагноз подтвердился и я получила направление в стационар на лечение. Сейчас зрение значительно улучшилось.
Очень хорошее впечатление о самом Пироговском Центре, его оснащении и уровне обслуживания, стационар выше всяких похвал! Горжусь, что у нас такие внимательные и квалифицированные врачи, что доступны такие высокотехнологичные услуги. Спасибо!
Страница врача: Карпов Вадим Евгеньевич
Пётр (г. Москва), 26.04.2022Добрый день. Хочу выразить огромную благодарность заведующему отделением лазерной глазной хирургии, доценту кафедры глазных болезней Карпову Вадиму Евгеньевичу за внимательность и профессионализм в своей области. Благодаря оперативной работе был вовремя поставлен диагноз и назначено соответствующее лечение, которое уже помогло. В случае необходимости всегда могу порекомендовать своим знакомым этого специалиста.
Страница врача: Карпов Вадим Евгеньевич
Анастасия (г. Москва), 25.04.2022Три недели назад делала операцию фемтоласик у Вадима Евгеньевича. О нем сказано много хороших слов другими пациентами, к которым я присоединяюсь, но в своём отзыве я хотела бы обратиться к тем, кто придёт к врачу за мной. Скорректировать зрение — решение, о котором я ни разу не пожалела за это время. Вижу мир теперь в супер HD. Впервые более, чем за 13 лет, я вижу почки на деревьях издалека и облака на ночном небе. Теперь не обязательно подходить к такси вплотную, чтобы увидеть номер, и в метро ориентироваться легче, потому что текст на вывесках видно ещё в вагоне. 20 минут волнения в операционной, и мир уже играет другими красками: он намного более четкий, и, на удивление, в 1000 раз более красивый. Восстановительный период протекает так легко, что о том, что была операция, вспоминаешь только по напоминаниям закапать капли. Если сомневаетесь, стоит ли оно того, то за себя могу сказать, что однозначно стоит! Если Вы пришли к этому специалисту, знайте, что Вы в надёжных и, что очень важно, понимающих руках.
Страница врача: Карпов Вадим Евгеньевич
Остальцова Наталья (Московская область, г. Балашиха), 22.04.2022Бабаева Дилара Байрамовна — волшебница! Спасибо огромное за Ваши золотые руки и доброе сердце, за Ваш титанический труд!
Спасибо всем работникам офтальмологического отделения. Все такие внимательные и приветливые! Желаю вам всем процветания, благополучия и любви окружающих вас людей! Вся теплота, которой вы одариваете нас, ваших пациентов, пусть вернётся вам сторицей.
Дилара Байрамовна, низкий поклон Вам. Вы замечательный врач. Я очень рада, что попала именно к Вам!
Страница врача: Бабаева Дилара Байрамовна
Наталья (г. Москва), 22.04.2022Хочу поблагодарить высококвалифицированного врача Карпова Вадима Евгеньевича за его профессиональную работу, доброту и отзывчивость. Была слепа, как крот. Эксимерлазерная операция была проделана на высшем уровне. В наше время тяжело найти врача, который так профессионально и трепетно подходит к своим пациентам. Выражаю большую благодарность за его труд и бережное отношение.
Страница врача: Карпов Вадим Евгеньевич
Чернышева К.С. (г. Москва), 21.04.2022Выражаю огромную благодарность за профессионализм и качество работы, выполняемой Карповым Вадимом Евгеньевичем. 19.04.2022 была выполнена лазерная коррекция зрения методом Femto Lasik и теперь можно забыть про линзы и очки :) Уже на второй день после операции явно ощущается острота зрения, хотя цикл восстановления глаз в полной мере проходит от 1 мес. Слов нет — одни эмоции. Всем тем, кто устал от ношения очков и линз — однозначно рекомендую!
Страница врача: Карпов Вадим Евгеньевич
Бояркина Л.В. (г. Москва), 21.04.2022Выражаю огромную благодарность Карпову Вадиму Евгеньевичу за блестяще проделанную работу (проведенную операцию). Я изменила свой взгляд на жизнь. Можно сказать, прозрела!
Также благодарю персонал, участвовавший в операции по восстановлению моего зрения, в частности, медсестёр. К сожалению, не знаю их имён. Огромное вам спасибо за профессионализм!
Желаю вам достижения новых высот и крепкого здоровья. Большое спасибо!
Страница врача: Карпов Вадим Евгеньевич
Осельская Н.А. (г. Москва), 20.04.2022Выражаю огромную благодарность врачу-офтальмологу Карпову Вадиму Евгеньевичу за высокий профессионализм, внимательное отношение и искреннее желание помочь людям, которые нуждаются в помощи. Это врач, который помогает не только вернуть здоровье, но и поверить в свои силы.
Хочу пожелать Вадиму Евгеньевичу профессиональных успехов, доброго здоровья и достижения поставленных целей.
С уважением, Осельская Н.А.
Страница врача: Карпов Вадим Евгеньевич
Шестакова Н.Г. (г. Челябинск), 20.04.2022Здравствуйте.
От имени моей мамы хочу выразить огромную благодарность доктору Карпову Вадиму Евгеньевичу за его профессионализм, тактичность и умение найти подход к любому, даже очень проблемному пациенту!
Вадим Евгеньевич, дай Вам Бог жизненных сил, крепкого здоровья и долголетия!
С уважением, семья Шестаковых
Страница врача: Карпов Вадим Евгеньевич
Щуров В.Н. (г. Москва), 19.04.2022Огромная благодарность Вадиму Евгеньевичу Карпову за профессионализм, неравнодушное и внимательное отношение, за возвращение красочного и прекрасного мира!
Страница врача: Карпов Вадим Евгеньевич
Булатов М.А. (г. Москва), 18.04.2022Хочу поблагодарить врачей отделения офтальмологии Пироговского Центра: первоклассного хирурга Рината Рустамовича Файзрахманова, квалифицированного и ответственного лечащего врача Карину Игоревну Коновалову, изумительного анестезиолога Ивана Геннадьевича Дядиченко за их высокий профессионализм, доброту и внимание ко мне в стационаре. Мне провели операцию, связанную с глаукомой. Сейчас прохожу амбулаторное лечение и чувствую себя хорошо.
От всей души желаю всем врачам здоровья, счастья и благополучия!
С уважением, профессор Булатов М.А.
Страницы врачей: Коновалова Карина Игоревна, Файзрахманов Ринат Рустамович, Дядиченко Иван Геннадьевич
Щепкин В.В. (г. Орёл), 18.04.2022Хочу выразить огромную благодарность уникальным специалистам-офтальмологам, профессионалам своего дела: профессору Шишкину М.М. и доценту Карпову В.Е. Они вернули мне надежду на восстановление зрения, подарили возможность видеть мир.
После того, как наши местные специалисты уже не находили путей лечения в моем сложном случае, после пятидесяти лет сахарного диабета, Шишкин М.М. и Карпов В.Е. благодаря своим знаниям и опыту сделали и продолжают делать буквально невозможное. Помимо высокого профессионализма хочется отметить их человеческие качества: внимательное и чуткое отношение, которое я ощутил на себе.
Желаю Михаилу Михайловичу и Вадиму Евгеньевичу всего самого хорошего, здоровья и сил, чтобы и дальше могли нести добро людям!
Страницы врачей: Шишкин Михаил Михайлович, Карпов Вадим Евгеньевич
Коженова В.П. (г. Москва), 18.04.2022Я находилась на лечении в Отделении офтальмологии в апреле 2018 г. и в апреле 2022 г. с диагнозом «Старческая ядерная катаракта левого глаза и начальная правого глаза. Офтальмогипертензия обоих глаз». Мне были сделаны операции лазером. Зрение восстановилось полностью! Очень подкупает и трогает тёплое и душевное отношение специалистов отделения к пациентам. Огромная им благодарность за их профессионализм! Специалисты очень высокого класса, очень хорошие тёплые люди. Дай Бог им и их семьям здоровья и счастья!
Страницы врачей: Шишкин Михаил Михайлович, Карпов Вадим Евгеньевич, Глухарева Анна Николаевна
Итальянцева И.А. (г. Москва), 16.04.2022Хочу поблагодарить Карпова Вадима Евгеньевича за прекрасно проведенную операцию по лазерной коррекции зрения 01.03.2022. Долго не могла решиться на данную процедуру, боялась, собирала информацию. Оказалось, что несколько знакомых уже оперировались у Вадима Евгеньевича и остались довольны. После личного знакомства с доктором и подробной консультации я наконец-то решилась.
Уже на следующий день после операции неприятных ощущений практически не было, а зрение стало стопроцентным! Вадим Евгеньевич дал подробные рекомендации по уходу за глазами в послеоперационный период, восстановление прошло максимально комфортно. Смело рекомендую данного доктора всем, кто планирует лазерную коррекцию зрения. Это настоящий профессионал и чудесный человек. Спасибо большое за возможность видеть без очков!
Страница врача: Карпов Вадим Евгеньевич
Чеусова О.В. (Орловская область, г. Орёл), 15.04.2022Хочу выразить слова благодарности заведующему отделением лазерной глазной хирургии Карпову Вадиму Евгеньевичу за профессионализм, поддержку, чуткое и внимательное отношение. Это огромное счастье, что такие компетентные, умные и талантливые, неравнодушные люди работают там, где они больше всего нужны. Ваши терпение, отзывчивость, понимание, забота, доброжелательность и внимательное отношение лечат лучше медицинских процедур. Спасибо за доброе сердце, искренность и ответственность, с которыми Вы подходите к каждому пациенту!
Страница врача: Карпов Вадим Евгеньевич
Буряков Д.Ю. (г. Москва), 13.04.2022Редко пишу отзывы, но сейчас исключительный случай, когда очень хочется написать.
Наблюдаюсь у Вадима Евгеньевича Карпова и Михаила Михайловича Шишкина с 2019 года. Попал с сильным разрывом сетчатки правого глаза к Михаилу Михайловичу и Вадиму Евгеньевичу по рекомендации друзей, которым очень помогли здесь. В других ведущих офтальмологических институтах и клиниках Москвы меня направляли на операцию, но в Пироговском Центре предложили побороться за здоровье глаза без хирургии с заменой стекловидного тела и в перспективе с заменой хрусталика, за что я очень благодарен Шишкину М.М. и Карпову В.Е. Сделали лазерную коагуляцию, купировали разрыв и до сих пор лазер держит клапан разрыва, т.е. мы не прогадали с таким решением. Спасибо!
Дай Бог вам здоровья и сил лечить людей с таким же профессионализмом и прекрасным результатом!
С уважением, Буряков Д.Ю.
Страницы врачей: Карпов Вадим Евгеньевич, Шишкин Михаил Михайлович
Евстигнеев С.И. (Московская область, г. Раменское), 13.04.2022Добрый день.
Долго думал о проведении операции на глаза. Консультировался со многими врачами-офтальмологами, т.к. у меня был сложный астигматизм, мнения были совершенно разные. Но по совету друга я записался на приём к Карпову В.Е. и, можно сказать, решение об операции не заставило себя долго ждать.
Проконсультировавшись с Карповом В.Е., я понял, что попал к профессионалу своего дела!
В сентябре 2021 года сделал операцию Femto Lasik на оба глаза. Результат шокировал, я стал видеть всё! 150% зрения на оба глаза. Это очень круто! Сегодня (13.04.2022) на консультации у Карпова В.Е. мы убедились, что операция, проведённая в сентябре 2021 года, была успешной.
Спасибо Карпову Вадиму Евгеньевичу за его профессиональный подход к работе. Всём советую!
Страница врача: Карпов Вадим Евгеньевич
Проскурин В.Н. (г. Ярославль), 12.04.2022Впервые я попал в Пироговский Центр 07.04.2022. Меня поразила масштабность и многофункциональность Центра и проводимых в нем услуг.
Выражаю огромную признательность персоналу Центра офтальмологии, их внимательности, теплоте и профессионализму, а также моему лечащему врачу, витреоретинальному хирургу Касатиковой Евгении Валерьевне.
Улучшение есть, зрение сохранилось, надеюсь на прогресс в лечении. Большое спасибо Вам, доктор!
Кандидат педагогических наук, доцент Проскурин В.Н.
Страница врача: Касатикова Евгения Валерьевна
Ланшакова С.В. (г. Москва), 11.04.2022Делала у Карпова В.Е. операцию ЛАСИК в 2013 г. Тогда у меня было −8 на оба глаза, но после операции стала твердая 1!
Сегодня я приехала к Вадиму Евгеньевичу для проверки зрения перед родами. Как велико было моё удивление, когда я узнала, что почти за 10 лет у меня остаётся стопроцентное зрение. Никаких противопоказаний для самостоятельных родов!
За это время я уже привыкла всё видеть, но всегда буду благодарна Вадиму Евгеньевичу за его работу и возможность видеть этот мир своими глазами, без очков и контактных линз.
Страница врача: Карпов Вадим Евгеньевич
Бобрович Е.В. (г. Омск), 24.03.2022Хочу выразить огромную благодарность замечательному доктору Павловскому Олегу Александровичу, который неоднократно оперировал меня. Спасибо за высокий профессионализм, внимательность, доброту и терпение.
Также огромную благодарность хочу выразить анестезиологу Ивану Геннадьевичу за моральную поддержку и индивидуальный подход к каждому пациенту, за его доброту и отзывчивость.
Ещё хотелось бы поблагодарить медицинский персонал офтальмологического отделения. Очень добрые, внимательные и отзывчивые люди! Здоровья вам и вашим близким! Спасибо вам всем огромное, добрые люди, за вашу работу, за то, что не оставили в беде!
Страницы врачей: Павловский Олег Александрович, Дядиченко Иван Геннадьевич
Анастасия (г. Москва), 24.03.2022Выражаю огромную благодарность настоящему доктору Шишкину Михаилу Михайловичу.
Я поступила в больницу с запущенной отслойкой сетчатки. Михаил Михайлович превосходно провел хирургическую операцию с вживлением скобы в глаз! Несмотря на сложность операции, мои глаза в очках способны видеть 0,9 строк. Это блестящий результат в моем случае.
Огромное человеческое спасибо и низкий Вам поклон! Это лучший офтальмолог, которого я встречала на своем жизненном пути.
Страница врача: Шишкин Михаил Михайлович
Панина М.Е. (г. Москва), 26.02.2022Огромная благодарность Тутаеву Дмитрию Борисовичу за консультацию и проведенную мне операцию по замене хрусталика. Его внимательное, очень доброжелательное, неравнодушное отношение и высокий профессионализм отмечают все его пациенты. Радует, что в медицину приходят такие замечательные молодые врачи. Желаю ему дальнейших успехов в профессии и всего самого хорошего. Спасибо!
Страница врача: Тутаев Дмитрий Борисович
Тамара (Московская область), 23.02.2022Выражаю искреннюю благодарность врачам Центра офтальмологии (Глухарева Анна Николаевна, Голяков Алексей Александрович, Файзрахманов Ринат Рустамович) за профессионализм, внимание и терпение в проведении операции, тем более что осложнения были выявлены уже в ходе самой операции. Спасибо всем огромное, желаю всем врачам всего самого наилучшего в профессиональном пути.
Страницы врачей: Глухарева Анна Николаевна, Голяков Алексей Александрович, Файзрахманов Ринат Рустамович
Бояркин А.М. (г. Москва), 06.02.2022Выражаю огромную благодарность Карпову Вадиму Евгеньевичу и всему персоналу, учувствовавшему в проведении операции по лазерной коррекции глаз. Картинка стала 4К. Дай вам Бог крепкого здоровья и новых высот. Спасибо за ваш профессионализм!
Страница врача: Карпов Вадим Евгеньевич
Евгений (г. Москва), 05.02.2022Нежувака Ирина Александровна — замечательный врач! Провела операцию по укреплению сетчатки глаза. Совсем не больно и быстро.
Страница врача: Нежувака Ирина Александровна
Осипенко Ольга (Московская область, г. Электросталь), 24.01.2022Большое спасибо врачу-офтальмологу Тутаеву Дмитрию Борисовичу и всему персоналу офтальмологического отделения за золотые руки и сердца. Проведённая операция по поводу катаракты вернула мне мир в цвете и чёткости. Огромное всем спасибо!
Страница врача: Тутаев Дмитрий Борисович
Владимир М. (г. Москва), 18.01.2022Полтора месяца назад по рекомендации обратился в Пироговский Центр, чтобы сделать лазерную коррекцию зрения Фемто-Ласик.
Зрение было у меня плохое, −5 с чем-то на оба глаза и астигматизм ещё.
Выражаю большую благодарность офтальмологу, доценту, к.м.н. Карпову Вадиму Евгеньевичу!
Операция, проведенная им, прошла безболезненно и беспроблемно. Теперь я отлично вижу! Каких-то болей или сильных жжений после операции у меня не было. Восстановился быстро. Через три дня я уже водил машину без очков, в том числе в ночное время.
Карпов Вадим Евгеньевич отличный врач и человек. Рекомендую всем у кого есть проблемы с глазами.
Страница врача: Карпов Вадим Евгеньевич
Лысов С.А. (г. Москва), 12.01.2022Летом 2020 года в правом глазу появилась мутная плёнка. 27 сентября записался на приём к Карпову Вадиму Евгеньевичу (очень позитивный доктор), после обследования поставлен диагноз: отслойка и разрыв сетчатки правого глаза. В этот же день был направлен к профессору Шишкину Михаилу Михайловичу, который, подтвердив диагноз, назначил операцию на 1 октября, т.к. медлить было нельзя, чтобы глаз совсем не перестал видеть. Операция длилась 2,5 часа, сетчатку прошили и закачали гель. Повторная операция была назначена на март 2021 года.
Вторая операция была проведена по плану, был откачен гель и заменен хрусталик правого глаза. На момент написания отзыва (январь 2022 года) глаз видит хорошо, конечно не на 100% (100% при таком разрыве никто и не обещал), но 4 строчку снизу я вижу. На машине днём двигаюсь без очков, ночью в очках 1.5 на правом глазу.
Обе операции были проведены на высоком профессиональном уровне профессором Шишкиным Михаилом Михайловичем, ассистировала ему аспирантка Кочева Елена Александровна, анестезиолог Кокуев Владимир Александрович. Большое всем спасибо. Также хочется выразить свою благодарность всем медсестрам, которые готовили меня к операциям.
Страницы врачей: Шишкин Михаил Михайлович, Карпов Вадим Евгеньевич
Конушкина А.Р. (г. Москва), 11.01.2022О Михаиле Михайловиче Шишкине я делала благодарственную запись в книге отзывов поликлиники. Хочу оставить отзыв и на сайте.
Прекрасный доктор и человек! Врач от Бога! Золотые руки! Неоднократно слышала от других пациентов положительные отзывы о докторе. Ему веришь и доверяешь. К Шишкину М.М. направляют пациентов со сложными диагнозами. И у меня непростая история. Шишкин М.М. c коллегами делал мне микроинвазивную ревизию и витрэктомию, пневморетинопексию, круговую пломбу, эндотампонаду силиконовым маслом, ретинотомию, ЭЛК. Для пациента после лечения важна положительная динамика, причём пожизненная. Обладая научными знаниями в совокупности с большим опытом и разнообразными методами лечения, Михаил Михайлович делает операции, проверенные временем и жизнью, сохраняя зрение пациенту. Он всегда действует в интересах пациента. И в образовании применяет такое же правило: в интересах обучающегося. Поэтому пациенты и коллеги относятся к Шишкину М.М. с теплотой и уважением! Хорошо, что молодые врачи учатся у мастера офтальмологии, используя знания и опыт предшествующих поколений врачей.
Спасибо Шишкину М.М. и его коллегам за проведённое лечение и наблюдение.
С поклоном и уважением, Конушкина А.Р.
Страница врача: Шишкин Михаил Михайлович
Галактионова В.В. (г. Москва), 31.12.2021От всей души выражаю благодарность Карпову Вадиму Евгеньевичу. Доктора отличает высокий профессионализм, чуткость и внимательность к своим пациентам. Были проведены необходимые обследования и лазерная коррекция зрения. Благодарю за оказанную помощь! Доктор очень позитивный, вселяет в тебя уверенность и спокойствие.
Поздравляю с наступающим Новым годом! Крепкого Вам здоровья и благополучия! Спасибо, что заботитесь о нас.
Страница врача: Карпов Вадим Евгеньевич
Шапарь Л.Л. (г. Москва), 30.12.2021Огромное спасибо за проведённую операцию по замене хрусталика!
Насколько же улучшается качество жизни после восстановления зрения, это может понять только тот человек, который знает, что такое плохо видеть и какие переживания испытываешь в повседневной жизни.
3,5 года назад мне спасли левый глаз, была проведена витрэктомия глаза. Операцию проводил профессор Шишкин Михаил Михайлович, перед операцией обследование провёл замечательный врач и профессионал своего дела доцент Карпов Вадим Евгеньевич. Представить себе, что существует перспектива видеть только одним глазом, было довольно ужасно. Глаз был спасён!
И вот спустя 3,5 года после предварительного обследования такими прекрасными врачами, как Шишкин Михаил Михайлович, Карпов Вадим Евгеньевич, Власенко Анна Владимировна было принято решение о замене хрусталика на левом глазу. Операцию провела замечательный катарактальный хирург Власенко Анна Владимировна. Операция прошла отлично! Глаз стал видеть на 120%. Отношение при подготовке к операции и послеоперационное обследование было настолько добрым и чутким, что в успех веришь от начала и до конца.
Слова благодарности команде профессионалов от всего сердца! Когда зрение восстанавливается, понимаешь, что ты был окружен профессионализмом и заботой специалистов своего дела. Спасибо вам огромное, дорогие врачи!
Страницы врачей: Шишкин Михаил Михайлович, Карпов Вадим Евгеньевич
Шемякина А.И. (Рязанская область, г. Касимов), 30.12.2021Заведующему Центром офтальмологии Файзрахманову Ринату Рустамовичу!
Ринат Рустамович, благодарю Вас и весь медицинский персонал, который оказывал нам услуги по доставке в Ваш Центр, диагностике, питанию и лечению. Спасибо и за слаженную работу всего коллектива. Буд-то вселенская благодать сошла с теплотой ваших сердец. Мы попали в другой мир!
Особенно хочется отметить и выразить сердечную благодарность замечательному человеку, хирургу Григорию Олеговичу Карпову, оперировавшему меня по имплантации хрусталика обоих глаз, за душевную теплоту, внимание и доброе отношение к пациентам. После общения с ним страх перед операцией отступил, его ласковое обращение ощущаешь и на операционном столе, чувствуешь себя спокойно, доверяешь ему.
Ринат Рустамович, хочу напомнить, я благодарила Вас за него при утреннем осмотре меня в день выписки.
Григорий Олегович, огромное Вам спасибо и низкий поклон за ювелирную работу. Я увидела свет, полный красок, как в молодости. Вы вернули меня к полноценной жизни! Думаю, продлили ее, и всем тем, кто прошел через Ваши добрые руки. Простите, что не сказала Вам эти слова в день выписки, думала, что будете провожать нас до машины. На душе остался досадный осадок, что не сказала Вам лично.
Храни Вас Господь, и пусть ангелы оберегают. Доброго здоровья, семейного и профессионального благополучия, счастья Вам, мой дорогой доктор! С наступающим Новым годом Вас и весь коллектив!
С уважением, Шемякина А.И.
Страница врача: Карпов Григорий Олегович
Михайлова Н.Л. (Ступинский район, р.п. Жилево), 28.12.2021Дважды оперировалась в клинике по поводу макулярного разрыва и осложненной катаракты обоих глаз. Операции проводил хирург-офтальмолог Олег Александрович Павловский.
Олег Александрович, спасибо Вам за профессионализм и высококлассную работу по восстановлению зрения!
На службе моего хирурга Павловского Олега Александровича научная база знаний, научные публикации и совершенное владение современными медико-технологическими приемами микрохирургии. Чуткость и внимание доктора придали мне чувство уверенности в хорошем исходе. За период выполнения своих профессиональных обязанностей, я заметила насколько он внимательный к пациентам, это еще больше подкрепило мое доверие к нему как к специалисту.
Спасибо большое!
Страница врача: Павловский Олег Александрович
Семенова Таисья (г. Москва), 26.12.2021Хочу выразить большую благодарность Карпову Вадиму Евгеньевичу, который делал мне операцию по коррекции зрения. Всю сознательную жизнь у меня была сильная близорукость −7. Сейчас я понимаю, что контактные линзы не давали такого комфорта и восприятия мира, как я вижу после операции.
При этом, операции я долго боялась. К Вадиму Евгеньевичу пришла на консультацию по совету подруги. Он все спокойно разъяснил и успокоил, на операцию я уже шла в полной уверенности и без сомнений. Операция прошла спокойно, но сосредоточено и четко. После операции Вадим Евгеньевич пояснил, как и что нужно делать для скорейшей реабилитации.
Сейчас я отлично вижу и наслаждаюсь окружающим миром по-новому.
Большое спасибо!
Страница врача: Карпов Вадим Евгеньевич
Кузнецова Н.В. (Московская область, г. Ногинск), 18.12.2021Здравствуйте. Делала операцию по коррекции зрения у Карпова Вадима Евгеньевича. Все прошло отлично. От первого обращения и до самой операции прошло 2 недели. Доктор большой профессионал! Особенно мне понравилось, как он со мной разговаривал и все объяснял, от этого становилось совсем не страшно.
Спасибо Вам, Вадим Евгеньевич, за новые краски в жизни!
Страница врача: Карпов Вадим Евгеньевич
Веселова Т.А. (г. Химки), 22.11.2021Хочу в очередной раз выразить благодарность Карпову Вадиму Евгеньевичу!
Уже прошёл год с лазерной коррекции зрения (ласик). Мое зрение теперь все 150%. Надеюсь, данный результат сохранится и на протяжении всей моей жизни.
Спасибо Вам за профессионализм!
Советую всем людям, с любыми проблемами зрения, обращаться только к профессионалам своего дела, таким, как Вадим Евгеньевич! Он не только замечательный врач, но и прекрасной души человек, которому доверяешь на все 100%.
Страница врача: Карпов Вадим Евгеньевич
Пирогов Д.И. (г. Москва), 17.11.2021Мы все несёмся по жизни сами не зная куда...
Вокруг целая Вселенная...
Надо всё успеть...
Вечная суета...
Но жизнь преподносит сюрпризы иногда, тем самым говоря: остановитесь, не спешите никуда...
Ведь сегодня вы есть, а завтра вы пустота...В 33 года за один день перестал я правым глазом видеть этот мир, чёрная шторка появилась, случилась беда...
Но есть время всё переосмыслить, дальше скорая помощь, Пироговский Центр, «срочная операция», после которой на мир смогу по новой смотреть...
Вот такая судьба...А кто мне в этом поможет?
Спросил я в стационаре тогда...Ответ был у всех один:
Офтальмохирург с душой ангела, она поможет тебе и спасёт твой глаз, она называет всех пациентов: «мой хороший»
И это всегда радует нас...Дилара Байрамовна, Вы ангел-проводник от Бога, который помогает людям заново смотреть на этот мир, наслаждаясь его яркой палитрой цветов!
Спасибо от всей души за проведённую операцию по отслойке сетчатки.
Дай Вам Бог здоровья и достижения профессиональных вершин!
С уважением, Пирогов Д.И.
Страница врача: Бабаева Дилара Байрамовна
Борисова М.А. (г. Москва), 12.11.2021Хочу выразить огромную благодарность моему дорогому врачу-офтальмологу Карпову Вадим Евгеньевичу.
Вчера утром я была ещё очкариком, но сделав операцию, пережив небольшой дискомфорт после, а именно слезотечение и туман в глазах часа три, мое зрение стало улучшаться быстрыми темпами. Сегодня я вижу на 100%! Я счастлива и довольна результатом!
Всем очкарикам советую не думать, а идти и делать лазерную коррекцию зрения!
Страница врача: Карпов Вадим Евгеньевич
Ковальчук А.Д. (г. Москва), 12.11.2021Хочу выразить огромную благодарность доктору Карпову Вадиму Евгеньевичу и его команде!
Моё зрение стало портиться уже в пятом классе, спустя пару лет я уже не представляла свою жизнь без очков или контактных линз. Эти атрибуты уже стали неотъемлемой частью моей жизни, а к тридцати годам я даже и не помнила, как это — видеть мир чётко своими глазами.
Мечта сделать операцию жила во мне уже несколько лет, но я постоянно откладывала её в долгий ящик. Конечно, остро стоял финансовый вопрос, но также непонятно было, к кому идти, куда.
На моё счастье, совершенно случайно, косметолог, к которой я хожу на процедуры, рассказала, что делала коррекцию 5 лет назад, и дала контакты врача. Всё взвесив, я сразу позвонила и записалась на консультацию.
Вадим Евгеньевич осмотрел меня и подробно рассказал всё, что касается процедуры операции. Конечно, я приняла решение делать её.
В назначенный день (14.10.2021) я приехала, очень нервничая, но Вадим Евгеньевич просто излучал ауру спокойствия, и я полностью расслабилась. Перед операцией я внимательно изучила памятку о том, как всё будет проходить, и всё действительно оказалось гораздо проще, чем я представляла. Операция прошла быстро, чётко и совершенно безболезненно.
Далее мне оставалось только следовать послеоперационным инструкциям доктора. Очки я оставила в музее Вадима Евгеньевича, а дома сразу выкинула линзы.
На следующий день после операции я смогла прочитать строчку 1.2. Это совершенно не укладывалось в голове, ведь ещё пару дней назад у меня было −6, и я не видела даже первую строку! Одним из самых ярких впечатлений в тот день было увидеть деревья в лесу. Они стали какими-то другими и очень красивыми. Сначала не могла определить, в чём же дело, а потом поняла — просто я вижу каждый листик, каждую веточку чётко и ясно. Не передать словами эти эмоции.
Сейчас прошёл месяц. Я вижу мир совершенно иначе, во всех красках и деталях, глаза стали меньше уставать, ведь не нужно напрягаться, чтобы что-то рассмотреть. Читаю строчку 1.5 и совершенно не понимаю, как можно было так долго откладывать это. Хотя, всему своё время — ведь моё ожидание в итоге привело меня в надёжные руки Карпова Вадима Евгеньевича.
Ещё раз огромное спасибо Вам, Вадим Евгеньевич!
А тем, кто читает сейчас этот отзыв и не может определиться, делать ли операцию, к какому специалисту обратиться — рекомендую отбросить все страхи и сомнения и идти к Карпову Вадиму Евгеньевичу. Поверьте, оно того стоит.
Страница врача: Карпов Вадим Евгеньевич
Вячеслав Сергеевич Р. (г. Москва), 05.11.2021Спустя 1.5 недели после операции уже могу с облегчением написать вам про опыт общения с лучшим врачом своего дела — Карповым Вадимом Евгеньевичем.
Страдал плохим зрением с самых ранних лет, с начальной школы. Вспоминаю, как неудобно было жить с очками все эти года, а линзы были противопоказаны, поэтому выход был один — делать операцию по достижении
18-летнего возраста. 26.10.2021 моя мечта сбылась, но об этом чуть позже. Я долго определялся с местом проведения операции, но один из пациентов когда-то сказал мне, сделай у Вадима Евгеньевича, не пожалеешь. В дальнейшем, я подобную фразу слышал не раз. Как раз летом я пришел на первичный осмотр, весь на нервах, но сам не понимаю как, Вадим Евгеньевич меня успокоил, просто словами и спокойно посмотрел мои глазки. Все же еще остались люди, от которых позитив чувствуется за километр. В конце осмотра мне сказали самую главную и заветную фразу — противопоказаний к операции нет. Я был вне себя от счастья и уже мечтал о том, как буду ходить без очков. Но перед операцией необходимо было «приварить» сетчатку, дабы она не отслоилась в дальнейшем и не причинила кучу проблем. И это было решено провести в тот же день. Сама процедура безболезненная и длится около 15 минут на оба глаза. Ты только видишь едва заметный зеленый лучик лазера, не более. Назначив дату операции на 26.10, меня отпустили домой.Ну и вот, наступает тот самый заветный день Х, со всем необходимым я приезжаю к Вадиму Евгеньевичу, он видит, что я сильно переживаю. Опять, нет! Снова он меня успокаивает, смотрит в мои глазки и говорит, что для вас забронировано самое лучшее место на этом этаже. Спустя 20 минут я уже лежу готовый к операции. Мне объясняют, в чем моя главная задача — лежать и слушать все, что мне говорит делать доктор. Так я и сделал. Боли я не чувствовал от слова совсем. Из-за анатомии моих глазок мне операцию делали чуть дольше остальных, около 30 минут. Все прошло настолько быстро, что я даже не понял, мне уже все сделали или будет что-то еще. Спустя 10 минут я уже смог увидеть строчку 0.5! На минуточку, у меня до этого было зрение −6. Как так? Мозг не верил, что такое возможно! Снова, посмотрев мои глазки и закапав капельки, Вадим Евгеньевич отобрал мои очки на −6 диоптрий и сказал надеть солнцезащитные очки. Обычные, говорит, я заберу, они тебе больше не нужны. По пути домой я даже смог читать вывески и названия улиц. На второй день я не поверил своим глазам, смотрю в окно и вижу номера машин, хотя раньше даже с очками не видел их достаточно четко. Поехал я к Вадиму Евгеньевичу на постоперационный осмотр, и не поверил своим глазам, строчка 1.5! Я был восхищен тем, что сотворили руки Карпова Вадима Евгеньевича и хочу выразить ему благодарность за кардинальное изменение моей жизни. Я не могу не нарадоваться результатом.
Если вы думаете делать коррекцию зрения, но сомневаетесь, или боитесь, просто обратитесь к мастеру своего дела и он поможет изменить и вашу жизнь к лучшему!
Страница врача: Карпов Вадим Евгеньевич
Наумов А.А. (г. Москва), 03.11.2021Давно собираюсь написать отзыв о прекрасном докторе Карпове Вадиме Евгеньевиче! Делали сыну операцию на сетчатке в августе 2021 года. Пошла к Вадиму Евгеньевичу целенаправленно, так как сама оперировалась у него в 2012 году. Могу сказать только одно, что это мастер своего дела! Огромное ему спасибо!
Страница врача: Карпов Вадим Евгеньевич
Колесникова Л.Е. (г. Москва), 30.10.2021С 24.10.2021 по 26.10.2021 я находилась в стационаре по причине низкого зрения правого глаза. Мне была оказана медицинская хирургическая помощь врачом Карповым Григорием Олеговичем.
Хочу выразить большую благодарность Григорию Олеговичу за профессиональный подход, внимательное отношение и умение терпеливо работать с пациентами пожилого возраста.
При поступлении в стационар большое внимание оказал врач Андрей Олегович. Мне 80 лет и я нуждаюсь в помощи даже при оформлении. В этом возрасте не сразу решаешься сделать операцию. Благодаря Григорию Олеговичу и Андрею Олеговичу у меня появилась уверенность и развеялся страх, т.к. они доходчиво все разъяснили, как именно мне будет оказана помощь. До выписки из стационара я находилась под постоянным контролем этой команды.
Также хочу поблагодарить весь коллектив данного стационара под руководством Файзрахманова Рината Рустамовича за доброжелательное отношение к нам, пациентам.
Желаю всему коллективу и персонально врачам Григорию Олеговичу и Андрею Олеговичу крепкого здоровья, дальнейших успехов и достойной оплаты за благородный труд медицинского работника!
Страницы врачей: Карпов Григорий Олегович, Файзрахманов Ринат Рустамович
Мария (г. Москва), 14.10.2021Карпов Вадим Евгеньевич, благодарю Вас за возможность вновь видеть мир своими глазами! Спасибо Вам и Вашему помощнику за отлично выполненную работу на операции. Было страшно до мурашек, но я рада, что решилась на лазерную коррекцию и теперь могу жить полноценной жизнью.
Страница врача: Карпов Вадим Евгеньевич
Екатерина Кузьмина (г. Москва), 14.10.2021В конце июля 2021 года делала две операции у Нечкиной Татьяны Николаевны по укреплению сетчатки глаз и лазерную коррекцию зрения. Раньше было зрение минус 5, теперь вижу все без контактных линз! Все прошло просто замечательно. Перед операциями врач проводит подробный инструктаж и описывает, что будет происходить во время операции и какие ощущения будешь испытывать, за что ей очень благодарна, так как ты уже знаешь чего ожидать.
Татьяна Николаевна очень внимательная и неравнодушная, молодой и грамотный специалист, с индивидуальным подходом к каждому пациенту, очень приятная в общении и располагает к себе. Побольше бы таких замечательных врачей!
Страница врача: Нечкина Татьяна Николаевна
Зинец Т.В. (г. Москва), 13.10.2021Со школьного возраста плохо видела, приходилось носить ненавистные очки. В студенческие годы открыла для себя линзы и вроде бы стала счастливой. Потом однодневные линзы. Казалось, этот недуг несильно беспокоит. Операция по коррекции зрения всегда страшила. А потом зрение все ухудшалось и ухудшалось, на обоих глазах появился астигматизм. В линзах стало некомфортно, в очках неудобно. И тогда я поняла, надо что-то срочно делать. Обратилась к коллегам, уже восстановившим зрение, и выяснилось, что все дороги и хвалебные отзывы ведут к Карпову Вадиму Евгеньевичу!
Первая встреча с Вадимом Евгеньевичем — невероятный объем обследований за один день сразу же поразил до глубины души. Четкий и профессиональный подход с отличным чувством юмора подкупили, уже через две недели я пришла на операцию Фемто Ласик. Постоянная поддержка, внимательность, уверенность и спокойствие доктора во время операции помогли избавиться от страха и довериться высокому профессионализму Вадима Евгеньевича. Уже через час после операции я видела буквы таблицы Сивцева, сама, без очков. Глаза, конечно, день поболели, потом неделю было чувство сухости, но это ерунда.
Осознала, что прекрасно вижу только тогда, когда неделю спустя пошла в театр, сидела на дальних рядах и увидела лица актеров, четко, да так, словно нахожусь от них на расстоянии вытянутой руки. Сказать, что я испытала шок, значит не сказать ничего!
Я выражаю огромную благодарность заведующему Отделением лазерной глазной хирургии Карпову Вадиму Евгеньевичу! Безгранично благодарна за то, что попала к такому замечательному доктору. Теперь я всем свои друзьям и коллегам «очкарикам» рекомендую Вас как самого лучшего доктора.
Спасибо Вам!
Страница врача: Карпов Вадим Евгеньевич
Линчевская С.В. (г. Москва), 12.10.2021Огромное спасибо Карпову Вадиму Евгеньевичу!
Мне его порекомендовали знакомые, у которых более 5 человек ранее обращались к этому специалисту. Вадим Евгеньевич провел консультацию по коррекции, сделал укрепление сетчатки, а потом я записалась на фемтоласик.
Сама коррекция прошла успешно, с минимальными неприятными ощущениями. После коррекции все отлично — в результате 100% зрение. Полгода прошло, все хорошо!
Страница врача: Карпов Вадим Евгеньевич
Лeонтьeва В.В. (Московская область, г. Руза), 29.09.2021Выражаю безграничную благодарность замечательному офтальмохирургу, доценту кафедры глазных болезней ИУВ, заведующему отделением лазерной глазной хирургии Вадиму Евгеньевичу Карпову, которому я доверила здоровье своих глаз.
С ранних лет я была обладательницей очков с толстыми линзами, завсегдатаем магазинов оптики, выбирающим линзы «помягче». Миопия высокой степени, астигматизм, тонкая роговица, сухой синдром, кератоконус и ряд других особенностей моих глаз вызывали не только весомый дискомфорт, но и шли вразрез с моими увлечениями, требующими постоянного зрительного анализа — рисование, вышивка, занятия фитнесом и полюбившимся бегом, все они слабо сочетались с ношением вечно спадающих заслонок от внешнего мира.
За год вместе с Вадимом Евгеньевичем я прошла уверенно и спокойно, в сопровождении изрядной доли тонкого юмора доктора, который присущ людям добрым, незаурядного интеллекта и знающих свое дело от А до Я, в полный ярких красок и их оттенков мир. 14 сентября 2021 г. мне провели лазерную коррекцию зрения с использованием фемтосекундного лазера. Сразу после операции четкость зрения была уже высокой!
На следующий после операции день я хорошо видела 12 строк буквенной таблицы Сивцева, другими словами, показатели зоркости глаз составили более 120%. Я обрела совершенно иное качество жизни, широкий спектр разнообразных возможностей. Давно забытое восприятие картины мира стало вновь доступно мне. Я вновь рисую, уже изучая законы светотени.
Отдельное спасибо доктору за слова, вселяющие надежду и веру в лучшее. Теперь Бог будет часто слышать мои молитвы о здоровье Вадима Евгеньевича. Всем желающим быть услышанными, обрести зоркость глаз, а, вместе с тем, и изменить жизнь к лучшему, я рекомендую и буду рекомендовать этого замечательного специалиста, неравнодушного к судьбам других людей.
Страница врача: Карпов Вадим Евгеньевич
Зиганшин Д.С. (г. Москва), 21.09.2021Хочу выразить огромную благодарность врачу-офтальмологу Карпову Вадиму Евгеньевичу!
Благодаря коррекции зрения, проведенной его волшебными руками, я теперь, как древний астроном, обладаю «телескопическим зрением» :)
Всем, кому надоело ежедневно мучаться с контактными линзами или раздражают запотевающие из-за медицинской маски очки, категорически советую обратиться к Вадиму Евгеньевичу!
Страница врача: Карпов Вадим Евгеньевич
Титов О.Н. (г. Москва), 10.09.2021Хочу выразить благодарность всем работникам отделения лазерной глазной хирургии и особенно заведующему Карпову Вадиму Евгеньевичу.
Начал у него наблюдаться с июля 2017 года. За это время мне сделали операцию по удалению макулярного разрыва в левом глазу (октябрь 2017 г.) и лазерную дисцизию вторичной катаракты левого глаза (март 2019 г.).
В сентябре 2021 года Вадим Евгеньевич провел комплексное обследование правого глаза, зрение которого начало падать с начала этого года после перенесенного мною вирусного заболевания.
Вадима Евгеньевича отличает чуткое и внимательное отношение к пациенту. Он подробно объясняет в чем состоит проблема и как ее можно решить. Предлагает различные варианты решений. Вселяет надежду.
Желаю ему здоровья и успехов в деятельности на благо людей. Большое ему спасибо.
Страница врача: Карпов Вадим Евгеньевич
Екатерина (г. Москва), 08.09.2021Скажи «ДА» хорошему зрению!
Совсем недавно первое, что я делала открыв утром глаза — надевала очки. Что я делаю сейчас? Правильно — открываю глаза и улыбаюсь этому миру, потому что я вижу!
Я долго не могла решиться на операцию по коррекции зрения (у меня была близорукость + астигматизм). Было ужасно страшно, ведь никогда не знаешь чего ждать, какой будет результат. Однако после консультации у Карпова Вадима Евгеньевича все сомнения отпали! Проведенная диагностика и подробный разбор всех аспектов помогли принять единственно верное решение — операции быть!
Опыт, высокий профессионализм, репутация, уверенность и спокойствие Вадима Евгеньевича интуитивно располагают к доверию и убеждают в отличном результате.
Сегодня прошел уже месяц после операции, чувствую себя необыкновенно и радуюсь каждый день тому, что мне больше не нужны очки, до сих пор не могу к этому привыкнуть :)
Сделать операцию по коррекции зрения — лучшее решение проблемы. И зачем я так долго ждала?
Огромная благодарность за волшебные руки Карпову Вадиму Евгеньевичу, ведь именно от врача зависит успех операции!
Если вы сомневаетесь — начните с консультации. Обещаю вам, верное решение придет само собой.
Страница врача: Карпов Вадим Евгеньевич
Дуйсенбаева Э.А. (Республика Казахстан, Мангистауская область, г. Актау), 05.09.2021Много лет у меня было плохое зрение (близорукость). Всё никак не могла решиться сделать лазерную коррекцию. Но, пройдя диагностику у врача-офтальмолога Карпова Вадима Евгеньевича, я решилась, и сделала лазерную коррекцию зрения! Теперь я вижу хорошо. Благодарю за отличную работу Вадима Евгеньевича!
Страница врача: Карпов Вадим Евгеньевич
Дмитрий Т. (г. Москва), 02.09.2021Карпов Вадим Евгеньевич — замечательный врач. После операции по технологии Ласик прошло уже больше 6 месяцев. Результат отличный. Наконец-то можно жить без очков и контактных линз. Рекомендую обращаться только к этому врачу!
Страница врача: Карпов Вадим Евгеньевич
Цыганкова Анна (г. Москва), 01.09.2021Хочу выразить огромную благодарность моему доктору Карпову Вадиму Евгеньевичу! Я пришла на консультацию по рекомендации и после неё мне захотелось сделать операцию именно у него, потому что мне было очень комфортно на приеме. Вадим Евгеньевич мне провёл Фемто Ласик, во время операции все время со мной говорил, мне это было очень важно. Особых побочных явлений не было, они все ушли на следующий день. В результате на следующий день я смогла прочитать строчку 1.2 и даже несколько букв на 1.5! Это просто потрясающе, большое спасибо! Буду рекомендовать своим знакомым и коллегам. Спасибо, доктор!
Страница врача: Карпов Вадим Евгеньевич
Рязанцев Р.Г. (г. Москва), 25.08.2021С самого детства у меня были проблемы со зрением. Чтобы видеть мир чётко, приходилось носить очки или линзы, что, конечно, мешало комфортной жизни. Но месяц назад я, наконец-то, решился сделать лазерную коррекцию Фемто Ласик. Благодаря идеально проведённой операции моё зрение −3.5 улучшилось до 150%! Невозможно передать словами радость от того, что я теперь вижу без очков. Конечно, такой результат был бы невозможен без Карпова Вадима Евгеньевича — гениального специалиста и просто хорошего человека с большим чувством юмора! С момента, как я вошёл в его кабинет на первую консультацию и до конца операции, он показывал высокий уровень профессионализма и всегда находил слова, чтобы отвлечь от мрачных мыслей. Одним словом, с ним было приятно работать.
Сама операция, слава Богу и доктору, прошла быстро — всего 30 минут, после которых зрение существенно улучшилось, а на следующий день достигло своей максимальной остроты.
Хочу порекомендовать всем делать коррекцию в Пироговском Центре у замечательного доктора-офтальмолога Карпова Вадима Евгеньевича!
Страница врача: Карпов Вадим Евгеньевич
Епифанов В.В. (Московская область, г. Фрязино), 11.08.2021Голяков Алексей Александрович — прекрасный специалист, профессионал! Все объясняет легко и доступно, на операции подбадривает и заранее предупреждает о возможных болевых ощущениях. После выписки провел исследование прооперированного глаза и подробно рассказал о его результатах, дал четкие рекомендации по уходу за своим здоровьем. Дополнительных услуг не навязывал. Огромное спасибо за своевременную и квалифицированную помощь!
Страница врача: Голяков Алексей Александрович
Алятина Евгения (г. Москва), 23.07.2021Огромное спасибо Карпову Вадиму Евгеньевичу! На операцию шла без какой-либо боязни, совершенно спокойно. Операция по коррекции прошла быстро и незаметно.
Коррекцию делала в 2015 году, прошло уже 6 лет, и как было после операции отличное зрение, так и осталось.
Благодарю!
Страница врача: Карпов Вадим Евгеньевич
Сидоров Д.Н. (Московская область, г. Пушкино), 23.07.2021Хочу выразить огромную благодарность Карпову Вадиму Евгеньевичу — человеку, который сотворил чудо с моим зрением. Я узнал о нем от знакомых, которые также проходили лечение у него и отзывались только положительно. Это специалист с большой буквы, который очень ответственно относится к своему делу! Человек с хорошим чувством юмора, он всегда весел и позитивен, всегда знает, что сказать, чтобы взбодрить и отвлечь от страха перед операцией, а также во время нее. После операции по коррекции зрения ты не веришь своим глазам, как заново рождаешься и видишь мир четко, во всей его красе без очков и линз!
У меня перед операцией был сильно развит астигматизм и я не мог ходить без очков. Собравшись с духом, я решил наконец-то избавиться от этого и обратился к Вадиму Евгеньевичу, который знал, как мне помочь. Спустя 10 дней после консультации и обследования я пришел на операцию, которая длилась всего минут
20-30, и спустя это время я не верил своим глазам: мне показали буквы в строчке 1.0 и я смог их прочитать! А на следующий день смог увидеть даже строчку 1.5. Спасибо Вам огромное, Вадим Евгеньевич!Тем, кто читает этот отзыв и никак не может определиться, какому специалисту доверить свои глаза, рекомендую обратиться к Карпову Вадиму Евгеньевичу и вы на 100% не ошибетесь!
Страница врача: Карпов Вадим Евгеньевич
Гальперин З.М. (г. Москва), 22.07.2021Хочу выразить огромную благодарность Маргарите Сергеевне Лебедько за возвращение моего зрения. Я обращался в большое количество государственных и частных медицинских центров, но такой профессиональный, чуткий и человеческий подход встретил только в Пироговском Центре. Без всякого сомнения буду рекомендовать этого профессионала всем своим друзьям и знакомым! Маргарита Сергеевна, огромное Вам человеческое спасибо!
Страница врача: Лебедько Маргарита Сергеевна
Подражанский В.А. (г. Москва), 10.07.2021В последние три года пришлось несколько раз лечиться в Офтальмологической клинике Пироговского Центра. Весь коллектив клиники производит приятное впечатление (с позиций больного). В большинстве случаев помощь мне оказывал врач Тутаев Дмитрий Борисович.
Дмитрий Борисович — настоящий профессионал, владеющий современными методами лечения и профилактики заболеваний. Всегда готов к контактам, неизменно спокоен и доброжелателен. Терпеливо выслушивает и отвечает на все вопросы. И это при очень высокой трудовой загруженности, его можно встретить в клинике и в 7 утра, и в 8 вечера.
Хочу выразить глубокую признательность всем работающим в Клинике офтальмологии и лично Дмитрию Борисовичу Тутаеву. Желаю здоровья, что сейчас особо актуально, и успехов в работе и в жизни в целом.
С уважением, Подражанский В.А.
Страница врача: Тутаев Дмитрий Борисович
Родионова Л.А. (г. Москва), 07.07.2021Мне 75 лет. В феврале 2021 г. была на платном приеме у врача офтальмолога Мунчаевой З.С. (по рекомендации знакомых). Сразу понятно , что специалист высочайшего уровня (есть с чем сравнить). Провела полное обследование, поставила окончательный диагноз — катаракта, убедила в необходимости хирургической коррекции и выписала направление на операцию в стационар клиники по ОМС! В конце мая уже прооперировали, все отлично! Прошу передать Заире Сабировне огромную благодарность! Отдельное огромное спасибо специалистам Клиники офтальмологии Пироговского Центра за профессионализм и уход!
Страница врача: Мунчаева Заира Сабировна
Лещева И.А. (г. Смоленск), 01.07.2021Хочу поблагодарить Нечкину Татьяну Николаевну за профессионализм, чуткий и бережный подход к каждому пациенту. Татьяна Николаевна настоящий профессионал своего дела, доктор прекрасной души, отзывчивая, вежливая и внимательная. Огромное спасибо за Ваш труд. Всех благ, здоровья и процветания в Вашей такой важной профессии.
Страница врача: Нечкина Татьяна Николаевна
Морозович Карина (г. Москва), 01.07.2021Долгие годы ощущала себя крайне некомфортно из-за дефектов зрения, но не решалась что-то менять из-за отсутствия уверенности в том, что попаду к грамотному специалисту. Количество клиник и офтальмологов огромное, но найти врача, с которым нестрашно идти на такие серьёзные перемены — задача трудная. Абсолютно случайно я попала на консультацию к Татьяне Николаевне Нечкиной, профессиональные и человеческие качества которой поразили уже с первого приёма, где и был определён план и сроки лечения. На протяжении всего периода Татьяна Николаевна помогала регулировать организационные вопросы, доступно объясняла целесообразность и порядок всех этапов лечения, терпимо отвечала на все вопросы, всегда оставаясь на связи. Обе процедуры — лазерная коагуляция сетчатки и лазерная коррекция зрения — прошли безболезненно, в спокойной и уверенной обстановке. Огромное спасибо Татьяне Николаевне за отзывчивое и трепетное отношение к пациентам, за индивидуальный и профессиональный подход! Сейчас с уверенностью могу сказать, что в моем случае именно отношение врача к проблеме определило превосходный результат! С Татьяной Николаевной было спокойно и совсем нестрашно! С сожалением думаю о том, что не попала к Татьяне Николаевне раньше. Теперь всем знакомым, у кого есть проблемы со зрением, настоятельно рекомендую обратиться к Татьяне Николаевне не просто как к превосходному, высокопрофессиональному специалисту, но и внимательному Человеку! С огромной благодарностью и наилучшими пожеланиями!
Страница врача: Нечкина Татьяна Николаевна
Нырова Т.А. (г. Москва), 08.06.2021Хочу поблагодарить Нечкину Татьяну Николаевну за профессионализм и индивидуальный подход к пациенту. Случай привёл меня к ней на приём, но я не могла остаться равнодушной после этого приёма. Татьяна Николаевна подошла к осмотру очень профессионально, доступно изложила мне всю необходимую информацию и ответила на мои вопросы. Хотелось бы оценить не только её профессионализм, но и человеческие качества. Позднее она же провела мне 2 операции: лазерную коагуляцию и лазерную коррекцию зрения. Прошло уже больше полугода после операций, а я до сих пор не могу перестать радоваться тому, что благодаря ей вижу мир во всех красках и мельчайших подробностях невооружённым глазом! Татьяна Николаевна — профессионал своего дела!
Страница врача: Нечкина Татьяна Николаевна
Галкин Евгений (Республика Башкортостан), 30.05.2021Выражаю сердечную благодарность за профессионализм и внимательное отношение заведующему Отделением офтальмологии Файзрахманову Ринату Рустамовичу. Огромное спасибо! Здоровья Вам и Вашим близким! А также хочу поблагодарить всех сотрудников отделения за понимание и доброту! Всех вам благ!
С уважением, Галкин Евгений
Страницы врачей: Файзрахманов Ринат Рустамович, Нечкина Татьяна Николаевна, Ларина Евгения Артемовна
Маркина В.С. (г. Балашиха), 28.05.2021Павловский Олег Александрович — доктор от Бога, с золотыми и профессиональными руками, с хорошим чувством юмора :) В мае 2021 года сделал мне операцию по замене хрусталика правового глаза. Операция прошла быстро и успешно. Я очень довольна результатом. Теперь буду готовиться к операции на второй глаз, делать буду только у Олега Александровича. Спасибо всему медперсоналу, кто ассистировал!
Страница врача: Павловский Олег Александрович
Маркина В.С. (г. Балашиха), 28.05.2021Очень долго выбирала врача, в том числе по отзывам, но их, к сожалению, не так много про Татьяну Николаевну, но я очень благодарна судьбе, что попала именно к ней! Нечкина Татьяна Николаевна замечательный доктор, высокопрофессиональный специалист, внимательная, с индивидуальным подходом к своим пациентам, очень все доступно объясняет, обладает превосходными человеческими качествами. Мне заменили хрусталик на правом глазу (диагноз — катаракта). Я очень довольна результатом. Все прошло быстро, качественно и без осложнений! Выражаю огромную благодарность Татьяне Николаевне, здоровья Вам и Вашим близким!
Страница врача: Нечкина Татьяна Николаевна
Фокина Л.А. (г. Москва), 02.05.2021В марте этого года хирург Павловский Олег Александрович сделал мне операцию по замене хрусталиков обоих глаз в связи с катарактой.
Олег Александрович, спасибо Вам большое! Вы подарили мне новую жизнь — без очков. Спасибо за Ваш профессионализм, за Ваши руки, за Ваше человеческое отношение. Счастье попасть к Вам на операцию, счастье видеть мир! Здоровья Вам и Вашим близким.
Направила меня на операцию врач-офтальмолог Нечкина Татьяна Николаевна. Татьяна Николаевна, спасибо большое за Ваш индивидуальный подход к пациенту, за Ваше беззаветное служение профессии!
Спасибо всем, кто был во время операции! Здоровья вам и всем вашим близким!
Страницы врачей: Павловский Олег Александрович, Нечкина Татьяна Николаевна
Виктория (г. Москва), 03.04.2021Гиля Андрей Петрович — прекрасный врач. Он всегда внимательно выслушает пациента и найдет самое эффективное лечение (обращалась с жалобой на сухость в глазах до и после лазерной коррекции). Благодарю его за труд, отзывчивость и высокую квалификацию!
Страница врача: Гиля Андрей Петрович
Амосова Оксана (г. Владимир), 29.03.2021Хочется выразить слова огромной благодарности двум замечательным врачам Центра офтальмологии Пироговского Центра: Шишкину Михаилу Михайловичу и Карпову Вадиму Евгеньевичу. В Центр попала с огромной проблемой глаз — с очень большой близорукостью и всеми сопутствующими осложнениями. Михаил Михайлович очень внимательно отнесся к моей проблеме, провел обследование глаз на высочайшем уровне, после чего за мое лечение взялся Вадим Евгеньевич, который 23.03.2021 блестяще провел все необходимые операции. Ни о чем не жалею, кроме одного — не надо было так долго собираться сделать коррекцию зрения. Все стало просто замечательно, мир заиграл другими красками. Уверена, с такими врачами можно ничего не бояться. Спасибо огромное этим двум замечательным врачам, профессионалам своего дела и просто красивым, добрым и обаятельным мужчинам с золотыми руками!
Страницы врачей: Карпов Вадим Евгеньевич, Шишкин Михаил Михайлович
Юлия (г. Москва), 27.03.2021Хочу выразить благодарность прекрасному доктору и профессионалу своего дела — Карпову Вадиму Евгеньевичу. Мне была проведена лазерная коррекция зрения на аппарате LASIK, после которой, уже через 30 минут, я смогла без очков и линз видеть мир на все 100 %! Это просто счастье, что после 13 лет использования линз теперь не нужно их носить и испытывать множество связанных с этим неудобств (сухость глаза, аллергия на средство для промывки и т.д.). Всем, кто ещё задумывается о коррекции зрения, смело могу рекомендовать доверить свои глаза в волшебные руки Карпова Вадима Евгеньевича! Сам процесс операции занимает примерно 30 минут, проходит без каких-либо неприятных ощущений, а в конце Вы получаете WOW-эффект :) А ещё уверяю Вас, что доктор поднимет настроение на весь день, т.к. обладает отличным чувством юмора!
Страница врача: Карпов Вадим Евгеньевич
Панов С.В. (Владимирская область, г. Кольчугино), 20.03.2021Хочу поблагодарить и сказать самые теплые, что есть на Земле, слова Карине Игоревне Коноваловой за профессионализм и прекрасно проведенные операции на глазах, а также всему коллективу Клиники офтальмологии Пироговского Центра за высококвалифицированную помощь, чуткое отношение и заботу. Спасибо вам!
Страница врача: Коновалова Карина Игоревна
Пономарь А.П. (г. Москва), 18.03.2021Пациент: пол муж.
Миопия: лев. глаз — 4.5 дптр, пр. гл. — 5 дптр
Возраст: 38 лет
Операция: февраль 2021 г.Более 10 лет собирался сделать лазерную коррекцию зрения. Долго выбирал клинику, читал отзывы, смотрел видео операций. По совету близкого друга решил сходить на консультацию именно к Карпову В.Е., т.к. именно у него несколько лет назад он делал коррекцию. И по сей день у него прекрасное зрение и только приятные воспоминания об этом человеке.
Я связался с Вадимом Евгеньевичем, договорились о дате и времени визита.
Первое, на что я обратил внимание, находясь в его отделении — это доброжелательный коллектив и приятная атмосфера. Все опасения и сомнения исчезли с первых минут консультации.
Вадим Евгеньевич, помимо его деловых качеств, приятный и интересный собеседник. Подробно рассказал об операции, провел осмотр и диагностику.
Я обратил особое внимание на его руки — это прецизионные манипуляторы, которые работают как автомат, в тоже время крайне осторожно.
Была проведена операция.
Результат: оба глаза единица!
Выражаю большую благодарность Вадиму Евгеньевичу за его профессионализм, внимательность и успешно проведенную операцию.
Буду Вас рекомендовать своему окружению.
Успехов, здоровья и долгих лет жизни!
С уважением, Пономарь А.П.
Страница врача: Карпов Вадим Евгеньевич
Закиров М.А. (г. Москва), 27.02.2021Хотелось бы поблагодарить Карпова Вадима Евгеньевича за проведённую лазерную коррекцию зрения. Операция была проведена профессионально и без осложнений. На следующий день после операции увидел мир по-новому. Спасибо Вам огромное за проделанную работу и прекрасное отношение во время всего наблюдения!
Страница врача: Карпов Вадим Евгеньевич
Кондракова А.А. (г. Москва), 26.02.2021Моя бесконечная благодарность Карпову Вадиму Евгеньевичу и всему персоналу Отделения офтальмологии! Спасибо вам за высочайшее качество лечения и неравнодушное отношение к пациентам!
Вот уже 4 месяца я смотрю на мир по-новому. Это давно забытое ощущение уверенности, что номер автобуса тот!
Всем, кто боится делать операцию, примите мой совет: нужно настроиться и сделать! Это изменит качество вашей жизни. В буквальном смысле откроет глаза, позволит взглянуть на мир по-новому.
Очень советую обратиться к Вадиму Евгеньевичу.
Страница врача: Карпов Вадим Евгеньевич
Короткова И.А. (г. Москва), 17.02.2021Хочу поблагодарить замечательного врача-офтальмолога Карпова Вадима Евгеньевича. Благодаря ему мне больше не нужно носить очки. Операцию по восстановлению зрения я сделала 2 недели назад, теперь у меня стопроцентное зрение. Операция Lasik прошла абсолютно безболезненно и быстро. Зрение было −4.75, а спустя 5 часов я уже все четко видела. В течении двух недель был небольшой дискомфорт в виде сухости глаз, но это не сравнится с тем, что теперь я смотрю на мир по-новому, в прямом смысле этого слова! Я советую не бояться, технология разработана два десятка лет назад. Всем, кто сомневается, делать или нет, я говорю «однозначно делать»! Спасибо Вадиму Евгеньевичу за прекрасную возможность видеть!
Страница врача: Карпов Вадим Евгеньевич
Андреева Екатерина (г. Москва), 09.02.2021Делала операцию 10.12.2020 у Карпова Вадима Евгеньевича. Решила сделать себе Новогодний подарок :)
Близорукость была с детства, с возрастом зрение стало падать (институт, работа). Не решалась на операцию, т.к. думала, что нельзя до рождения детей... Время шло... Очки, линзы... Зрение было −5 и −5,5. Когда села за руль, поняла, что не хватает остроты даже в очках, особенно в тёмное время суток! И тут моя замечательная знакомая делает операцию у Вадима Евгеньевича. Её радости не было предела! И я тут же решилась!
Операция прошла быстро. Я даже не боялась! До операции надо было ходить в очках, что я просто ненавижу (всегда ходила в линзах). В день операции ехала и психовала, что в очках. Под маской в метро они потеют! Выходишь на улицу потеют! Я ехала и думала, что это мой последний день в этих, простите, «долбанных» очках!
После операции уже вечером видела лучше, чем в линзах. На следующий день не отходила от окна! Я видела! Мир стал яркий и сочный, даже зимой! Уже предвкушаю, как будет круто летом! Прошло 1,5 месяца и на осмотре доктор сказал, что зрение 150% :)
Вадим Евгеньевич — профессионал своего дела! Для меня он просто волшебник! А ещё он добрый и весёлый :)
Не бойтесь, идите делать операцию у Карпова Вадима Евгеньевича! Я вижу лица людей, номера автомобилей, читаю вывески и т.д. Мир стал реально объёмный! Как жаль, что я не сделала этого раньше.
Страница врача: Карпов Вадим Евгеньевич
Екатерина, 43 г. (Московская область), 03.02.2021Хочу выразить огромную благодарность Карпову Видимую Евгеньевичу и всей его команде! Спасибо Вам огромное за мой новый взгляд на мир!
С 17 лет страдала миопией, постоянно пользовалась очками и контактными линзами, все это доставляло массу неудобств, но очень долго не могла решиться на коррекцию зрения. Как я рада, что попала на приём к такому замечательному доктору, профессионалу с «большой букв» и просто великолепному человеку. Вадим Евгеньевич все очень грамотно и доходчиво разъяснил, страх перед операцией сразу пропал. В день операции все подробно рассказывает о ней, вопросов не остаётся.
Ура, теперь я вижу, я просто счастлива! Спасибо Вам, Вадим Евгеньевич, Вы просто волшебник!
Страница врача: Карпов Вадим Евгеньевич
Попова М.С. (г. Москва), 28.01.2021Хочу выразить огромную благодарность и глубочайшее уважение врачу-офтальмологу Карпову Вадиму Евгеньевичу и его команде!
С детского возраста мое зрение стало ухудшаться. Долгие годы я мечтала о коррекции зрения, избавлении от очков и контактных линз, но было много опасений и страхов на счёт операции по восстановлению зрения.
На первом же приеме у доктора все мои опасения были развеяны, я сразу поняла, что попала к профессионалу своего дела. 24.12.2020 моя мечта осуществилась, я увидела мир своими глазами, без сторонних корректирующих аксессуаров.
Вадим Евгеньевич, я Вам премного благодарна за Ваш труд! Операция прошла легко и без волнений. Я очень рада, что попала к такому профессионалу и хорошему врачу! Еще раз — спасибо Вам от всего сердца за возможность смотреть на этот мир без ограничений!
Страница врача: Карпов Вадим Евгеньевич
Сергеева В.Е. (п. Содышка, Суздальский район, Владимирская область), 22.01.2021Хочу сказать огромное спасибо хирургу-офтальмологу Карпову Вадиму Евгеньевичу. Мне 44 года. С детства не имела возможности видеть полноценно. Левый глаз практически не видел. Двадцать второго сентября 2020 года врач успешно провёл мне сложную операцию на оба глаза одновременно. Результаты превзошли ожидания: теперь вижу мир в объёме и ярких красках!
Доверие к врачу появилось сразу, с первого обследования. Я не раздумывая согласилась на операцию. Чувствовались грамотность и профессионализм врача. Не сомневайтесь, доверяйте свои глаза в золотые руки Карпова Вадима Евгеньевича!
Страница врача: Карпов Вадим Евгеньевич
Тульский Д.С. (г. Москва), 11.01.2021Делал коррекцию зрения по методике Ласик. Изначально был страх перед операцией, но надо отдать должное профессионализму Карпова В.Е., все прошло безболезненно и быстро. Наконец-то избавился от очков и контактных линз. Спасибо!
Страница врача: Карпов Вадим Евгеньевич
Тарасенкова Т.И. (г. Москва), 26.12.2020Я очень благодарна и признательна за чуткое и внимательное отношение ко мне всех медицинских работников отделения, которые с большой ответственностью и профессионализмом спасают наши жизни в это нелегкое время, иногда рискуя собственными жизнями.
В период госпитализации, учитывая возрастные изменения, у меня произошел вывих плечевого сустава, и мне тут же была оказана экстренная помощь врачом-травматологом.
Хочется выразить огромную благодарность докторам Крупиной Евгении Александровне, Файзрахманову Ринату Рустамовичу, медсестрам, принимавшим непосредственное участие в моем лечении.
С наступающим вас Новым годом! Да хранит вас господь!
Тарасенкова Т.И. и её члены семьи
Страница врача: Файзрахманов Ринат Рустамович
Турков Андрей Александрович (г. Дедовск), 05.12.2020Здравствуйте.
Обратился в Пироговский Центр с диагнозом «Отслоение сетчатки». Волею судьбы попал в руки врача-офтальмолога Лариной Евгении Артемовны и заведующего Клиникой офтальмологии, врача-офтальмолога высшей категории, профессора кафедры, доктора медицинских наук Файзрахманова Рината Рустамовича.
Спасибо вам за все, что вы делаете. Спасая людям зрение, вы дарите нам жизнь. Я очень рад, что лечился именно у вас. Желаю вам от всей души крепкого здоровья. Спасибо за все!
С уважением, Турков Андрей
Страницы врачей: Ларина Евгения Артемовна, Файзрахманов Ринат Рустамович
Веселова Т.А. (г. Химки), 30.11.202012.11.2020 мне была проведена лазерная коррекция зрения методом LASIK. Ура, я вижу мир чётко! И всё благодаря прекрасной и слаженной работе Карпова Вадима Евгеньевича и его команды!
Вадим Евгеньевич — профессионал своего дела, чуткий и внимательный к пациентам.
Спасибо огромное за ваш труд (я бы даже сказала, дар), вы делаете людей счастливыми и видящими этот мир во всех его красках!
P.S. Теперь моё зрение все 150%!
Страница врача: Карпов Вадим Евгеньевич
Лукин М.В. (Московская область, дп. Удельная, г. Жуковский), 21.11.2020Обращался в КДЦ «Измайловский», чтобы сделать коррекцию зрения, так как была сильная близорукость. Провели отличное обследование и консультацию. Затем сделали операцию на высшем уровне, безболезненно и совершенно не страшно. Теперь у меня нет проблем с глазами, вижу всё отлично. На ресепшене работают приятные на общение сотрудники. Всё прошло отлично, огромное спасибо вам, мне всё понравилось!
Также хочу уделить особое внимание Карпову Вадиму Евгеньевичу. Отличный доктор, объясняет всё понятно. Очень приятный на общение человек, лучший специалист в своей сфере. Огромное ему спасибо!
Страница врача: Карпов Вадим Евгеньевич
Лаптев С.И. (Московская область), 20.11.2020Моя глубочайшая благодарность Шишкину Михаилу Михайловичу и сотрудникам Клиники за виртуозно проведенную операцию на глазах. Сделано все было быстро, профессионально и комфортно. Послеоперационная реабилитация прошла без осложнений и за короткий период. Желаю Михаилу Михайловичу и его сотрудникам успехов в их очень непростой работе, требующей поистине ювелирного искусства!
Страница врача: Шишкин Михаил Михайлович
Багмет К.А. (г. Москва), 11.11.2020Уважаемый Карпов Вадим Евгеньевич!
Примите искреннюю благодарность Вам, а также всему персоналу Отделения офтальмологии за высокое мастерство, компетентность и врачебное искусство.
Попадая в Ваше отделение чувствуешь себя комфортно с первой минуты пребывания и до окончания лечения. Это огромное счастье, что такие компетентные, умелые, талантливые и неравнодушные люди работают именно там, где они больше всего нужны.
Спасибо за высокое качество лечения, отличную организацию работы. Спасибо всем за заботу обо мне и всех ваших пациентах.
Желаю дальнейшего процветания и благополучия всем специалистам, а также удовольствия от работы и исполнения всех ваших замыслов.
P.S. Всем, кто еще сомневается: приходите лечить свои глазки, Вы увидите многогранный новый мир!
Страница врача: Карпов Вадим Евгеньевич
Мария Р. (г. Королёв), 10.11.2020Очень ценю всех врачей-офтальмологов за их постоянный труд. Именно тут (в КДЦ «Измайловский») работают настоящие профессионалы!
Огромное спасибо офтальмохирургу Голякову Алексею Александровичу за мои глазки, теперь я вижу эту жизнь гораздо ярче! Алексей Александрович, Вы мой герой! Быстро, легко и понятно, без последствий, хотя страхов было ооочень много! Всем рекомендую!
Страница врача: Голяков Алексей Александрович
Пятунина О.В. (Владимирская область, г. Кольчугино), 07.11.2020В октябре-ноябре 2020 г. я проходила лечение в Центре офтальмологии НМХЦ им. Н.И. Пирогова. Хочу сказать огромное спасибо хирургу-офтальмологу Тутаеву Дмитрию Борисовичу, который провёл мне две операции. Дмитрий Борисович настоящий профессионал своего дела, чуткий и внимательный врач. Ни одна моя жалоба не осталось без его внимания, были проведены все необходимые обследования и процедуры. Благодаря золотым рукам Тутаева Дмитрия Борисовича я стала хорошо видеть и радоваться красоте мира вокруг. Также благодарю весь коллектив Центра офтальмологии за лечение, заботу и внимание к пациентам. Желаю всем вам крепкого здоровья и благополучия.
С уважением, Пятунина О.В.
Страница врача: Тутаев Дмитрий Борисович
Свирина М.А. (г. Москва), 07.11.2020После лазерной коагуляции у доктора Карпова Вадима Евгеньевича у меня перестали болеть глаза. Головная боль (больше 2 лет мучила меня), которую я лечила у других специалистов, ушла. Теперь я снова весь день за компьютером без напряжения работаю. Это удивительно и непривычно, но так здорово! Если Вы боитесь и сомневаетесь доверить свои глаза кому-то, то обращайтесь именно к Вадиму Евгеньевичу. И не сомневайтесь. С огромной благодарностью и радостью Вы тоже вскоре оставите здесь свой отзыв. Спасибо, доктор!
Страница врача: Карпов Вадим Евгеньевич
Мария (г. Москва), 23.10.2020Я в восторге, теперь мое зрение 150%! В конце сентября сделала лазерную коррекцию зрения у Карпова Вадима Евгеньевича, сейчас конец октября и глаза полностью восстановились. До операции зрение было −4.75, носила очки и линзы в течении десяти лет. В первые дни после операции самым приятным и необычным ощущением для меня было то, что утром, просыпаясь, не нужно было лихорадочно нащупывать очки. Операция была быстрая и безболезненная, большое спасибо доктору!
Страница врача: Карпов Вадим Евгеньевич
Белякова А.А. (г. Москва), 16.10.2020Хочу поблагодарить Карпова Вадима Евгеньевича! Настоящий профессионал своего дела и замечательный врач. Наблюдаюсь у него уже давно, а в сентябре 2020 года была проведена лазерная коррекция зрения. Все прошло отлично. Спасибо Вам за Ваш профессионализм и психологическую поддержку! Всем советую обращаться к таким специалистам, которые любят свою работу и ценят каждого пациента.
Страница врача: Карпов Вадим Евгеньевич
Жарова О.Н. (г. Москва), 13.10.2020Месяц назад в Центре офтальмологии мне восстановили зрение по технологии «Фемтоласик». Благодаря супер профессиональному доктору Карпову Вадиму Евгеньевичу всего 15 минут — и жизнь заиграла новыми красками. Единственное, о чем я жалею — это то, что не сделала этого раньше! «Я больше не очкарик!» — воскликнул мой внутренний голос, когда я вышла из Центра. Очкарики, не бойтесь!
Огромное спасибо Карпову Вадиму Евгеньевичу за его высокий профессионализм, чуткое отношение и доброту. Одновременно благодарю весь персонал КДЦ «Измайловский» за терпимость, отзывчивость и внимание к пациентам. Желаю здоровья, счастья и успехов в трудной и благородной работе.
Страница врача: Карпов Вадим Евгеньевич
Долгополова Н.А. (г. Москва), 09.10.2020От всего сердца благодарю Ларину Евгению Артемовну, Файзрахманова Рината Рустамовича и весь дружный коллектив офтальмологического отделения за их профессионализм, внимание, заботу и чуткое отношение, которым они окружают своих пациентов. Спасибо, что вы возвращаете здоровье!
Страницы врачей: Ларина Евгения Артемовна, Файзрахманов Ринат Рустамович
Лебедева Е.Н. (г. Балашиха), 08.10.2020От всего сердца я благодарю врачей и медицинский персонал офтальмологии за высокую квалификацию и образцовое исполнение своей работы. У меня нет таких слов, чтобы высказать свою благодарность и восхищение профессору Шишкину Михаилу Михайловичу. Именно он спасает мое зрение с 2015 года. Именно он находит минусы моего зрения, которые не находят офтальмологи по месту жительства. Добрый и простой в общении, он отвечает не все вопросы, дает добрые советы. Секретарь офтальмологии Логинова Марина Николаевна выполняет профессионально нелегкую и ответственную работу. Все лучшие качества характера принадлежат ей. Добрая, отзывчивая и всегда готова помочь. 2 октября 2020 года я сделала успешно операцию лично у Шишкина М.М. Благодарю молодую аспирантку Кочеву Елену Александровну. Благодарю Лизунову Галину Алексеевну, которая лично, по своей доброте, помогла мне после выписки: одела, собрала вещи и проводила меня. Большой души человек. Я всем желаю крепкого здоровья и отличной работы в институте великого ученого Н.И. Пирогова.
Страница врача: Шишкин Михаил Михайлович
Семин С.А. (г. Москва), 03.10.2020Выражаю огромную благодарность доктору Карпову Вадиму Евгеньевичу за возвращение остроты зрения в ходе проведенной им лазерной коррекции по технологии LASIK (FEMTO-LASIK)!
Много лет очки были моим надежным помощником и верным спутником, но теперь моя жизнь идет без них, ее качество для меня повысилось, а количество ограничений сократилось.
Желаю Вадиму Евгеньевичу крепкого здоровья, проведения многих новых операций и счастливых пациентов с возвращенной остротой зрения!
Страница врача: Карпов Вадим Евгеньевич
Степанов Ю.В. (г. Рязань), 14.09.2020Хочу от души поблагодарить врачей Центра офтальмологии, врача-анестезиолога, врачей ординаторов, сотрудников Центра за профессионализм, чуткость и внимательное отношение к пациентам. Дважды оперировался в клинике, впечатления самые лучшие.
Долгих вам лет и здоровья, профессиональных успехов!
Козодаева О.В. (г. Москва), 09.09.2020Выражаю огромную благодарность заведующему отделением лазерной глазной хирургии, доценту кафедры глазных болезней Карпову Вадиму Евгеньевичу за успешно проделанную операцию на глаза.
Страница врача: Карпов Вадим Евгеньевич
Зобкова Г.Г. (г. Видное), 04.09.2020Власенко Анна Владимировна и Гиля Андрей Петрович, низкий вам поклон за высокий профессионализм! Здоровья вам, спасибо!
Страница врача: Гиля Андрей Петрович
Деулина Л.В. (г. Москва), 29.04.2020Сердечно благодарю за то, что вы не только спасаете зрение, но и являетесь отзывчивыми и милосердными людьми, особенно сейчас. Огромное спасибо Файзрахманову Ринату Рустамовичу за его руки, он буквально спас мне сетчатку левого глаза, ведь на момент операции прошло три недели, как она отслоилась. Мне 67, ещё много надо успеть, и жить без глаза совсем невозможно. Спасибо и низкий поклон!
Страница врача: Файзрахманов Ринат Рустамович
Антонов В.Т. (г. Химки), 27.04.2020Находился в стационаре Центра офтальмологии, временно расположенном в Отделении гематологии и химиотерапии, где мне 21.04.2020 провели первый этап операции в связи с отслойкой сетчатки. Хочу поблагодарить всех сотрудников Центра офтальмологии, особенно: заведующего — Файзрахманова Рината Рустамовича, лечащего врача — Коновалову Карину Игоревну и врача-анестезиолога — Аронскую Валентину Наильевну, переживавшую за моё самочувствие в связи с перенесенной мной до этого операцией по причине разрыва грудной аорты.
Весь коллектив Пироговского Центра сейчас работает в очень напряженной обстановке из-за коронавирусной эпидемии COVID-19, и я желаю им всем крепкого здоровья, терпения и благополучия! Это героические и трудолюбивые люди, работающие на переднем крае обороны в борьбе с невидимым врагом — коронавирусом. Мы их видим только по глазам, но все чувства и выражения мы ощущаем на расстоянии.
Спасибо вам, дорогие наши врачи! Вы — бойцы сегодняшнего времени!
Пироговским Центром восхищён и не упущу возможность отблагодарить сотрудников пищеблока за их старания и великолепно приготовленную еду! Молодцы!
Страницы врачей: Файзрахманов Ринат Рустамович, Коновалова Карина Игоревна, Аронская Валентина Наильевна
Воронов В.В. (г. Москва), 11.04.2020Дарящие Мир!
Действительно, только при ухудшении зрения или на грани его утраты осознаёшь Величайшую Ценность Зрения, да и самой подаренной тебе Жизни!
... И я рад поблагодарить за подготовку и проведение мне в конце января 2020 г. операции (осложнённая катаракта), успешным результатом которой стало значительное улучшение моего зрения и видения окружающего Мира, следующих уважаемых товарищей: Михаила Михайловича Шишкина, Рината Рустамовича Файзрахманова, Дмитрия Борисовича Тугаева, Елену Александровну Кочеву, анестезиолога Валентину Наидовну, Марину Николаевну Логинову и других их замечательных коллег по Центру офтальмологии, а также Ирину Евгеньевну Притулу и ещё многих внимательных и заботливых работников Пироговского Центра.
Спасибо за Внимание, Заботу и Участие!
... Вспоминаю, что ещё в теперь таком уже далёком 1990 году, в только что открывшемся в Иркутске филиале МНТК «Микрохирургия глаза» аналогичную операцию успешно провели моему отцу — фронтовику Воронову Василию Георгиевичу, а в 2007 году (там же) моей маме — труженику тыла Швецовой Евдокие Ефимовне.
... И всем- всем — Дарящим людям вновь не только Зрение, а целый Мир, его Красоту и Ценность — Огромная Благодарность и Низкий Поклон!
Желаю всем Добра и Здоровья, а также успешного совместного преодоления Сегодняшней сложной Коронавирусной Ситуации!
Воронов В.В., профессор, заслуженный экономист РФ, член Союза писателей России
Страницы врачей: Тутаев Дмитрий Борисович, Файзрахманов Ринат Рустамович, Шишкин Михаил Михайлович
Лец Н.И. (Томская область), 11.03.2020Здравствуйте! От всей своей семьи и от себя лично выражаю благодарность Карпову Вадиму Евгеньевичу! 10 лет назад обратилась к нему со зрением −9,5. Вадим Евгеньевич провел лазерную коррекцию, после которой зрение вернулось более чем на 100%. Видела как орлица! Такое зрение сохранилось до сих пор! В этом году уже моему взрослому орлёнку-ребёнку понадобилась коррекция. И мы уже заранее точно знали к кому надо обращаться с данной проблемой. Результат тот же! Вадим Евгеньевич настоящий Профессионал, замечательный Человек с огромным чувством юмора, дающий пациенту уверенность в свои собственные силы и веру в самое лучшее! Вадим Евгеньевич очень удобно для пациента адаптирует свой плотный график. Учитывая то, что мы живем далеко от столицы, спланировать время приезда для осмотра, лазерной коррекции зрения и консультаций было очень легко! Спасибо огромное Вадиму Евгеньевичу и всему персоналу Пироговского Центра! Процветания, благополучия, здоровья!
Страница врача: Карпов Вадим Евгеньевич
Агафонова Л.С. (г. Москва), 27.02.2020Огромная благодарность Карпову Вадиму Евгеньевичу, который успешно провёл лазерную коагуляцию отслоения стекловидного тела. Спасибо за профессионализм, внимание к пациенту и грамотный подход к делу!
Страница врача: Карпов Вадим Евгеньевич
Большакова Н.К. (г. Москва), 08.02.2020Большая благодарность Павловскому Олегу Александровичу за операцию по катаракте в январе 2020 года. Быстро, качественно, профессионально! Хотя у меня сопровождающее заболевание: диабет второго типа и больное сердце (73 года), поэтому очень волновалась за операцию. Чувствую себя прекрасно и, главное, отлично вижу! Ещё раз спасибо!
Страница врача: Павловский Олег Александрович
Козлов Ю.П. (г. Москва), 31.01.2020Голяков Алексей Александрович — отличный врач! Профессионал, быстро диагностировал, подробно и доступно объяснил, старался помочь, чуткий. Обращались с проблемой папы. Диагноз был тяжёлый, отслойка сетчатки, на одном глазу тотальная, но мы не опустили руки, спасибо доктору! Лечение помогает, один глаз уже пролечили.
Контактный, легко общаться, рекомендую.
Доктору здоровья, премию и профессиональных успехов!
Страница врача: Голяков Алексей Александрович
Козлов Ю.П. (г. Москва), 31.01.2020Файзрахманов Ринат Рустамович — профессионал и супермен, спас зрение моего папы. Очень ему благодарна. Лечили тотальную отслойку сетчатки. Операция сложная, сетчатка с первого раза полностью не прилегла, не смотря на необходимость повторной операции, только положительные впечатления. Приятный, внимательный, старается помочь, как врач, так и остальной персонал. Рекомендую.
Огромное спасибо! :)
Отдельное спасибо Голякову Алексею Александровичу, быстро поставил диагноз, доходчиво всё объяснил, чутко отнёсся к нашей проблеме, поддержал.
Марина Николаевна, всегда готова помочь, благодарю.
Антонова А.В. (г. Москва), 18.01.2020Добрый день!
Видеть мир своими глазами — мечта! И в ее реализации мне помогли именно здесь, за что я безмерно благодарна Пироговскому Центру в лице Карпова Вадима Евгеньевича.
После операции прошел почти месяц, зрение такое же отличное, как на следующий день после операции. Было у меня −5 на оба глаза, зрение начало падать еще в школьные годы. Большая часть жизни прошла в контактных линзах и очках. Теперь привыкаю жить с широко открытыми глазами. Потрясающие эмоции и впечатления!
Перед операцией безумно переживала и боялась, оказалось зря. Абсолютно не больно и на следующий день уже все видишь без помощи дополнительных атрибутов.
Очень рада, что все-таки решилась, сожалею только о том, что не решилась раньше.
Если говорить о докторе Карпове Вадиме Евгеньевиче — лучшего профессионала найти, думаю, сложно. Предварительное обследование, подготовка к операции, сама операция — быстро, четко, профессионально, информация доводится доступно.
В общем, если вы еще думаете, то надеюсь, мой опыт будет вам полезен. Уверена, по результату будете сожалеть лишь о том, что не решились раньше.
Страница врача: Карпов Вадим Евгеньевич
Мухин К.А. (г. Скопин, Рязанская область), 03.01.2020Большое спасибо врачам за помощь! Благодаря вам я снова обрел радость бытия. Своевременно обследовала меня Глухарева Мария Вадимовна, первую операцию выполняла Евгения Александровна, вторую Тутаев Дмитрий Борисович, лазерную терапию Нежувака Ирина Александровна и Глухарева Анна Николаевна, заключительную операцию выполняла Касатикова Евгения Валерьевна. Благодарен всем, более благожелательного отношения я не видел. Все профессионалы, знают свое дело и очень внимательны к пациентам. Первый мой бокал в Новом году за вас, дорогие, дай вам Бог сил и здоровья и дальше приносить людям счастье.
Осипова Екатерина (г. Москва), 11.12.2019Огромное спасибо Карпову Вадиму Евгеньевичу за его внимательность и трепетность по отношению к пациентам! Он сочетает в своей работе высокий профессионализм, серьезность и ответственность наравне с веселой ноткой юмора. Вадим Евгеньевич — человек, который внушает доверие и на которого можно положиться. Именно к нему я пошла на операцию по лазерной коррекции зрения «Ласик». Все прошло быстро и совершенно безболезненно! При осмотре на следующий день после операции зрение было аж 150 %!!!
Ни в коем случае не надо бояться делать операцию! Вы себе даже представить не можете: какое это счастье — смотреть на следующее утро после операции в окно и видеть все до мельчайших подробностей!
Страница врача: Карпов Вадим Евгеньевич
Ольга Пузина (г. Москва), 21.11.2019Делала коррекцию зрения в августе 2011 года (было −8 на оба глаза). Оставляла благодарственный отзыв про замечательного доктора Карпова В.Е. сразу после процедуры.
И вот на протяжении долгих лет мое зрение остается в отличном состоянии. При этом, вся моя работа связана с компьютерами. Вчера была на осмотре у окулиста — все та же «единица» по зрению. А прошло уже 9 лет!
ДОКТОР, я не устаю Вас благодарить за то, что могу видеть все и даже больше! Ах, а как Вы относитесь к своей работе и пациентам! Какой замечательный коллектив Вас окружает и дополняет! СПАСИБО!!!
Страница врача: Карпов Вадим Евгеньевич
Смирнова Анна (Московская область, г. Шатура), 02.11.2019Хочу сказать огромнейшее СПАСИБО удивительно доброму, отзывчивому, деликатному и СУПЕР профессиональному доктору Карпову Вадиму Евгеньевичу! Большое спасибо за то чудо, которое он совершил для меня, за возможность видеть мир новым взглядом! Придя на первую консультацию со своей огромной близорукостью в −9 и −9.5, получила высококвалифицированную помощь и диагностику, а также положительный ответ на желание провести лазерную коррекцию зрения. Операция прошла, на мое удивление, быстро и абсолютно безболезненно! Никаких отрицательных моментов для себя не отметила! На следующий день по ощущениям уже практически забыла о проведённой операции и, придя на приём к доктору, мое зрение было 120%. Это удивительно! И до сих пор невозможно поверить в то, что человек, проносивший очки почти 25 лет, может на следующий день после операции увидеть мир другими глазами! Спасибо Вам, дорогой доктор!Спасибо за то, что в нашем мире есть человек с большой буквы, доктор, который может творить такие чудеса! Здоровья Вам и вашим близким!
Страница врача: Карпов Вадим Евгеньевич
Шапкин Максим (г. Москва), 15.10.2019Мой глаз попал в руки волшебника своего дела!
Началась катаракта, глаз видел все хуже и хуже.
Огромное спасибо Шишкину Михаил Михаловичу.
Этот волшебник за 20 минут операции совершил чудо, на следующий день вернулось 100% зрение.
Страница врача: Шишкин Михаил Михайлович
Гуров В. А. (г. Москва), 09.10.2019Хотелось бы выразить благодарность Карпову Вадиму Евгеньевичу за отзывчивость, профессиональность, вежливость, коммуникабельность, успешную проведенную операцию по коррекции зрения. Хотелось бы отдельно отметить Вашу внимательность к пациенту, которая в конечном счёте даёт чувство доверия и уверенности. Спасибо Вам! Мир стал красивее, четче и краше. Здоровья Вам и Вашим близким!Страница врача: Карпов Вадим Евгеньевич
Ирина Г. (г. Москва), 03.10.2019Хочу выразить благодарность Карпову Вадиму Евгеньевичу за предоставленную возможность видеть окружающий мир своими глазами без посторонней помощи.
Вадим Евгеньевич сделал мне коррекцию зрения. Операция прошла быстро (по моим ощущениям минут 40) и безболезненно. Были некоторые неприятные ощущения, но они на столько незначительные, что о них даже говорить не хочется. Видеть стала хорошо в день операции, уже к вечеру. С мужем, вечером того же дня, читали вместе вывески магазинов из окна своей квартиры. На следующий день после операции Вадим Евгеньевич резюмировал: 120%, операция прошла успешно. Сейчас у меня такое ощущение, что я так хорошо видела всегда и не было 15 лет ношения очков!
Ранее к Вадиму Евгеньевичу обращался мой муж с проблемой сетчатки глаза. У него резко упало зрение. Вадим Евгеньевич провел лазерную коагуляцию сетчатки глаза и быстр восстановил глаз.
Теперь Вадим Евгеньевич наш семейный офтальмолог!
Страница врача: Карпов Вадим Евгеньевич
Зиянгирова Р.А. (г. Уфа, Башкортостан), 26.09.2019Хочу выразить огромную благодарность Файзрахманову Ринату Рустамовичу и Крупиной Евгении Александровне за их ЗОЛОТЫЕ РУКИ, профессиональное и внимательное отношение к пациентам. От оперативного лечения моего заболевания отказались: НИИ глазных заболеваний Республики Башкортостан, Медицинский исследовательский цент им. С.Н. Федорова (г. Москва). После обращения в Пироговский Центр, я оперативно прошла диагностическое обследование и была прооперирована, диагноз — эпиретинальный фиброз, кистозный макулярный отек правого глаза (отслойка сетчатки оперирована в 2017 г.).
Благодаря вашим золотым рукам и своевременно оказанной хирургической помощи у меня сохранился правый глаз, а главное — я вижу!
Хочу пожелать вам здоровья, профессионального роста, терпения. Вы — хирурги от Бога!
В целом, я очень довольна рабой всего Центра. Спасибо вам большое!
Страница врача: Файзрахманов Ринат Рустамович
Марина М (г. Москва), 14.09.2019В другой клинике мне диагностировали разрыв сетчатки, но оборудования для лечения там не оказалось. Попала к Карпову Вадиму Евгеньевичу случайно и не перестаю благодарить за это судьбу. Такого внимательного, даже досконального исследования моих глаз мне ещё нигде и никогда не проводили, даже когда делали коррекцию сильной миопии в одной очень известной клинике. Разрыв Вадим Евгеньевич «запаял» тут же, но обнаружил также и другие проблемы за которыми мне теперь нужно следить и периодически наблюдаться у офтальмолога. О проблемах рассказал очень по умному, деликатно, понимая, что значит для каждого из нас возможность видеть этот мир во всей его красоте, полноценно жить и работать. При этом ответил на все мои вопросы. Теперь постараюсь попадать только к нему! Спасибо Вам, Вадим Евгеньевич!
Страница врача: Карпов Вадим Евгеньевич
Алексей Н. (М.О., г. Шатура), 13.09.2019Не буду многословен. В Пироговском Центре коллектив приветливый, отзывчивый и особенно Карпов Вадим Евгеньевич. Это не человек, а ЧЕЛОВЕЧИЩЕ. Спасибо ему огромное за предоставленную возможность заново видеть то, что много лет было во мраке. Спасибо Вадиму Евгеньевичу, врачу от бога.
Страница врача: Карпов Вадим Евгеньевич
Касаева М.Э. (Северная Осетия – Алания), 13.09.2019Хочу сказать огромное, просто ОГРООООМНОЕ СПАСИБО Вадиму Евгеньевичу Карпову. Несмотря на то, что операция была сложная, и был небольшой риск, все прошло ИДЕАЛЬНО. Сейчас из −6 и −6.50 я вижу на 120% — это нереально КРУТО. Я чувствую себя самым СЧАСТЛИВЫМ ЧЕЛОВЕКОМ :) Вадим Евгеньевич своим профессионализмом настолько к себе располагает, что, ни до операции, ни во время операции, я не чувствовала страха вообще. СПА-СИ-БО!
Страница врача: Карпов Вадим Евгеньевич
Юлия Н. (г. Москва), 12.09.2019Хочу поблагодарить доктора Карпова Вадима Евгеньевича и его команду за свое стопроцентное зрение. Теперь я вижу абсолютно ВСЕ! Это суперсила и совершенно новое качество жизни, и ни с чем не сравнимое ощущение.
Это БЫСТРО. Операция заняла минут 15. И не больше часа на подготовку.
Это абсолютно БЕЗБОЛЕЗНЕННО. За всю операцию нет никаких мучительных или сложных моментов. Вообще.
Всё прошло совершенно СПОКОЙНО. Вадим Евгеньевич ведёт своим голосом, говорит о каждом движении, поправляет если необходимо. Это больше похоже на медитацию, чем на операцию.
Это НЕДОРОГО. Хотя нельзя оценить в денежном эквиваленте возможность видеть, но стоимость операции — это мой годовой запас линз. Надо было сделать её 10 лет назад и сэкономить целое состояние. В другой клинике, кстати, мне предлагали заплатить ровно в 2 раза дороже.
В общем, здесь мало сказать спасибо. Я посылаю Вам благодарности, Док, каждый раз, когда понимаю, что могу прочесть вооон ту надпись на удаляющемся за горизонт рекламном щите. Вы сделали из инвалида человека. Здоровья Вам, и долгих лет в мире и благости.
Страница врача: Карпов Вадим Евгеньевич
Шапкин М.В. (г. Москва), 05.08.2019Хочется выразить огромную благодарность золотым рукам врача-офтальмолога Карпова Вадима Евгеньевича!
За три посещения было произведено полное обследование обоих глаз, сделана лазерная коррекция на обоих глазах, разработан план дальнейшего лечения глаз.
Страница врача: Карпов Вадим Евгеньевич
Брик И.А. (г. Москва), 29.07.2019Хочу выразить благодарность Карпову Вадиму Евгеньевичу за то, что я сейчас вижу своими глазами! Очень долго не решалась на лазерную коррекцию зрения, порядка 20 лет ходила в очках и линзах. К данному доктору пошла по рекомендации и ни одного дня не пожалела. Все быстро, аккуратно, с подробным объяснениями и совсем не страшно. Выйдя сразу после коррекции, я уже видела (было −6)! Это невероятно, это волшебно, это сложно осознать сразу. После коррекции прошло 1,5 недели, чувствую себя прекрасно! Через 3 дня вышла на работу. Спасибо, Вадим Евгеньевич!!! Здоровья вам и вашим близким!
Страница врача: Карпов Вадим Евгеньевич
Анна Андреевна К. (г. Ульяновск), 24.07.2019Хочу выразить огромную благодарность заведующему Центром офтальмологии Файзрахманову Ринату Рустамовичу за высокий профессионализм. Вы вернули мне возможность качественно видеть окружающий мир, моих близких и родных. А также хотела бы отметить профессионализм докторов Голякова Алексея Александровича и Нежуваки Ирины Александровны, которые своевременно направили меня на оперативное лечение и продолжили дальнейшее мое лечение. Спасибо вам доктора!
Лукьянов В.Н. (М.О., г. Щелково), 24.07.2019Хочу выразить огромную благодарность за своевременно оказанную помощь заведующему отделением лазерной глазной хирургии Карпову Вадиму Евгеньевичу. Побольше бы таких специалистов!!!
Страница врача: Карпов Вадим Евгеньевич
Козлова Елена (г. Москва), 15.07.2019Хочу выразить благодарность завотделением глазных болезней, Карпову Вадиму Евгеньевичу. Пришла на консультацию с диагнозом отслоение сетчатки. Мне были произведены все обследования, и в тот же день доктор сделал лазерную коагуляцию обоих глаз. Процесс прошел совершенно безболезненно. Отношение к пациентам внимательное!
Страница врача: Карпов Вадим Евгеньевич
Сергей (г. Москва), 01.07.2019Хотел бы выразить огромную благодарность врачу Карпову Вадиму Евгеньевичу за то, что он вернул мне радость зрения. Имел миопию высокой степени более пяти лет и астигматизм. Без очков не видел ничего. Наблюдался у различных специалистов в разных клиниках и институтах. Но когда решился на операцию по коррекции зрения, стал искать хорошего врача, которому можно довериться. Прочитав множество ресурсов и отзывов в интернете, посоветовавшись со знакомыми, по счастливой случайности получил рекомендацию обратиться к Вадиму Евгеньевичу. Записался на консультацию и на ней же была проведена операция по укреплению сетчатки. А через пару недель была проведена сама коррекция зрения методом FEMTO-LASIK. Всего через какие-то сорок минут я смог самостоятельно видеть и оставил две пары своих очков в «музее очков доктора Карпова». На следующий же день после операции зрение было полторы единицы, а спустя три месяца я вижу так, как никогда прежде не видел. Большое спасибо, Владимир Евгеньевич, за индивидуальный подход к пациенту и юмор. Желаю Вам долгих лет жизни, чтобы Вы и дальше могли помогать людям увидеть мир во всех красках.
Пациент и его мать.
Страница врача: Карпов Вадим Евгеньевич
Нежельская Т.С. (ЯНАО, г. Новый Уренгой), 27.06.2019Хочу поблагодарить Файзрахманова Рината Рустамовича за успешно проведённые операции 10.04.2019 и 14.05.2019 по замене хрусталика. В 1999 г. мне удалили хрусталики и 20 лет специалисты различных клиник отказывались их имплантировать, объясняя все высоким риском потери зрения из-за глаукомы и прочих болезней глаз. По истечении множества лет я смирилась и была абсолютно уверена, что это невозможно. Ринат Рустамович — единственный доктор, который предложил мне помочь. Очень грамотный, внимательный и отзывчивый специалист, подробно рассказал об операции и о том, какие хрусталики мне подойдут. Несмотря на всю сложность, обе операции были выполнены идеально без каких-либо осложнений. До операции я носила очки +10 — +8 диоптрий, через 1.5 месяца после первой операции и 2 недели после второй зрение восстановилось на 100%. Вы даёте людям надежду и возможность прожить эту жизнь лучше, спасибо большое!
Страница врача: Файзрахманов Ринат Рустамович
Заболотняя Л.Г. (г. Москва), 12.05.2019В 2003 году я попала в ДТП. 19 лет, студентка театральной студии, вся жизнь впереди. И тут все оборвалось. Лобовое стекло посыпалось, порезало лицо и глаза. Очнулась через сутки, ничего не вижу. Мы обращались во многие клиники, и в самые известные, в одной из таких прославленных маме открытым текстом сказали «не водите ее, пусть привыкает передвигаться самостоятельно, видеть она больше не будет». Но, слава Богу, мама не остановилась и продолжала меня водить по профессорам и клиникам. И однажды «довела» до Михаила Михайловича Шишкина. Эта встреча была моим спасением. Долго не буду описывать все, что происходило дальше. Но стоит отметить две вещи:
- На операцию шла как на праздник. Было совсем не страшно. Я знала, что все будет хорошо. Михаил Михайлович — тот человек, которому не страшно доверить свою жизнь.
- Я вижу! Закончила университет культуры. Работаю режиссером на телевидении. Вышла замуж и родила прекрасного малыша.
Спасибо, Михаил Михайлович! Вы подарили мне полноценную, счастливую жизнь!
Страница врача: Шишкин Михаил Михайлович
Крумкачева Н.С. (г. Москва), 04.05.2019Хочу от всей души выразить огромную благодарность заведующему отделением лазерной глазной хирургии, доценту Карпову Вадиму Евгеньевичу. Высокий профессионал своего дела! Он быстро и высококвалифицированно провел обследование, оперативно организовал экстренное лечение. Благодаря ему, я поверила в успех лечения. Слова благодарности выражаю также врачу-офтальмохирургу Бабаевой Диларе Байрамовне за ее золотые руки и чуткое отношение к пациенту. Она вернула мне зрение и радость жизни. Также хочется поблагодарить врача-офтальмолога Глухареву Анну Николаевну за ее профессионализм и доброжелательность. Её чуткость к моим проблемам тронула меня. Еще раз спасибо Вам всем! Вы — ангелы-хранители! Желаю Вам всего самого наилучшего в жизни.
С уважением, Крумкачева Н.С.
Страницы врачей: Бабаева Дилара Байрамовна, Карпов Вадим Евгеньевич, Глухарева Анна Николаевна
Алексенко А.Н. (г. Солнечногорск, Московская область), 22.04.2019Находился на оперативном лечении в Центре офтальмологии. Поразился чистоте и порядку, а также отношению персонала к больным. Начиная от заведующего Центром Файзрахманова Рината Рустамовича и кончая санитарами все, без исключения, внимательны, предупредительны и заботливы. Самое удивительное в том, что почти все врачи молодые и в отношениях между ними не наблюдается никаких различий в должностном положении. Единственное, чем отличается заведующий Центром — это тем, что он является на работу раньше всех и без стука заходит в кабинет, а также тем, что кроме лечащего врача осматривает каждого сложного больного.
Бабаева Дилара Байрамовна — классный врач-офтальмолог. Операцию провела оперативно, безболезненно и качественно.
Единственная беда, каждый из оперирующих врачей очень загружен (в день
6-8 операций), а затем изготовление различных бумаг. Поэтому у них физически не хватает времени и сил подробно и обстоятельно обсуждать с каждым из больных ход операции и послеоперационного лечения.В любом случае я очень благодарен врачам Центра и всему персоналу. Желаю им здоровья и успехов в их тяжёлом и нужном людям труде.
С уважением, ветеран боевых действий, полковник в отставке Алексенко А.Н.
Страницы врачей: Файзрахманов Ринат Рустамович, Бабаева Дилара Байрамовна
Надежда (г. Москва), 15.04.2019Спасибо большое хирургу Вадиму Евгеньевичу Карпову! Спасибо за то, что есть такие врачи, которым можно довериться. Осталось привыкнуть к природной красоте видения мира двумя глазами :)
Страница врача: Карпов Вадим Евгеньевич
Черная О.Н. (Владимирская обл., г. Кольчугино), 10.04.2019Хочу выразить свою благодарность за успешно проведённую операцию. Отказывались многие врачи восстановить зрение, пророчили слепоту и разводили руками. Лишь Файзрахманов Ринат Рустамович взялся за столь сложное лечение. Во время операции интересовались состоянием пациента, что значительно успокаивало. Все присутствующие медики были внимательны и вежливы. Итог: мама моя снова видит. Хочется выразить благодарность врачу Клев Валерии Сергеевне, спасибо за вашу работу и пожелать удачи в вашей столь сложной и филигранной работе.
Отдельная благодарность персоналу клиники. Подсказывали, помогали, вежливо отвечали.
БЛАГОДАРЮ!
Страница врача: Файзрахманов Ринат Рустамович
Галоян М. (г. Москва), 08.04.2019Мунчаева Заира Сабировна, Андреева Елена Викторовна, спасибо большое за чуткость, внимательность, отзывчивость!
Врачи от Бога! Спасибо им и низкий поклон!
Страница врача: Мунчаева Заира Сабировна
Денисова В.С. (г. Москва), 04.04.2019Хочу выразить огромную благодарность доктору Карпову В.Е. за проведенную лазерную коррекцию зрения. Была проведена диагностика, все четко, организованно и по делу. Далее вследствие высокой степени миопии (-10) провели укрепление сетчатки. Процедура прошла практически без неприятных ощущений, в этот же день смогла даже поработать вечером пару часов (но все же не рекомендуется). Далее 28.03.2019 была проведена сама операция. Операция прошла прекрасно, не более
40-50 минут нам понадобилось на оба глаза. Сразу после операции зрение было50-60 %, в течение буквально 2 часов была сонливость и светобоязнь, пару дней ощущение «песка в глазах», но вскоре все это исчезло, и я смогла самостоятельно все видеть без очков и линз!!! На следующий день после операции зрение было 120%!!! Вижу все естественно, планирую еще посетить врача, так как предполагается несколько контрольных визитов. Буду надеяться и стараться поддерживать здоровье своих глаз на долгие годы! Спасибо, что есть профессионалы своего дела, которые берутся даже за такие сложные случаи с большой потерей зрения, как мой.Страница врача: Карпов Вадим Евгеньевич
Лейкина Светлана (г. Рязань), 27.03.2019Хочу выразить сердечную благодарность доктору высокого уровня Бабаевой Диларе Байрамовне. Она оказалась Ангелом-Хранителем моих глаз! Проведено несколько операций по поводу сложной отслойки сетчатки (острота зрения была, счёт пальцев у лица) мне было возвращено зрение левого глаза. Я бесконечно благодарна за моё выздоровление и счастлива, что Вы выбрали себе такую профессию. Побольше бы таких как Вы врачей. Дилара Байрамовна, Вы каждый день делаете столько добра людям, что я желаю, пусть оно непременно вернётся к Вам многократно приумноженным. СПАСИБО Вам, что Вы есть, и что Вы были со мной в эти трудные для меня времена. За Ваши золотые руки, профессионализм, высокое врачебное искусство... За все спасибо, доктор!
Отдельное спасибо хочется сказать врачу ординату Артёму Алексеевичу за исключительно вежливое и чуткое отношение к пациентам.
Выражаю благодарность всему медицинскому персоналу Офтальмологии стационара за заботу и Человечность! Дальнейших успехов и процветания всему персоналу.
Страница врача: Бабаева Дилара Байрамовна
Александр Анатольевич (г. Москва), 19.03.2019Огромное спасибо Карпову Вадиму Евгеньевичу за его золотые руки, за доброе и чуткое отношение, поддержку и оптимизм. У меня были очки, а теперь вместо глаз оптические прицелы марки «Люп...» ( охотники и спецы поймут). Категорически рекомендую всем нуждающимся в помощи врачей-офтальмологов обращаться в Офтальмологический центр КДЦ «Измайловский» и непосредственно к Карпову Вадиму Евгеньевичу.
Страница врача: Карпов Вадим Евгеньевич
Гордин А.В. (г. Москва), 13.03.2019Моя самая большая благодарность в очередной раз ВСЕМУ ЦЕНТРУ! Карпов Вадим Евгеньевич, офтальмолог, не просто отличный доктор и хирург, а и приятнейший, отзывчивый человек. Совершенно неожиданно для меня на плановом приеме у офтальмолога в поликлинике Минэкономразвития обнаружили отслоение сетчатки и разрыв клапана. Потребовалась срочная консультация. Буквально на следующий день моя страховая компания Альянс организовала консультацию в вашем Центре у Карпова Вадима Евгеньевича, который не только подтвердил диагноз, но и в тот же день провёл лазерную коррекцию. И я уже через четыре часа был дома, а ещё через три дня я улетел на заранее запланированный отдых. На этом меня не бросили и по возвращению был приглашен на консультацию и плановый послеоперационный осмотр, после которого Вадим Евгеньевич сделал дополнительную коррекцию и пригласил через две недели приехать ещё на одну консультацию. С человеческой чуткостью, вниманием и профессионализмом я сталкиваюсь не впервые в вашем Центре. Несколько лет назад моего отца Гордина Валентина Александровича спас замечательный доктор, хирург Нестеров Сергей Николаевич. Поэтому, когда мне в страховой компании предложили воспользоваться услугами вашего Центра, я без малейшего сомнения согласился и не ошибся. Ещё раз громадное спасибо за профессионализм и оперативность Карпову Вадиму Евгеньевичу и всем сотрудникам замечательного Центра.
С уважением, Гордин А.В.
Страница врача: Карпов Вадим Евгеньевич
Александр Григорьевич Б. (г. Москва), 07.03.2019Докторам Урологического отделения Национального медико-хирургического Центра им. Н.И. Пирогова
Благодарственная Ода
Признаюсь, меня к вам выгнала стремительно из дома
Пренепреятнейшая хворь — мерзопакостная аденома.
Интересно, что пред этим — вы в это поверите с трудом,
Мне лихо предложили — кухонным вырезать её ножом.
В военном госпитале сообщили: мы на этом руку, мол, набили.
Кто меня, бедного полковника, спасёт? «Спасёт Бенниамин!»
Сказал мне лечащий уролог Дмитрий Борисович Кузьмин.
Тот исцелит, кто не топорные методы освоил в хирургии, иные.
Кто же кудесник этот? Бенниамин Висампашаевич Ханалиев!
Восходящая звезда! Надежда мед. управленцев и инвесторов.
Так о своём заме говорит уролог главный профессор Нестеров.
Они вдвоём в элитной урологии застолбили место в эпицентре,
И вот я в этом знаменитом Национальном Пироговском Центре.
Здесь ценят время: своё и пациентов. Счёт не на часы — минутки.
От проклятой аденомы меня легко избавили уж на вторые сутки.
Да как избавили: методом щадящим — лепота! Без разреза живота.
Техника и мастерство! Здесь всё на высшем уровне — болящего мечта!
Шлю массу комплиментов, похвал восторженных и благодарных слов
Тому, кто оперировал меня — Вам, дорогой Сергей Николаевич Нестеров!
Отмечу также: высочайший уровень компетенций, безупречного лечения,
Навёл меня не только на серьёзные, но также и на забавные размышления.
Изрёк однажды оратор древний Марк Цицерон: «Всё своё ношу с собой».
Так и я четыре дня философски носил пакеты с собственной мочой.
Специально то пишу — для тех, кто полон жутких страхов и сомнений.
Лечиться где? Только в Пироговке! Тут нет других мытарств, лишений.
В Пироговке всё решают качественно, быстро. Скажу вам по секрету:
Недолго мучился я здесь: уже на сутки пятые был удалён катетер.
Спасибо тем, кто потом долечивал меня: Бабаев, Бутарева, Володичев.
Вы все для меня теперь родные люди: братья, сёстры и сородичи.
Как врача-мужчину мы зовём? Эскулап, хирург, доктор-папочка.
Врача-женщину зовём нежнее: богиня исцеления, эскулапочка.
«В вас мастерство и человечность!» — сказал о докторах Вольтер,
Я полностью согласен с этим, как человек, учёный, педагог и офицер.Добавлю к этому вот ещё что: мы все, простые люди, на Вас, врачей,
С восторгом и надеждой взираем снизу вверх, смотрим как на Бога.С уважением, А. Белявский, полковник, профессор, кандидат педагогических наук, магистр делового администрирования и, «смехотерапевт», немного.
P.S. Многоуважаемым профессорам Нестерову и Ханалиеву персонально:
Что суть в работе скульптора, хирурга? О чём веду я речь?
Чтобы осталось совершенство — надо всё лишнее отсечь!
У Вас, достопочтимые, Сергей и Бенниамин, я знаю это,
Душа — Ангела, сердце — Отца, а рука — Ваятеля, Поэта.С уважением и преклонением, Александр Григорьевич Б.
Страницы врачей: Ханалиев Бениамин Висампашаевич, Бабаева Дилара Байрамовна
Иванов В.В. (г. Москва), 26.02.2019В 2014 году, благодаря золотым рукам Шишкина М.М. и Касатиковой Е.В., после проведенной ими операции по отслоению сетчатки, мне было возвращено зрения правого глаза. До сегодняшнего дня были проведены еще ряд рекомендованных ими операций и процедур (в том числе лазерных), каждый раз исправляющих или улучшающих состояние моего зрения и глаза, за что отдельное спасибо Карпову В.Е. из Центра офтальмологии стационара КДЦ «Измайловский». Попадая на прием к этим врачам, а я до сих пор наблюдаюсь у них, я ни разу не почувствовал, что от меня хотят побыстрее избавиться, что они очень заняты (хотя это именно так!!!) или что я мешаю им работать с документами. Низкий Вам поклон, дорогие, и огромное спасибо!
Страницы врачей: Касатикова Евгения Валерьевна, Шишкин Михаил Михайлович, Карпов Вадим Евгеньевич
Евгений К. (г. Москва), 08.02.2019Хотел бы выразить огромную благодарность и искреннюю признательность врачу от Бога, талантливому организатору и блестящему офтальмохирургу профессору М.М. Шишкину. Михаил Михайлович провел на высочайшем уровне всю необходимую диагностику, помог преодолеть страхи и вселил уверенность в завтрашнем дне. Череда обращений во всевозможные лечебные учреждения, порой даже самые авторитетные, не приводила к точной постановке диагноза и выработке тактики дальнейших действий. Эта задача оказалась по силам только М.М. Шишкину и его команде. Огромное Вам спасибо. Здоровья и еще долгой трудовой и научной деятельности. Вы спасаете наши глаза!
Страница врача: Шишкин Михаил Михайлович
Захаров В.Г., доцент МАИ (г. Москва), 05.02.2019Хочу выразить искреннюю благодарность докторам медицинских наук Файзрахманову Ринату Рустамовичу и Шишкину Михаилу Михайловичу за блестяще проведённую 4 февраля 2019 г. операцию по замене хрусталика на глазу с ранее оперированной отслойкой сетчатки, что чрезвычайно усложняло, казалось бы, типовую операцию и делало её ювелирной. Операцию провели истинные высококлассные профессионалы своего дела и очень хорошие, добрые люди — демократичные и очень доступные. Большое им спасибо.
Страницы врачей: Файзрахманов Ринат Рустамович, Шишкин Михаил Михайлович
Семья Тузовых (г. Москва), 30.01.2019Выражаем искреннюю, огромную благодарность прекрасному врачу-офтальмологу Карпову Вадиму Евгеньевичу.
Огромное спасибо за настоящий профессионализм, отличное комплексное диагностическое офтальмологическое обследование всех членов нашей семьи и лазерные операции при вторичной катаракте.
Будем рекомендовать всем, имеющим проблемы со зрением, обращаться к доктору Карпову Вадиму Евгеньевичу.
Страница врача: Карпов Вадим Евгеньевич
Лисин А.Н. (г. Электросталь), 03.01.2019Благодарен Тумаевой Анастасии Андреевне за квалифицированную диагностику и консультацию, за понятное и доступное разъяснение заболевания.
Страница врача: Ледахивская Анастасия Андреевна
Дмитрий (г. Москва), 26.12.2018Касатикова Евгения Валерьевна — грамотный специалист и доброжелательный человек. Она всегда готова ответить на многочисленные вопросы пациентов, подробно объяснить, что-зачем-почему. При общении с ней не возникает ощущения, что от тебя хотят поскорее отделаться. Наоборот, она будет спокойно объяснять столько раз, сколько нужно для того, чтобы дать пациенту необходимую информацию по его проблеме и избавить от тревожности. Побольше бы таких врачей, как Евгения Валерьевна Касатикова.
Страница врача: Касатикова Евгения Валерьевна
Соколов Никита (г. Москва), 20.12.2018В мае 2017 года Голяков Алексей Александрович проводил мне лазерную коррекцию зрения методом Lasik.
Очень понравился подход: без попыток заумного объяснения, все объяснял просто и доступно.
Операция прошла успешно, на момент написания отзыва прошло 1,5 года.
Очень внимательный и грамотный специалист. Большое спасибо!
Страница врача: Голяков Алексей Александрович
Владимир Владимирович Ш. (г. Тверь), 19.12.2018Выражаю большую благодарность коллективу Центра офтальмологии!
С сентября по ноябрь 2018 г. я проходил курс лечения в условиях стационара по поводу состояния после тромбоза сосудов правого глаза.
Отдельное спасибо моим лечащим врачам Клев Валерии Сергеевне и Касатиковой Евгении Валерьевне — профессионально проведенные процедуры (инъекции препаратом «Луцентис» и лазерная коагуляция сосудов глаза) помогли мне восстановить остроту зрения до 70%.
Коллектив Центра офтальмологии работает слаженно и, благодаря командной работе, принимает и лечит огромное количество пациентов. В том числе хочу отметить хорошую организационную работу ответственного секретаря — Марии Олеговны.
Ещё раз большое спасибо всем и с наступающим Новым годом! Здоровья и благополучия!
Страница врача: Касатикова Евгения Валерьевна
Павлова А.А. (г. Москва), 19.12.2018Хочу выразить огромную благодарность Нежувака Ирине Александровне. С пятого класса ходила в очках с большим минусом,но благодаря профессионализму врача уже второй день вижу мир без очков. Операция была проведена четко и быстро, несмотря на некоторые проблемы. Большое Вам спасибо, Ирина Александровна.
Страница врача: Нежувака Ирина Александровна
Коротков А.А. (г. Москва), 14.12.2018Огромное спасибо медицинскому персоналу центра офтальмологии и лично его руководителю — Файзрахманову Ринату Рустамовичу за высокопрофессиональную работу и чуткое отношение к пациентам.
Большое спасибо зав. отделением лазерной хирургии, к.м.н., доценту Центра Карпову Вадиму Евгеньевичу
За профессиональную работу, неравнодушие к людям, готовность всегда прийти на помощь.
С огромным к Вам уважением, Коротков А.А.
Страницы врачей: Карпов Вадим Евгеньевич, Файзрахманов Ринат Рустамович
Немченко Леонид Л. (г. Москва), 24.11.2018От всей души хотела бы поблагодарить врачей и медицинский персонал центра офтальмологии за чуткость, неравнодушие и высочайший профессионализм. Артему Алексеевичу и Евгении Александровне, которые поверили в нас и приняли положительное решение о госпитализации, несмотря на все но, низкий поклон. Вы вернули моему отцу желание жить.
Спасибо Ринату Рустамовичу за безукоризненно проведенные 2 операции (19.11 и 22.11), кажется, отец теперь видит лучше всех в семье :). Валерии Сергеевне и Елизавете Андреевне спасибо за внимательность и компетентность.
3-х дневное пребывание в стационаре оставило прекрасное впечатление. Спасибо Вам всем, что Вы так по-доброму отнеслись к нам, и на высочайшем уровне провели лечение непростого пациента.С уважением,
Галина НемченкоСтраница врача: Файзрахманов Ринат Рустамович
Анна Николаевна С. (г. Москва), 20.11.2018К операции по коррекции зрения я шла 20 лет! И вот уже две недели смотрю на мир новыми глазами благодаря замечательному доктору Карпову Вадиму Евгеньевичу. Восстановление — 100% на следующий день после операции (и это после моих -8 на обоих глазах!). Диагностика и операция — на высшем уровне, а искрометный юмор и забота доктора даже позволяли получать удовольствие от процесса. Все, кто задумывается о коррекции, смело обращайтесь к доктору Карпову, у него золотые руки и чуткое отношение к каждому!
Страница врача: Карпов Вадим Евгеньевич
Ломакина Т.А. (г. Люберцы), 16.11.2018От всей души выражаю благодарность Файзрахманову Ринату Рустамовичу за внимательное отношение и высокий профессионализм.
Огромное спасибо!
Страница врача: Файзрахманов Ринат Рустамович
Савелий С. (г. Барнаул), 12.11.2018Хочу выразить благодарность Центру в целом, медицинскому персоналу, а именно доценту Карпову В.Е. за проведенную операцию лазерной коррекции зрения (Фемто-Ласик). Процедура подготовки к операции проходила на высшем уровне с полным обследованием глаз. Сама операция прошла успешно, зрение восстановлено на 90%, со временем острота проявит себя в полной мере. Рекомендую доктора для операции. Доцент с хорошим чувством юмора, аккуратен, тактичен, заботлив, специалист своего дела.
Страница врача: Карпов Вадим Евгеньевич
Назарова А.Р. (г. Астрахань), 09.11.2018Хочу выразить огромную благодарность Файзрахманову Ринату Рустамовичу! Две руки хирурга делают больше, чем тысяча рук, сложенных в молитве.
Для меня это было волшебство! Мне всю жизнь все врачи говорили, что я никогда не буду видеть левым глазом — как приговор. И я не надеялась, чудес не ждала. Но после операции, ЧУДО! У меня было столько эмоций! Прошло уже 2 месяца после операции, я до сих пор не верю, что все вижу! Мир узнаю заново! :)
Ринат Рустамович, я хочу чтобы Вы знали: я считаю Вас гениальным специалистом, знатоком своего дела, заслуживающего самых высоких наград, самой огромной признательности и всего самого лучшего в этой жизни. Спасибо!
Отдельное спасибо хочу сказать медперсоналу офтальмологического отделения: отзывчивые, доброжелательные, терпеливые. Таких заботливых еще нигде не встречала! В отделении порядок и комфорт. Условия пребывания и питание отличные.
Страница врача: Файзрахманов Ринат Рустамович
Виктория Александровна Е. (Республика Башкортостан, г. Уфа), 01.11.2018Хочется выразить благодарность заведующему Центром офтальмологии Файзрахманову Ринату Рустамовичу за высокий профессионализм, внимательное и чуткое отношение к каждому пациенту, золотые руки и доброе сердце. Хочется отметить качественную организацию работы всего Центра. Все сотрудники тактичны, доброжелательны.
Много лет имела проблемы со зрением, наблюдалась у многих врачей. И только Файзрахманов Ринат Рустамович провел операцию на высшем уровне! После операции получила возможность снова видеть мир в его ярких красках, вернуться к полноценной жизни! Это великое счастье! Успехов Вам, Ринат Рустамович, и всему медицинскому персоналу!
Страница врача: Файзрахманов Ринат Рустамович
Владислав П. (г. Москва), 26.10.2018Большое спасибо, Карпов Вадим Евгениевич, за заботу и отличный результат после лазерной коррекции зрения! Даже и не представлял, как может быть прекрасен мир вокруг, теперь видно всю красоту четко и ясно. Наблюдаемся всей семьей, очень довольны таким первоклассным специалистом и чуткий доктором, еще раз спасибо!
Страница врача: Карпов Вадим Евгеньевич
Шамшин А.В. (г. Москва), 22.10.2018Хочу выразить свою благодарность Карпову Вадиму Евгеньевичу за то, что могу смотреть на мир заново с восстановленным зрением. Очень замечательный врач, все на высшем уровне (делал лазерную коррекцию)! Огромное Вам спасибо за новый взгляд! :)
Страница врача: Карпов Вадим Евгеньевич
Татьяна Ф. (г. Москва), 07.09.2018Хочется сказать огромное спасибо заведующему отделением лазерной глазной хирургии КДЦ «Измайловский» Карпову Вадиму Евгеньевичу за внимательное отношение, надежные руки, которым не страшно было доверить глаза, и проявленный высокий профессионализм! Теперь только к этому врачу!
Страница врача: Карпов Вадим Евгеньевич
Екатерина (г. Москва), 24.08.2018В августе 2018 года проходила предоперационное обследование и последующее лечение (операция) у врача-офтальмолога, доцента кафедры, к.м.н., В.Е. Карпова. Хочу отметить высокий профессионализм В.Е. Карпова как при проведении обследования, так и при проведении операции. Лечением очень довольна!
Страница врача: Карпов Вадим Евгеньевич
Ольга Николаевна Б. (г. Москва), 22.08.2018Хочу поблагодарить за успешно проведённую лазерную операцию прекрасного доктора офтальмолога Карпова Вадима Евгеньевича, за его высокий профессионализм, за психологическую поддержку и позитивный настрой пациента!
Рекомендую всем за здоровьем глаз обращаться к замечательному доктору Карпову Вадиму Евгеньевичу.
Большое спасибо Вам, доктор!
Страница врача: Карпов Вадим Евгеньевич
Валентина Владимировна Б. (МО, г. Балашиха), 14.08.2018Побывав на первом приеме у Доктора Карпова В.Е. я впервые за 39 лет «очень близорукого стажа» не чувствовала себя безнадежным пациентом, у которого единственный выбор — носить ужасные толстые стекла очков. Вообще, Вадим Евгеньевич — необыкновенный человек и Врач от Бога! С первой встречи любой пришедший к нему на прием человек получает помимо полной картины состояния здоровья глаз по результатам всестороннего обследования на самой современной аппаратуре с понятными и обоснованными вариантами лечения, еще и такой заряд позитива, что уходишь со спокойствием и четким пониманием, что неразрешимых проблем нет! 3 июля 2018 г. Вадим Евгеньевич уже сделал мне операцию по лазерной коагуляции сетчатки обоих глаз. Все прошло настолько легко и, как мне кажется, просто, что я бы даже не называла это операцией :) А еще сейчас у меня есть надежда, что спустя 39 лет мои —14 диоптрий могут исчезнуть!!! Вадим Евгеньевич — единственный доктор, который сказал, что это возможно! Я верю! И на днях иду на прием для окончательного решения этого вопроса.
А неделю назад мой
23-летний сын оставил в день операции свои очки со стеклами −3,75 в «Музее очков доктора Карпова», потому что сразу же после лазерной коррекции зрения у него супер-зрение! Кстати, эта операция также прошла очень быстро и легко.Я от всего сердца благодарю Вадима Евгеньевича за самые важные перемены в жизни «очкариков», не только моей и сына, но и всех, кто к нему обращался!
P.S. Думаю, многие посчитают мой отзыв слишком позитивным и хвалебным, но только не те, кто уже побывал у этого необыкновенного доктора :) Если у вас или ваших близких есть проблемы со здоровьем глаз — проверьте мой отзыв, обратитесь к Вадиму Евгеньевичу.
Страница врача: Карпов Вадим Евгеньевич
Клочкова Е.В (Рязанская область), 13.08.2018Хочу выразить благодарность коллективу Центра офтальмологии стационара за оказание высококвалифицированной помощи, чуткое и доброжелательное отношение к пациентам. Особенно хочется отметить работу заведующего Центром офтальмологии Файзрахманова Рината Рустамовича, врача Бабаевой Дилары Байрамовны, анестезиолога Кокуева Владимира Александровича, клинического ординатора Лариной Евгении Артемовны. Хочу выразить благодарность всему среднему и младшему медицинскому персоналу отделения, а также техническому персоналу за добросовестное отношение к своим обязанностям. Также хочу отметить хорошую организационную работу Карнауховой Марии Олеговны. Огромное всем спасибо!!! :)
Страница врача: Бабаева Дилара Байрамовна
Ольга Критская (г. Москва), 27.07.2018В феврале 2010 года врач от Бога — Вадим Евгеньевич Карпов, избавил меня от близорукости, которая была у меня с 8 лет. 10 лет своей жизни я проходила в очках + 20 лет в линзах. Когда созрела идти на операцию, мне было 38 лет, и несколько врачей-офтальмологов, у которых я консультировалась накануне, не советовали «в таком возрасте» делать операцию, мол, пресбиопия вот-вот нагрянет, так стоит ли вообще что-то предпринимать...
Но я решила: пусть хоть сколько-то лет, но я буду видеть этот мир без очков!
А Вадим Евгеньевич без лишних слов и страшилок взялся за меня, и вернул мне ежедневную радость жизни!! Благодаря Вам, дорогой Доктор, я каждый день наслаждаюсь всеми красками жизни! Кто был близорук, знает, какое счастье быть в состоянии прочесть все вывески и номера машин/автобусов, наслаждаться мельчайшими деталями подводного мира, не свататься с очками и коробочкой для линз во время путешествий и т.п.!
Сейчас, по прошествии 8 лет, была на плановом осмотре у В.Е. Карпова, вывод: все замечательно! Острота зрения, как и после операции, свыше 100%. При этом у меня есть знакомые, которые сделали операцию LASIK в других клиниках, и спустя пару лет вновь надели очки.
Так что, если вы надумали оперировать глаза, двух мнений быть не может — нужно идти только к доктору Карпову! Золотые руки, высокий профессионализм, богатейший опыт и положительная энергетика Вадима Евгеньевича вернут вам зрение и сохранят его качество на долгие годы.
Низкий Вам поклон, дорогой Доктор! И многая и благая лета!!!
Страница врача: Карпов Вадим Евгеньевич
Владислав Юрьевич П. (г. Тверь), 25.07.2018Шишкин Михаил Михайлович, Касатикова Евгения Валерьевна, большое спасибо дорогие врачи! За Ваш труд. За спасение наших глаз. За оперативность.
Владислав Юрьевич П.. г. Тверь. Ветеран 39 и 20 гв. МСД ГСВГ (М.М. знает эти дивизии) СПАСИБО!!!
Страницы врачей: Шишкин Михаил Михайлович, Касатикова Евгения Валерьевна
Игорь Алексеевич Б. (г. Москва), 18.07.201825 июня 2018 г. меня оперировал (катаракта, замена хрусталика) Евгений Юрьевич Шутько — прекрасный умелый хирург, доброжелательный и веселый человек. Прекрасная организация работы в операционном отделении. Лечащий врач — Карина Игоревна Коновалова — очень вдумчивый и внимательный специалист. Что можно добавить? Уважение и благодарность. Очень рад, что в нашу медицину пришла такая молодежь. А за ними стоит прекрасный организатор — профессор М.М. Шишкин.
Страница врача: Шишкин Михаил Михайлович
Михаил Т. (Московская область), 05.07.2018Хотел, бы выразить огромную благодарность Карпову В.Е., за подробную консультацию и человеческий подход к своему делу. Сразу видно, человек дорожит своими пациентами! Так же выражаю благодарность Шишкину М.М., профессионал своего дела, отличный специалист.
Страницы врачей: Карпов Вадим Евгеньевич, Шишкин Михаил Михайлович
Попов Михаил (г. Балашиха), 01.07.2018Хочу отметить профессионализм и ответственность всего коллектива отделения офтальмологии и, в частности, Карпова Вадима Евгеньевича. Качественно проведенное обследование и профессионально выполненная процедура введения соответствующего лекарства в глазное яблоко позволило существенно улучшить зрение левого глаза.
Все результаты обследования до и после лечения были выданы на руки, проведено подробное разъяснение этих результатов, так что полагаешься не только на собственные субъективные оценки, но и на результаты обследования.
Немаловажную роль играет положительный психологический настрой пациента при лечении. Вадим Евгеньевич умеет создать такой настрой, причем немногословно, спокойно и убедительно.
Спасибо.
Страница врача: Карпов Вадим Евгеньевич
Пименова Анна (г. Москва), 20.06.2018Хочу выразить благодарность Карпову Вадиму Евгеньевичу и всему коллективу отделения офтальмологии за успешно проведенную операцию по лазерной коррекции зрения. Большое спасибо Вадиму Евгеньевичу за профессионализм и позитивный настрой. И отдельно хочется отметить очень приятную атмосферу в отделении, приветливость и доброжелательность всего персонала.
Страница врача: Карпов Вадим Евгеньевич
Максим Сергеевич К. (г. Одинцово), 24.05.2018Хочу выразить восхищение и благодарность врачам офтальмологического центра, а именно кандидату медицинских наук, доценту Карпову Вадиму Евгеньевичу. Позитивный, добрый, веселый и просто хороший человек, я бы даже сказал врач от БОГА!
22.05.2018 мне была проведена операция (лазерная коррекция зрения). Долго не мог решиться на операцию, но посетив центр имени Н.И. Пирогова, в частности доктора В.Е. Карпова решился. В ходе лечения он меня продиагностировал, разъяснил все процедуры и провел операцию. Операция проведена на высшем уровне, зрение восстановилось в этот же день! Огромное спасибо Карпову Вадиму Евгеньевичу за его профессионализм. ВСЕМ РЕКОМЕНДУЮ ЭТОГО ЗАМЕЧАТЕЛЬНОГО СПЕЦИАЛИСТА!!!
Страница врача: Карпов Вадим Евгеньевич
Шапарь Леонид (г. Москва), 22.05.2018Хочу выразить огромную благодарность врачам офтальмологического центра — заведующему центром, профессору Шишкину Михаилу Михайловичу и кандидату медицинских наук, доценту Карпову Вадиму Евгеньевичу!
17.05.2018 мне была проведена операция (гемофтальм левого глаза) Шишкиным Михаилом Михайловичем, предварительно был обследован Карповым Вадимом Евгеньевичем.
Могу сказать одно: врачи офтальмологического центра просто волшебники! Профессионализм своего дела и отношение к пациентам позволяют настолько уверенно чувствовать себя и верить в успех лечения глаза, что ощущение волнения и тревоги отсутствуют полностью.
Весь персонал Центра, с которым приходилось общаться, очень приветлив, заботлив и доброжелателен.
Слова благодарности выражаю также лечащему врачу офтальмологу Бабаевой Диларе Байрамовне.
Страницы врачей: Шишкин Михаил Михайлович, Карпов Вадим Евгеньевич, Бабаева Дилара Байрамовна
Чащин Павел (Московская область, г. Балашиха), 14.05.201819.04.2018 делал операцию лазерной коррекции зрения. Прекрасный врач-офтальмолог Карпов Вадим Евгеньевич. Выражаю огромную благодарность за его профессионализм и золотые руки!
Страница врача: Карпов Вадим Евгеньевич
Любовь Лукинична П. (г. Волгоград), 13.05.2018Спасибо врачам Центра офтальмологии: заведующему Центром Шишкину Михаилу Михайловичу, оперирующему врачу-хирургу Шутько Евгению Юрьевичу и лечащему врачу Донцовой Юлии Алексеевне, за профессионализм, за достойное, уважительное, терпеливое, чуткое отношение к пациентам. А также огромная благодарность врачу-анестезиологу Кокуеву Владимиру Александровичу. Была прооперирована меланома, помощь оказана на высшем уровне человеческого профессионализма и медицинских технологий!
Страница врача: Шишкин Михаил Михайлович
Черкасова Т.Н. (г. Москва), 10.05.2018Добрый день!
2,5 месяца назад в отделении офтальмологии мне была сделана операция — лазерная коррекция зрения врачом высшей категории, к.м.н., доцентом КАРПОВЫМ ВАДИМОМ ЕВГЕНЬЕВИЧЕМ.
До этого БЫЛО 10 лет ношения очков, затем еще 20 лет пользовалась линзами (т.к. из-за большой разницы в диоптриях между глазами очки были противопоказаны), в т.ч. последние 10 лет использовала «ночные» (ортокератологические) линзы. Но во время второй беременности зрение стало к вечеру «садится» и за рулем в темное время суток стало очень не комфортно, после родов ситуация не исправилась. В итоге решилась на операцию и не жалею, тем более, что при осмотре перед операцией был еще и выявлен небольшой астигматизм.
В результате операции у меня теперь 150% зрение, астигматизм скорректирован, за рулем в темное время суток чувствую себя уверенно даже в длительных поездках.
ВАДИМ ЕВГЕНЬЕВИЧ, БОЛЬШОЕ ВАМ СПАСИБО ЗА ПРОДЕЛАННУЮ РАБОТУ!
Страница врача: Карпов Вадим Евгеньевич
Чучупалов Н.П. (г. Москва), 29.04.2018Выражаю слова искренней благодарности за высокий профессионализм, компетентность, личные человеческие качества: добропорядочность, отзывчивость, индивидуальный подход врачу-офтальмологу высшей категории, к.м.н., доценту, офицеру запаса Карпову Вадиму Евгеньевичу. В 2011 году был прооперирован в отделении офтальмологии по причине отслойки сетчатки с разрывом правого глаза. Перенес 4 операции, из них 2 крайних были сделаны лично профессором Шишкиным М.М. В межоперационный и реабилитационный периоды наблюдался, проходил обследования и контрольные осмотры у его ученика — Карпова В.Е. В январе с.г. случилась беда с левым глазом — отслойка стекловидного тела. Обратился в Центр к профессору Шишкину М.М., прошел обследование и по его указанию попал в золотые руки Карпова В.Е. и проблемы с глазами (на правом глазу обнаружились последствия вторичной катаракты) были успешно устранены. Я восхищен качеством работы врачей и обслуживающего персонала офтальмологического отделения. Считаю, что мне крупно повезло, что волею судьбы, я попал к этим замечательным людям. Низкий поклон и большое человеческое спасибо им! Рекомендую всем, кто имеет проблемы со зрением, обращаться именно сюда, здесь Вас ждут, по-отечески примут и окажут конкретную, действенную помощь!!!
Страницы врачей: Карпов Вадим Евгеньевич, Шишкин Михаил Михайлович
Сергей Николаевич (г. Москва), 28.04.201812.04.2018 обратился в Центр за обследованием, так как сильно уставали глаза.
При обследовании врачом Карповым Вадимом Евгеньевичем был выявлен Периферический клапанный разрыв сетчатки правого глаза.
После чего проведена лазерная операция «Ограничительная периферическая лазеркоагуляция сетчатки правого глаза».
Операция сделана на высшем уровне, что подтверждено 26.04.2018 при осмотре и другими врачами офтальмологического отделения.
Выражаю Карпову Вадиму Евгеньевичу благодарность за его профессионализм, а также всему персоналу Консультативно-диагностического центра «Измайловский».
Страница врача: Карпов Вадим Евгеньевич
Курохтин Иван (г. Москва), 27.04.2018Огромное человеческое спасибо! Карпов Вадим Евгеньевич — мастер своего дела. В ходе лечения (было плохое зрение) выслушал, продиагностировал, разъяснил все процедуры и провел отлично операцию, и это все со вселенским спокойствием и добрыми словами. В итоге зрение на все 150% :) Очень рекомендую всем. Главное, что я понял, что неизлечимого ничего не бывает и нужно только выбрать профессионала — Вадим Евгеньевич, именно из таких врачей! Спасибо, также и всему приветливому и профессиональному персоналу отделения офтальмологии. Я рад, что обратился именно к вам! Всем удачи :)
Страница врача: Карпов Вадим Евгеньевич
Козинец С.В. (г. Москва), 25.04.2018Несколько дней назад давала знакомым координаты Карпова Вадима Евгеньевича, поэтому ненароком заглянула сюда. Я делала операцию у него более 7 лет назад, зрение все такое же хорошее, родила двоих деток (не кесарево), зрение не изменилось. Из всех побочных эффектов после операции-был эффект тумана у светящихся предметов, но не всегда и через полгода-год и его не стало. Решила написать отзыв, потому что многие, в том числе и врачи, тогда мне говорили «Вы же не знаете, что будет в дальнесрочной перспективе!!». Думаю, что срок 7 лет уже достаточный для выводов. Еще раз спасибо Вадиму Евгеньевичу!!
Страница врача: Карпов Вадим Евгеньевич
Пригородов В.Г. (г. Москва), 25.04.2018Хочу от души поблагодарить зав. отделением лазерной глазной хирургии, к.м.н., доцента Карпова Вадима Евгеньевича за высочайший профессионализм, чуткость, доброжелательность, позитивный настрой и оптимизм в общении с пациентами. И процесс обследования, и сами операции в отделении организованы на высоком уровне, все происходит быстро, четко и максимально комфортно.
Уверенность, доброжелательность и коммуникабельность Вадима Евгеньевича вселили уверенность в положительном результате операции и в меня. Спасибо Вам огромное, Вадим Евгеньевич!
Страница врача: Карпов Вадим Евгеньевич
Анастасия Ивановна Б. (г. Москва), 09.04.2018В Центре я сделала две операции на глаза — укрепление роговицы и коррекцию зрения. Все было сделано четко, быстро и профессионально.
Карпов Вадим Евгеньевич — чудесный врач, спокойный, чуткий и внимательный. Проводит все манипуляции с шутками-прибаутками и обязательным изъятием очков в Музей очков после операции. Так что не берите к нему дорогие оправы :)))
Страница врача: Карпов Вадим Евгеньевич
Давличин Константин (г. Реутов), 19.03.2018Хочу выразить огромную благодарность Карпову Вадиму Евгеньевичу за ту помощь, что он мне оказал. Действительно МАСТЕР своего дела. Добрый, радушный, жизнерадостный человек. Вадим Евгеньевич делал мне лазерную коррекцию зрения LASIK, результат уже был заметен на следующий день. Прошел ровно месяц после коррекции, результат идеален, не жалею ни одного потраченного рубля. Порекомендовал уже многим знакомым обращаться именно к Вадиму Евгеньевичу, звоните — не пожалеете. Еще хочу поблагодарить весь персонал, кто помогал при операции, к сожалению не знаю их имён. Спасибо еще раз!!!
Константин, 27 лет
Страница врача: Карпов Вадим Евгеньевич
Строгонова Е.В. (г. Москва), 12.03.2018Хочу выразить благодарность врачу-офтальмологу, Карпову Вадиму Евгеньевичу. Сделала лазерную коррекцию зрения и осталась очень довольной! Никогда в жизни не видела этот мир таким четким и ярким без линз/очков. Операция прошла прекрасно, спасибо Вам огромное!
Если у вас возникли какие-то проблемы со зрением, смело обращайтесь к Карпову В.Е.
Страница врача: Карпов Вадим Евгеньевич
Огрин А.В. (г. Краснодар), 21.02.2018Делал операцию по восстановлению зрения ФЕМТО-ЛАСИК. Сказать, что доволен — ничего не сказать, просто в восторге и восхищении. В день после операции не особо понимал, что вижу как в очках, даже лучше. На следующий день на контрольный осмотр пошел до поликлиники, видел все и даже более. Врач-офтальмолог Карпов Вадим Евгеньевич — его уровень профессионализма зашкаливает. Спасибо большое, Вы подарили мне зрение, которого у меня и не было, настолько все далеко и ясно без очков. Я потрясен до сих пор. Процветания, здоровья Вам и Вашим близким!
Страница врача: Карпов Вадим Евгеньевич
Ирина Юрьевна Ш. (г. Москва (в год проведения операции был г. Переславль-Залесский, Ярославская обл.)), 20.02.2018Карпов Вадим Евгеньевич, доброго Вам здоровья! Прошло более 10 лет со дня операции по коррекции близорукости, проверились — полет нормальный! :) Зрение — твердая единица! У мужа Вы исправили астигматизм и близорукость, также все хорошо. Мир по прежнему сияет яркими красками! Спасибо огромное!
Страница врача: Карпов Вадим Евгеньевич
Лариса Лазарева (г. Кострома), 13.10.2017Оперировалась в офтальмологии. Самые лучшие впечатления. Очень грамотные и отзывчивые врачи. Особенно хочется отметить Шутько Е.Ю. и Глухареву А.Н. Большое спасибо Шишкину М.М. за то, что руководит таким прекрасным коллективом!
Страницы врачей: Глухарева Анна Николаевна, Шишкин Михаил Михайлович
Ольга (г. Нововоронеж), 12.10.2017Выражаю искреннюю благодарность Карпову Вадиму Евгеньевичу — заведующему отделения лазерной глазной хирургии. Очки и линзы теперь в прошлом, мир заиграл новыми красками.
Спасибо за Ваш профессионализм и внимательное отношение к пациенту!
Страница врача: Карпов Вадим Евгеньевич
Инна Вуд (США, г. Сан-Франциско), 14.09.2017Я также хотела выразить огромную благодарность Карпову Вадиму Евгеньевичу. В августе 2017 года я делала у него операцию по коррекции зрения. Все прошло безболезненно и сейчас я увидела мир другими глазами. Проффесионализм В.Е. Карпова выше всяких похвал, а также чуткость, понимание, и чувство юмора. Я долго выбирала куда поехать т.к. живу в США, но по всем отзывам знакомых решила сделать операцию у Вадима Евгеньевича, чему очень рада. Спасибо Вам большое, а также Вашему чудесному персоналу. Самые теплые пожелания всем.
С уважением и благодарностью,
Инна Вуд
США, г. Сан-ФранцискоСтраница врача: Карпов Вадим Евгеньевич
Даша, 12.08.2017Хочу выразить свою благодарность врачу Карпову Вадиму Евгеньевичу за проведенную операцию. 8 лет назад врачи отказались мне делать коррекцию по причине тонкой роговицы и неуверенности в исходе операции. Как итог — падение зрения до минус восьми и выраженный астигматизм. Вадим Евгеньевич решил мне помочь, за что ему огромное спасибо! Итог после операции — я впервые спустя 20 лет увидела звезды, не щурюсь, все вижу прекрасно и четко. Это стоит перенесенных переживаний, больше я не хлопаю по кровати в поисках очков, не ковыряю глаз из-за линзы, спокойно могу водить машину и работать. Спасибо Вам за это!
Страница врача: Карпов Вадим Евгеньевич
Екатерина Олеговна, 29.06.2017Хотелось бы выразить благодарность Вадиму Евгеньевичу Карпову — отличному хирургу и просто хорошему человеку, за его высокий профессионализм. У него я оперировалась по методике LASIK и очень осталась довольна. Даже не выразить словами эмоции человека, который наутро после операции просыпается и ВИДИТ мир, именно ВИДИТ. До этого момента я 10 лет носила контактные линзы, и даже с ними не было даже половины того, что я вижу сейчас. Операция прошла быстро и безболезненно. Спасибо огромное Карпову Вадиму Евгеньевичу и всему коллективу Вашего прекрасного отделения. Так как неоднократно обращалась в Ваш центр, в частности за хирургическими процедурами, могу с уверенностью сказать, что Ваши врачи Профессионалы с большой буквы, спасибо Вам!
Страница врача: Карпов Вадим Евгеньевич
Сапегина Марина, 19.06.2017Выражаю огромную благодарность всему коллективу отделения лазерной глазной хирургии и лично заведующему отделения — Карпову Вадиму Евгеньевичу. Благодаря такому высококлассному специалисту, его внимательному отношению и комплексному подходу к решению моей проблемы — Я ВИЖУ!!! Без очков и контактных линз (носила на протяжении почти 20 лет), с —6 до 1, мир заиграл новыми красками! Впервые я обратилась за помощью к доктору в 2013 году с проблемой макулодистрофии и миопией высокой степени. И на протяжении нескольких лет Вадим Евгеньевич поэтапно восстанавливал зрительные функции: тщательное обследование, введение препарата, постоянное наблюдение. И вот, наконец, в мае 2017 года я решилась на операцию по коррекции зрения. Жалею лишь об одном — почему я не сделала этого раньше! Почему не знала о существовании такого специалиста в казалось бы непрофильной офтальмологической клинике! Доктору Карпову — низкий поклон! И отдельное СПАСИБО медсестрам — Татьяне и Светлане — за позитивный настрой, всегда хорошее настроение и очень человечное отношение!
С уважением, Сапегина Марина.
Страница врача: Карпов Вадим Евгеньевич
Калякулина Ольга, 11.06.201715 лет я ждала того дня, когда лучший специалист восстановит мое зрение. И вот это случилось! Я рада, что этим специалистом оказался Вадим Евгеньевич. Он очень тепло относится к своим клиентам и готов помочь в любое время суток. До встречи с Вадимом Евгеньевичем я уже слышала много добрых слов. А когда пришла на прием, еще больше убедилась в этом. Выражаю огромную благодарность Карпову Вадиму Евгеньевичу и всему коллективу, тем людям, которые сделали мне такой подарок — ЗРЕНИЕ.
Если кто-то будет бояться и сомневаться, я постараюсь убедить их в обратном. Считаю, что все люди с плохим зрением просто обязаны сделать коррекцию зрения и снять с переносицы эту «стеклянную тюрьму».
Страница врача: Карпов Вадим Евгеньевич
Адмакин А.Н., 10.06.2017Делал лазерную коррекцию зрения на оба глаза.
Хочу сказать огромное спасибо всему коллективу офтальмологии, особенно высококлассному специалисту и замечательному человеку Карпову Вадиму Евгеньевичу!
Спасибо Вам за заботу, грамотную консультацию и качественную работу.
Вы дали возможность взглянуть на мир по-другому!
С Уважением,
Адмакин А.Н.Страница врача: Карпов Вадим Евгеньевич
София К. (г. Хабаровск), 22.05.2017Я хочу выразить свою благодарность, которую невозможно описать словами, всему офтальмологическому отделению центра, а в особенности своему лечащему врачу Нежувака Ирине Александровне.
Придя в центр со своей проблемой: Халязион верхнего века, образовавшегося в следствии не прорвавшего ячменя, сразу почувствовала, что нахожусь не в лечебном заведении, а в большой врачебной семье! При диагностике доктор не просто смотрел на меня, он трогал мой Халязион, изучая зону новообразования, которое станет подвергаться оперативному вмешательству, чего со мной не делал ни один врач во всей Москве. А я, поверьте, была у многих. Врач пояснил как будет проходить операция, объяснил все этапы, про шов, который не будет накладываться, что меня, безусловно, удивило! «Нет шва — нет шрама»: тогда подумала я. Так и произошло.
Я была поражена современности методики и личному вниманию к моей персоне, высший подход профессионализма! Ведь мне, как любому пациенту, требовалось не только хирургическое лечение, но и психотерапевтическая помощь.
После курса реабилитации (3 недели антибиотик + противоаллергенный препарат) я совершенно забыла о том, что у меня была такая болезнь, которая портила мне всю внешность! После операции у меня не было даже синяка!!!! Прошло около 8 месяцев после операции: я без шрама, как-будто ничего никогда на моем веке глаза не образовывалось. Никто не верит, что у меня была какая- либо операция на веке. Рецидивов, в виде ячменей, за это время не случалось.
Когда нас вылечили, мы часто забываем сказать «спасибо!» своим целителям, потому что мы, люди, так, к сожалению, устроены: отпадает одна проблема, появляются остальные. Сейчас я заболела акне, с которым собираюсь обратиться в отделение косметологии КДЦ «Измайловский», но это уже совести другая история... Это жизнь! Спасибо!!!
С искренним уважением,
София К.
г. ХабаровскСтраница врача: Нежувака Ирина Александровна
Владимир, 19.05.2017Делал укрепление сетчатки на оба глаза. Очень хорошая клиника, новое и современное оборудование, вежливый персонал. Очень замечательный врач Карпов Вадим Евгеньевич — сразу видно, что человек любит свое дело и ему нравится помогать людям, к каждому пациенту проявляет заботу и внимание. Рекомендую!
Страница врача: Карпов Вадим Евгеньевич
Ольга Александровна П., 15.05.2017Поступая в хирургическую офтальмологию, настраивайтесь на лучшее — здесь помогут. Такой надежде способствуют и атмосфера, и коллектив. Начинается с приёма: тут распоряжается секретарь и помощница зав. отделением — отзывчивая, ответственная и невозмутимая (люди-то разные) Марина Николаевна Логинова. Потом встреча с медсёстрами, поначалу они кажутся строгими, а в деле выясняется — все участливые мастерицы, уколы, или другие процедуры без боли. По отделению «летают» ординаторши — целеустремлённые, контактные и несколько амбициозные девушки (наверное, по нынешним временам для молодёжи так и надо). Куда благотворнее действует доброжелательное внимание врача-диагноста Ольги Глазковой и её помощницы Марии Корноуховой. И, наконец, вот они! Их светлость хирурги — цвет и сердцевина отделения. Общаясь с ними во время осмотра, понимая, что перед тобой доктора проницательные, искусные, опытные, и даже робея перед их учёностью, немножко волнуешься — к кому попадёшь на операцию. Я попала к самому главному, к заслуженному врачу России, доктору медицины М.М. Шишкину. В отделении он абсолютный (без тени высокомерия) повелитель и непререкаемый авторитет. Вскоре стало ясно: Михаил Михайлович Шишкин — специалист поистине выдающийся. И это не пафосные слова — достаточно узнать о его профессиональной биографии из Интернета, чтобы поклониться этому достойному пути, на котором благодатно соединились призвание и напряжённый труд, дарование хирурга и ревностное служение избранному делу. Глубокоуважаемый профессор, Милостивый Государь Михаил Михайлович! Вы обмолвились, что Ваше хирургическое Стояние началось в
1976-м году, то есть, 40 лет назад — своеобразный юбилей. Сколько за четыре десятилетия исцелённых глаз, восстановленного зрения, а значит спасённых судеб человеческих — теперь уж наверняка не счесть. В этом бессчётном ряду и моя судьба. По моему непросвещённому мнению, мой случай с отслойкой сетчатки совсем не простой. Но после трёх Ваших операций вижу! По сему, вправе отметить, что офтальмология, и как наука, и как практика в светлых головах и надёжных руках. Спасибо за мастерство. Хорошей жизни, добра и процветания Вам и собранной Вами замечательной врачующей команде. Новых свершений во имя человека, на благо Русской Медицины.Страница врача: Шишкин Михаил Михайлович
Александра, 19.04.2017Хочу выразить благодарность своему хирургу Вадиму Евгеньевичу Карпову, за отлично проведённую операцию по лазерной коррекции зрения. Теперь я вижу!
Страница врача: Карпов Вадим Евгеньевич
Виктор Николаевич С. (г. Брянск), 30.01.2017Чувство глубокой благодарности испытываю я к хирургам, врачам, ординаторам, медсестрам и обслуживающему персоналу ОФТАЛЬМОЛОГИЧЕСКОГО ЦЕНТРА клиники. Это по истине единый сплоченный коллектив, выполняющий огромной сложности медицинскую помощь в таком тонкой отрасли медицины, как офтальмология. Мне была проведена операция по поводу сложной отслойки сетчатки единственного глаза. Прошла всего неделя после операции и об окончательном результате говорить пока рано, но верю и надеюсь на хороший исход.
Мне хочется отметить доброжелательное отношение ко всем пациентам Центра, и меня просто поразило, как лично ко мне отнеслись в клинике. Не имея квоты на операцию, которую, по заключению медиков, было нужно было провести в кратчайшие сроки, однако было потеряно много времени из-за новогодних выходных в моем городе Брянске. Но Врач Клев Валерия Сергеевна вошла в мое положение и проявив высокий гуманизм, попросила профессора Шишкина М.М., руководителя Центра, принять меня на консультацию.
Внимательно осмотрев меня, известный профессор разъяснил мне, что без квоты принять они меня не имеют права, хотя квоты были разосланы по регионам, но опять-таки из-за праздников пришли на места с опозданием. Профессор предложил мне выход, удививший меня: центр сам запросит мне квоту в Брянске, а я пока смогу буквально на следующий день поступить на лечение по «вне бюджету».
Все так и произошло. Как в сказке!!! Мыслимое ли дело, сама клиника озаботилась получением квоты для пациента?! Это какие же люди в офтальмологии работают и какой потрясающий ВРАЧ ими руководит!
В итоге, мне буквально через пару дней была сделана сложная операция.
В Центре вообще все прекрасно. Комфортабельные палаты. Прекрасное питание с разнообразным меню.
Еще хочется отметить поистине интеллигентный стиль общения в Клинике. Никто не орет, не повышает голос, все общаются мягко, но четко, строго и по-деловому. Моя лечащая врач БАБАЕВА Д.Б.. на каждый мой вопрос давала обстоятельный ответ и вселила в меня уверенность, что мое лечение завершится благоприятно, и многое зависит от меня самого.
Нижайший поклон и благодарность вам, дорогие доктора офтальмологического Центра за ваши светлые головы, профессионализм, гуманное отношение к пациентам!
Страницы врачей: Шишкин Михаил Михайлович, Бабаева Дилара Байрамовна