Эпилепсия — хроническое заболевание головного мозга, характеризующееся повторными припадками (два и более неспровоцированных эпиприпадка с интервалом не менее 24 часа), вызванными гиперсинхронными разрядами нейронов головного мозга и проявляющимися внезапными и транзиторными патологическими феноменами (в виде моторных, сенестопатических, психических, вегетативных симптомов).
Более 50 000 000 человек во всем мире страдают эпилепсией — одним из самых распространенных недугов головного мозга. Болезнь известна с древних времен как «падучая болезнь», «Геркулесова болезнь», «священная болезнь».
Этиология
Существенную роль играет генетически обусловленная предрасположенность, которая чаще наследуется по аутосомно-доминантному типу с неполной пенетрантностью и характеризуется особенностями метаболических процессов в мозговой ткани.
Эпилептический припадок характеризуется как пароксизмальное патологическое состояние, проявляющееся различной клинической симптоматикой, очевидной для больного и / или для окружающих, при котором регистрируются характерные биоэлектрические изменения на ЭЭГ.
Эпилепсия — это группа заболеваний каждое из которых характеризуется определенным возрастом начала, типом припадков, специфическими изменениями ЭЭГ и сопутствующей симптоматикой. С этиологической точки зрения выделяют идиопатическую, симптоматическую и криптогенную формы эпилепсии.
Распространенное мнение о том, что эпилепсия неизлечима ошибочно. На данный момент известно, что эпилептические приступы могут быть вызваны опухолями, различного рода пороками развития головного мозга, посттравматическими рубцами после черепно-мозговой травмы. При ранней постановке диагноза и назначении правильного лечения удается остановить прогрессирование заболевания. Но все это возможно только после тщательного всестороннего обследования.
Диагностика
Дифференцировка эпилептических припадков от неэпилептических, а также исключение метаболически-структурных повреждений, вследствие текущих заболеваний ЦНС, которые могут служить причиной припадков и требуют экстренной или специальной помощи.
Определив вид припадка и тип эпилепсии, выставляется правильный диагноз с прогнозом течения болезни, назначением антиэпилептических препаратов.
Обязательный метод исследования — ЭЭГ для выявления эпилептических паттернов (хотя при первичной регистрации ЭЭГ эпипризнаки выявляются лишь у 40% больных, при повторных — до 80%, использование провокационных проб помогает выявить патологию на ЭЭГ у
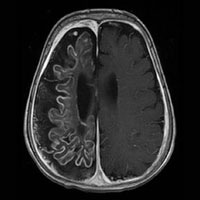
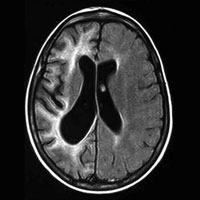
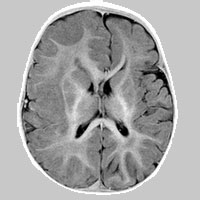
МРТ / КТ показано всем больным с парциальным началом / типом эпилептического припадка, а также при возникновении первого припадка после 30 лет без видимых причин. Обязательно осмотр офтальмолога (глазное дно), биохимические анализы крови, кардиологическое исследование и допплерография (особенно у лиц старшего и пожилого возраста), консультация психиатра (при сопутствующей патологии) и, по возможности, нейропсихолога.
В настоящее время в Пироговском Центре проводится комплексное обследование и лечение пациентов с этим тяжелым заболеванием.
Использование самого современного оборудования позволяет правильно устанавливать диагноз и определять оптимальную тактику лечения пациента.
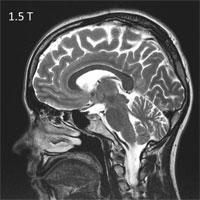
К примеру, используемый в нашей клинике ультра-высокопольный магнитно-резонансный томограф позволяет получать высокоточные изображения головного мозга и находить даже самые маленькие очаги и аномалии развития, являющиеся причиной эпилепсии.
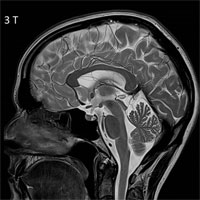
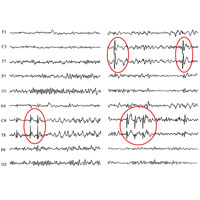
А проведение длительного многосуточного исследования функции головного мозга — видео ЭЭГ-мониторинга, дает возможность узнать тонкие внутренние взаимосвязи между структурами головного мозга, понять их взаимодействие, определить зону начала и зоны дальнейшего распространения приступа, что в итоге помогает найти причину эпилепсии.
На основе полученной информации от МРТ и видео ЭЭГ исследований головного мозга пациента, команда высококвалифицированных специалистов подбирает оптимальную тактику лечения индивидуально для каждого пациента.
В случае впервые выявленной эпилепсии есть возможность пройти все необходимые диагностические исследования в пределах одного высокотехнологичного многопрофильного стационара с последующим назначением наиболее эффективной противосудорожной терапии.
А при длительно существующей, тяжелой и нечувствительной к терапии эпилепсии пациентам проводится всестороннее дополнительное предхирургическое обследование для подготовки к высокотехнологичной нейрохирургической операции.
Чаще всего лечение эпилепсии хирургическими методами не применяется. Однако в
Показанием к хирургическому лечению является наличие у пациентов фармакорезистентной фокальной эпилепсии, то есть той формы эпилепсии, когда приступы продолжаются, несмотря на лечение двумя и более антиконвульсантными препаратами в течение более 2 лет.
Для чего же проводится хирургическое лечение?
Целью хирургического лечения эпилепсии является остановка имеющихся приступов и улучшения качества жизни пациента. Существует множество исследований, доказывающих эффективность хирургического лечения, особенно в ситуации фармакорезистентной эпилепсии.
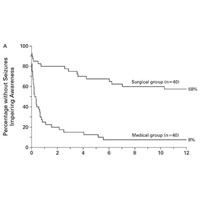
На графике видна значительная разница в результатах лечения пациентов: при хирургическом лечении полная свобода от приступов достигнута в 58%, а при медикаментозном — только в 8%.
Результаты хирургии эпилепсии напрямую связаны с длительностью болезни. Важно как можно раньше выполнить хирургическое лечение эпилепсии! Это позволяет предотвратить развитие разрушительных нейропсихологических и психосоциальных последствий хронического заболевания, а также улучшает качество жизни пациентов после операции.
К сожалению, лечение эпилепсии хирургически не всегда помогает. В то же время проведение операции при фармакорезистентном типе заболевания является наиболее эффективным способом полного прекращения приступов. По данным различных исследований подобное лечение успешно в
И, как пример, здесь представлена зависимость результатов хирургического лечения от длительности заболевания:
При длительности заболевания менее 10 лет — шансы на полный успех, полное прекращение приступов после операции
| Продолжительность заболевания | Менее 10 лет | Больше 30 лет |
|---|---|---|
| Процент пациентов, которые полностью избавились от приступов после операции | Около | Около 30% |
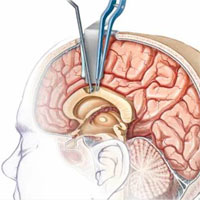
Главная задача хирургии эпилепсии — удаление зоны головного мозга, которая является причиной эпилепсии. На научном языке — резекция эпилептогенного очага. Кроме этого, операция показана пациентам с опухолями, сосудистыми мальформациями, посттравматическими изменениями и врожденными нарушениями развития головного мозга, в том случае, если они являются причиной приступов.
Для определения этой зоны и проводится полноценная комплексная диагностика.
Она включает в себя минимальные стандартные исследования:
- Скальповый видео-ЭЭГ-мониторинг
- МРТ головного мозга по эпилептологическому протоколу
- Нейропсихологическое тестирование.
В случае недостаточного понимания расположения эпилептогенной зоны, применяют дополнительные неинвазивные методы диагностики:
- Однофотонную эмиссионную компьютерную томографию во время и вне приступа (ОФЭКТ)
- Позитронно-эмиссионную томографию с 18F — фтордезоксиглюкозой (ПЭТ) магнито-энцефалографию (МЭГ).
В некоторых случаях, для четкого определения эпилептогенной зоны и минимизации зоны резекции, при необходимости проводится инвазивный мониторинг — имплантация на поверхность и в структуры головного мозга электродов, регистрирующих, с высокой точностью, распространение приступа из эпилептогенной зоны.
Положение электродов определяется заранее на основании информации полученной при проведенных неинвазивных методах диагностики (таких как МРТ, видео ЭЭГ мониторинг, ОФЭКТ, МЭГ, ПЭТ).
Использование инвазивного мониторинга позволяет определить границы эпилептогенной зоны и выбрать оптимальный метод и объем хирургического лечения.
Существует несколько типов инвазивных электродов:
- Субдуральные электроды, которые укладываются на поверхность головного мозга и представляют собой так называемые «стрипы» и «гриды» — плоские мембраны с интегрированными электродами.
Данный вид корковых электродов используется при расположении предположительного эпилептического очага на конвекситальной, внешней поверхности коры головного мозга.
Данная методика имеет ряд недостатков:
- Для имплантации этих электродов требуется проведение краниотомии (трепанации черепа).
- Информативность полученной информации значительно снижается при расположении эпилептического очага на глубине от поверхности мозга.
Альтернативным методом инвазивного мониторинга является стерео-ЭЭГ, методика регистрации электрофизиологической активности головного мозга, путем чрескожной установки глубинных электродов, не требующей разрезов и трепанации черепа.
Имплантация таких электродов требует обязательного использования специализированных навигационных систем от базовых стереотаксических рам и нейронавигации до современных роботизированных систем.
Использование роботизированных систем позволяет выполнять установку глубинных электродов быстрее и значительно точнее по сравнению с аналогичными методиками, с использованием нейронавигации и стереотаксиса.
Лечение эпилепсии
Лечение эпилепсии предполагает воздействие на первичное заболевание, послужившее причиной эпилепсии (например, удаление опухоли), устранение провоцирующих факторов, длительное применение анти-эпилептических средств, коррекцию психических изменений, психосоциальную реабилитацию больных. В резистентных к фармакотерапии случаях проводится нейрохирургическое лечение.
Базовые постулаты: систематичность, непрерывность, длительность приёма анти-эпилептических препаратов: в случаях полной клинической ремиссии, в зависимости от вида и формы эпилепсии длительность лечения составляет от
Добиться полного или почти полного контроля над приступами фармакологическими методами удаётся в
Очень важно исключение провоцирующих факторов: алкоголя, гипертермии, инсоляции, недосыпания, сильных эмоциональных переживаний, стимуляторов ЦНС, медикаментов-проконвульсантов и др. Исключаются виды деятельности заведомо связанные с опасностью: работа на высоте, под землёй, огнём, водой, механизмами, вождение транспорта.
В случае выявления истинной фармакорезистентной эпилепсии у пациента, рекомендуется решение вопроса о возможности нейрохирургического лечения данного больного.
В этой ситуации всем пациентам проводится всестороннее предхирургическое обследовании и определяется оптимальный вид и объем хирургического вмешательства.
В арсенале специалистов нейрохирургов имеется самое передовое оборудование: операции проводятся с использованием роботизированных систем, микроскопа и эндоскопа. Безопасность пациента во время операции обеспечивается комплексным нейрофизиологическим оборудованием, отслеживающим даже минимальные изменения в самочувствии больного и предупреждающим операционную бригаду.
Все это позволяет проводить операции с минимальными рисками осложнений и высокими результатами в плане контроля над приступами.
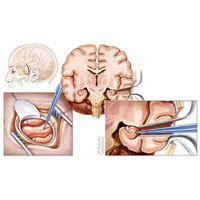
Наиболее частыми и широко распространенными операциями при эпилепсии являются операции на височной доле — так называемая хирургия височных форм эпилепсии.
Основная причина этого кроется в частом расположении эпилептогенного очага в височной доле и высокой вероятности развития фармакорезистентной формы эпилепсии.
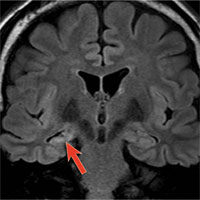
При поражении височной доли приступы, как правило, характеризуются нарушениями сознания в совокупности с ороалиментарными аурами (чувство «тошноты или чего-то поднимающегося изнутри вверх в горло или голову») и жестовыми автоматизмами (перебирание пальцами мелких предметов, краев одежды). Диагностика, как правило, при МРТ головного мозга выявляет признаки мезиального темпорального склероза.
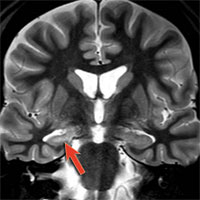
Учитывая значительный накопленный опыт в хирургии височной эпилепсии, существует несколько стандартизированных операций, позволяющих добиться максимального эффекта в плане контроля над приступами:
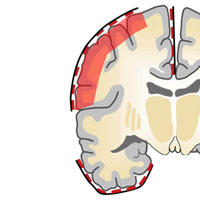
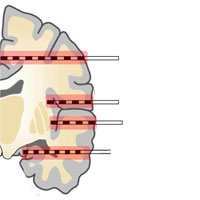
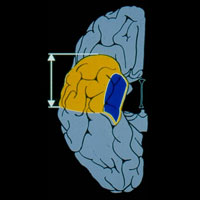
- Передняя медиальная височная лобэктомия и амигдалогиппокампэктомия — операция, направленная на удаление полюса и передних отделов височной доли протяженностью до 6 см на недоминантном полушарии и
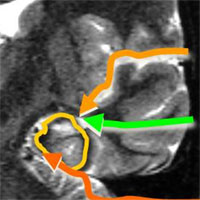
4-4,5 см на доминантном полушарии, и обязательная резекция амигдалы и гиппокампа (являющихся наиболее эпилептогенными структурами). - Вторым видом хирургического лечения является селективная амигдалогиппокампэктомия — операция, при которой удаляются только медиальные структуры височной доли (комплекс амигдалы и гиппокампа) путем специальных доступов к этой зоне:
- транскортикальный-трансвентрикулярный
- транссильвиевый
- субтемпоральный
- транстенториальный-супрацеребеллярный
Показаниями к селективной амигдалогиппокампэктомии являются изолированные поражения медиальных отделов височной доли, без вовлечения других структур височной доли (как пример, «мезиальный темпоральный склероз»).
Однако, согласно данным нескольких исследований, наиболее хороший результат, в плане контроля над приступами, достигнут при передней медиальной височной лобэктомии, нежели чем при селективной амигдалогиппокампэктомии.
Помимо выполняемых резекционных операциях, как были описаны ранее, при значительном поражении, грубой аномалии развития целого полушария головного мозга выполняются гемисферэктомии и гемисферотомии — операции, при которых удаляется поврежденная часть мозга, а оставшаяся часть гемисферы «разъединяется» (выполняется дисконекция) от здоровой части мозга, чтобы предотвратить распространение приступов на здоровое полушарие.
Обычно такие операции проводятся пациентам с болезнью Штруге-Вебера, энцефалитом Расмуссена, гемимегалэнцефалией или перинатальной травмой. Как правило, люди с этими заболеваниями обычно имеют помимо приступов и выраженные неврологические проблемы — слабость и нарушение чувствительности с одной стороны тела (гемипарез, гемигипестезия).
В ряде случаев, при невозможности провести стандартную резекционную операцию, пациентам с тяжелыми генерализованными тоническими или атоническими приступами, в результате которых пациенты падают и травмируются, проводятся паллиативные операции, такие как коллезотомия. Операция, при которой проводится пересечение мозолистого тела (крупного пучка нервных волокон, связывающего оба полушария головного мозга). Целью операции является, остановка распространения приступа с одного полушария головного мозга на другое. К сожалению, данный вид операции может только значительно снизить частоту приступов и очень редко позволяет полностью взять их под контроль.
В ситуациях, когда состояние пациента не позволяет проводить стандартные операции, проводятся нейромодулирующие операции, позволяющие, как и стандартная противосудорожная терапия снизить количество и тяжесть приступов, но, к сожалению, не убрать приступы полностью.
К данным методикам относятся:
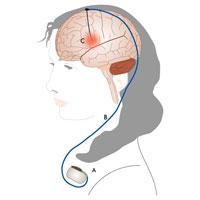
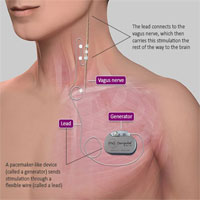
- Хроническая стимуляция блуждающего нерва (VNS терапия).
- И хроническая стимуляция ядер таламусов (DBS терапия).
Широкие возможности многопрофильного Центра позволяют проводить всестороннее обследование пациентов с целью определения всех особенностей течения заболевания и выявления сопутствующей патологии, что позволяет разработать индивидуальный план лечения для каждого пациента и добиться максимальной эффективности лечения.
Эпилептический статус
ЭС — это эпилептическое состояние, длящееся не менее 30 минут или интермиттирующая приступная активность такой же и большей длительности, во время которой не восстанавливается сознание. Наиболее частым и тяжелым является тонико-клонический эпистатус. Эпистатус — ургентное состояние, характеризующееся высоким уровнем смертности даже при адекватной реанимационной терапии, что делает его по-прежнему актуальной медицинской проблемой.
Социальный аспект
Эпилепсия — значимая медико-социальная проблема, оказывающая негативное влияние на все стороны жизни больного и его ближнего окружения, формирование эмоционально-аффективных расстройств и фобических установок.
Возможность решения вопроса о беременности, её ведении и родах у больных эпилепсией решается совместно акушером-гинекологом и эпилептологом. При этом необходимо учитывать, что если эпилепсией страдает один родитель — риск возникновения болезни у ребёнка до 8%. Если оба родителя — до 40%. Если при клинически здоровых родителях в семье первый ребёнок страдает эпилепсией риск рождения другого ребёнка с болезнью в