В данном разделе мы объединили две патологии, которые могут возникать как совместно, так и отдельно друг от друга и имеют одинаковые подходы хирургических методов лечения.
Грыжа пищеводного отверстия диафрагмы (ГПОД) — это заболевание, при котором нижняя треть пищевода, желудок или другие органы брюшной полости оказываются в области средостения.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это хроническое заболевание, при котором содержимое желудка и/или двенадцатиперстной кишки регулярно забрасывается в пищевод.
Диафрагма — куполообразная мышца, разделяющая грудную и брюшную полости. В ней имеется естественное отверстие для прохождения пищевода из грудной полости в брюшную. В норме через это отверстие проходит только пищевод, который соединяется с желудком в области кардиального отдела (рис. 1).
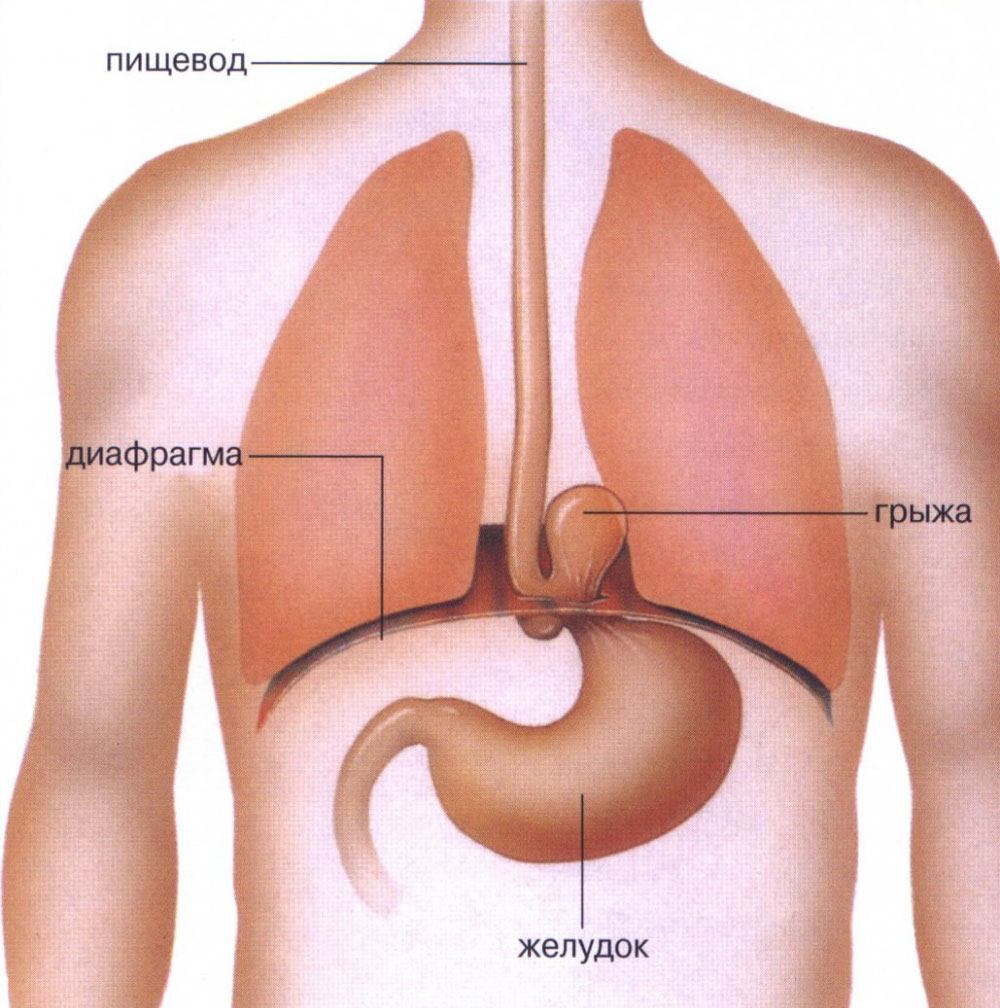
Рис. 1. Схема расположения ГПОД
Под воздействием ряда факторов (повышение внутрибрюшного давления, возрастные изменения, ожирение, врожденная слабость соединительной ткани) пищеводное отверстие диафрагмы расширяется. В результате через него в грудную полость смещается часть желудка, а иногда и другие органы брюшной полости — формируется грыжа. Это приводит к нарушению работы естественного клапанного механизма (нижнего пищеводного сфинктера), который в норме предотвращает заброс (рефлюкс) агрессивного желудочного сока в пищевод (рис. 2).
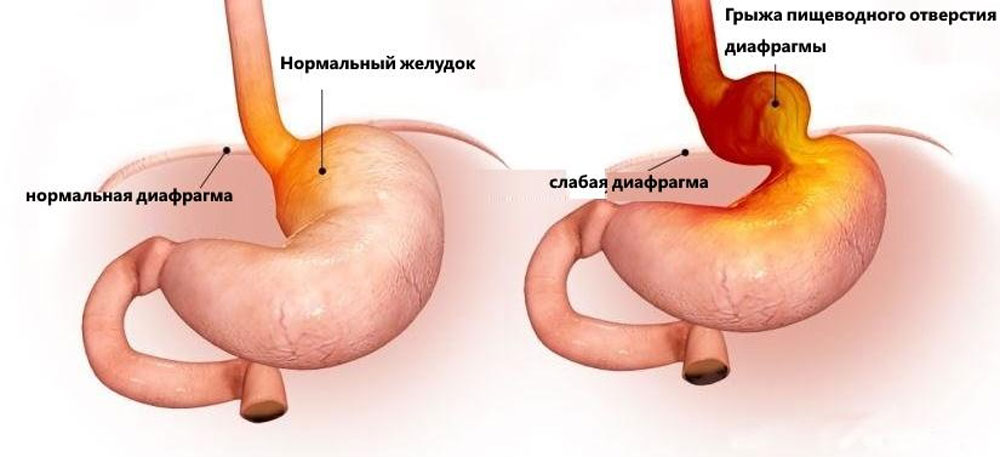
Рис. 2. Сравнительная схема нормальной анатомии в области пищеводного отверстия диафрагмы (слева) и смещения части желудка в грудную полость при ГПОД (справа)
В результате нарушения запирательной функции пищеводного сфинктера происходит постоянный заброс кислого желудочного содержимого в пищевод, что может привести к развитию другого заболевания — гастроэзофагеальной рефлюксной болезни (ГЭРБ).
На фоне постоянного заброса желудочного содержимого развивается воспаление пищевода (эзофагит), образовываются эрозии, язвы. Пациенты могут испытывать мучительную изжогу, боли за грудиной, особенно в положении лежа, отрыжку кислым содержимым, нарушение глотания — основные, классические жалобы. Но также могут присутствовать «внепищеводные» симптомы: кардиальные (нарушения ритма сердца, боли за грудиной), отоларингологические (рефлюкс-ларингит), бронхо-лёгочные (ночной кашель, бронхоспазм), стоматологичсекие и другие, которые длительно могут маскировать основное заболевание.
Без своевременного лечения заболевание прогрессирует и может привести к осложнениям: сужению пищевода, кровотечению, а в отдаленном периоде — к развитию предраковых изменений слизистой (пищевод Барретта) и даже рака пищевода (рис. 3).
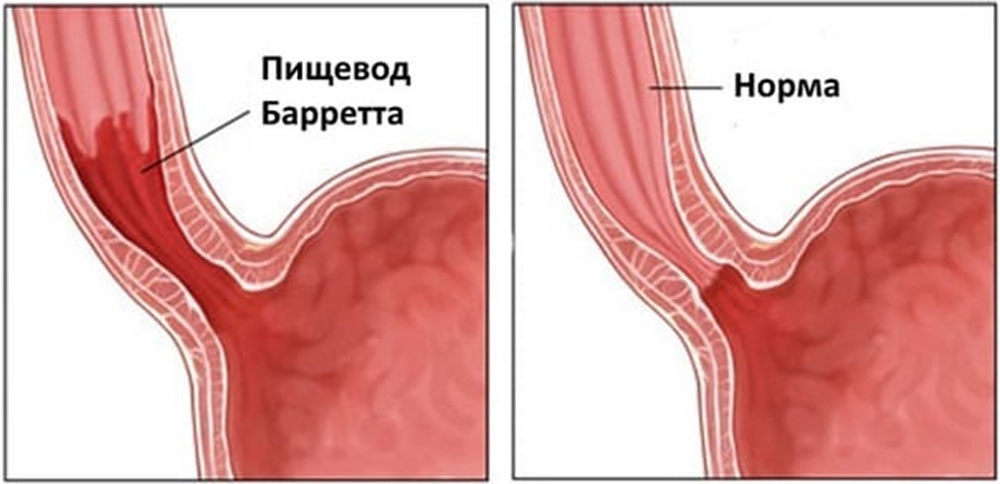
Рис. 3. Сравнительная схема изменений при формировании пищевода Барретта (слева) и нормальном пищеводе (справа)
На первом этапе пациенты с ГЭРБ получают консервативное лечение. У большей части пациентов консервная терапия оказывается эффективной и оперативное лечение в дальнейшем не требуется.
Случайно выявленная бессимптомная грыжа пищеводного отверстия диафрагмы также не является показанием для проведения оперативного лечения, а требует лишь динамического наблюдения.
При неэффективности консервативной терапии, высоком риске ущемления (например, формировании параэзофагеальной грыжи) решается вопрос о выполнении хирургического вмешательства.
Антирефлюксное хирургическое лечение показано при осложненном течении заболевания: возникновение повторных кровотечений, пептических стриктур пищевода, развитие пищевода Баррета с дисплазией эпителия высокой степени, доказанной двумя морфологами, частые аспирационные пневмонии (согласно клиническим рекомендациям Российской гастроэнтерологической ассоциации по диагностике и лечению гастроэзофагеальной рефлюксной болезни).
Единственным радикальным методом лечения грыжи пищеводного отверстия диафрагмы является хирургическое вмешательство, которое выполняется при осложнённом течении гастроэзофагеальной рефлюксной болезни и неэффективности консервативного лечения, а также при ГПОД больших размеров с риском ущемления (рис. 4).
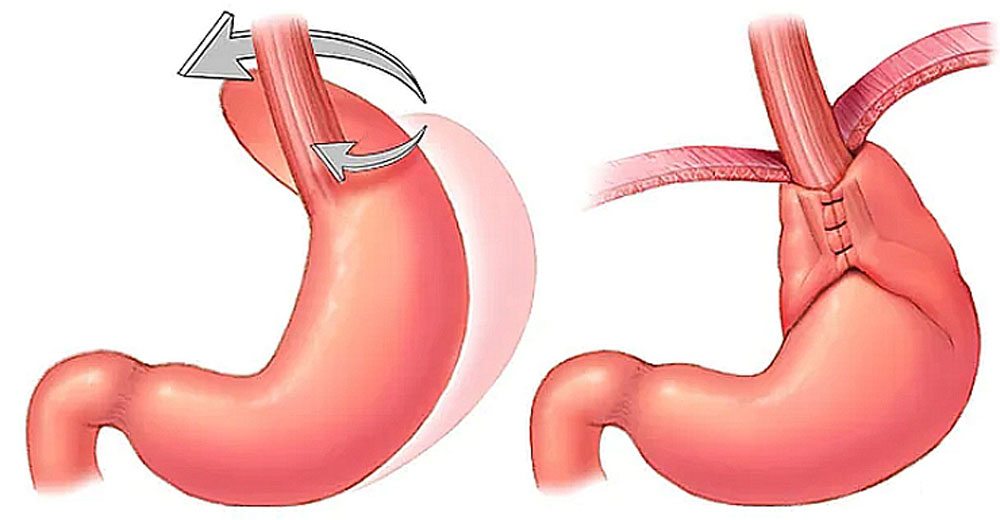
Рис. 4. Схематичное изображение фундопликации по Ниссену
Перед плановым оперативным лечением, помимо основного обследования, необходимо пройти ряд дополнительных исследований с целью минимизации рисков осложнений:
- фиброгастроскопию;
- рентген-контрастное исследование пищевода и желудка;
- компьютерную томографию органов брюшной полости, грудной клетки;
- рН-импедансометрию;
- манометрию пищевода.
Пациенты оперируются в плановом порядке после полного обследования. Оперативное лечение проводится преимущественно лапароскопическим способом, а также с помощью робота Da Vinci.
Хирург низводит желудок из грудной полости обратно в брюшную, ушивает расширенное пищеводное отверстие диафрагмы до нормальных размеров (крурорафия) и формирует из дна желудка манжету, обернутую вокруг нижней части пищевода. Эта манжетка работает как новый клапан, предотвращающий рефлюкс, при этом, не препятствуя нормальному прохождению пищи (Рис. 5).
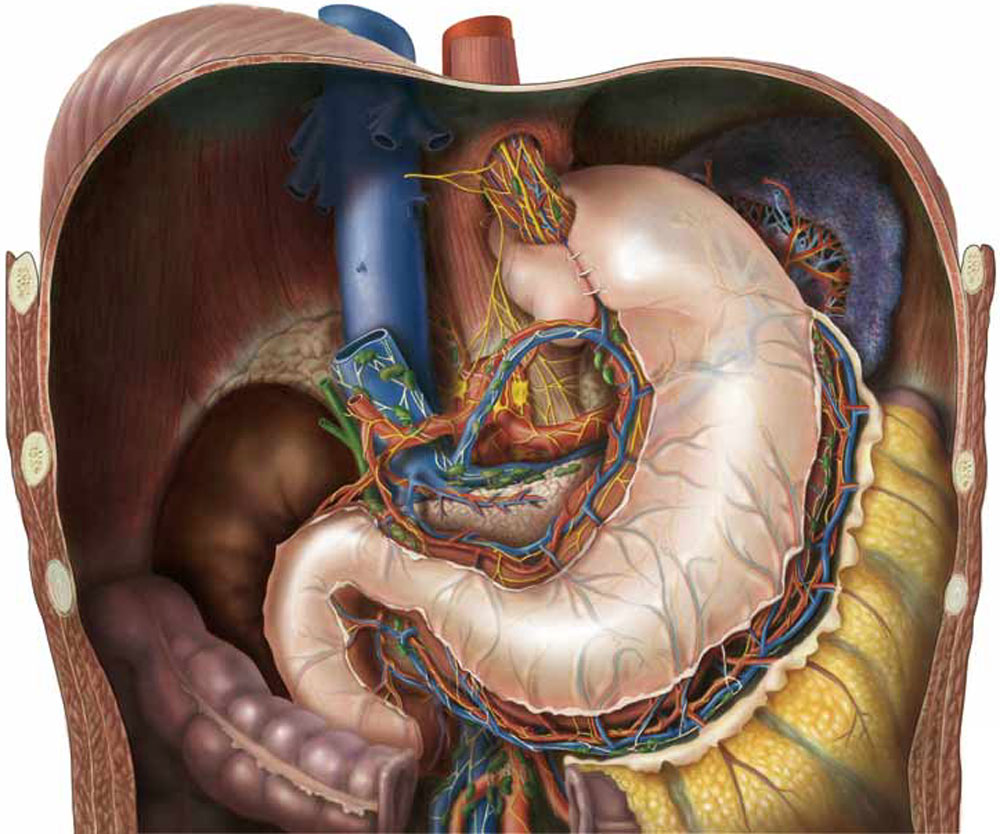
Рис. 5. Анатомическая схема органов верхнего этажа брюшной полости после операции
При больших размерах грыжевого дефекта швы на ножках диафрагмы дополнительно укрепляются специальной биосовместимой сеткой.
В редких случаях при технической сложности или особых показаниях во время операции принимается решение о конверсии (переход на открытую или комбинированную операцию), о чём обязательно пациенты предупреждаются перед вмешательством.
На
В послеоперационном периоде рекомендуется соблюдение специальной диеты с постепенным переходом от жидкой к щадящей пище в течение нескольких месяцев (в первые дни — только жидкая пища, затем в течение нескольких недель — протертая пища: пюре, крем-супы, йогурты). Питание должно быть дробным, частым, небольшими порциями
ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России обладает передовым оборудованием и значительным клиническим опытом проведения современных лапароскопических операций по лечению грыжи пищеводного отверстия диафрагмы (ГПОД) и гастроэзофагеальной рефлюксной болезни (ГЭРБ), включая случаи гигантских грыж и рецидивы заболевания.