Нестеров С.Н., Рогачиков В.В., Ильченко Д.Н., Тевлин К.П., Русакова Д.С., Брук Ю.Ф.
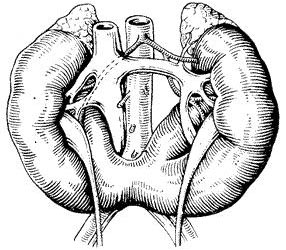
Аномалии развития органов мочевой системы относятся к одним из наиболее распространенных, составляя до 40% всех врожденных пороков развития. К ним относится и такая аномалия расположения и формы почек, как подковообразная почка, при которой происходит сращение двух противоположных почек в один орган (рис. 1). Происходит это еще до начала миграции почек из каудальных отделов эмбриона человека, вследствие чего сросшиеся почки всегда дистопированы; кроме того, они всегда имеют аномальное кровоснабжение. В подавляющем большинстве случаев срастание происходит в области нижних сегментов почек. Подобная аномалия выявляется у 1 на 1000 человек, в 2,5 раза встречается чаще у мужчин.
|
|
|
Рис. 1. Схема строения подковообразной почки |
Аномальное строение органа обусловливает значительно более высокую его подверженность отклонениям от нормального функционирования; наиболее часто развивается гидронефроз одной из его половин.
Пациентка Ц., 69 лет, поступила в отделение урологии НМХЦ им. Н.И. Пирогова 30.08.2007 года с жалобами на боли в поясничной области без четкой локализации, общую слабость, наличие нефростомического дренажа слева.
Из анамнеза известно, что вышеуказанные жалобы появились с июля 2007 г., когда отметила периодические подъемы температуры тела до 38,50 С, боли в левой поясничной и подвздошной области, тошноту рвоту. Самостоятельно принимала спазмолитические препараты без значимого эффекта. В конце августа 2007 г. находилась на стационарном лечении в связи с развитием острого обструктивного пиелонефрита. При обследовании был установлен предварительный диагноз «стриктура лоханочно-мочеточникового сегмента слева», проведена нефростомия слева. В отделение урологии НМХЦ госпитализирована в плановом порядке для дальнейшего дообследования и определения дальнейшей тактики лечения.
При осмотре в отделении: состояние ближе к удовлетворительному, телосложение правильное. Тургор кожи снижен. Питания нормального, кожные покровы, видимые слизистые обычной окраски. Лимфатические узлы не увеличены. В легких дыхание усилено, хрипов нет. ЧДД = 18 в минуту. Тоны сердца умеренно приглушены, ритм правильный, ЧСС = 94 в минуту, АД = 140/80 мм рт. ст. Периодические отеки нижних конечностей. Аппетит нормальный. Миндалины не увеличены, не гиперемированы, налета нет. Язык чистый, влажный. Живот мягкий, безболезненный. Печень и селезенка не пальпируются. Симптомы Ортнера, Мейо-Робсона отрицательные. Перитонеальных симптомов нет. Асцита, метеоризма нет. Стул в норме. Область почек внешне не изменена. Почки не пальпируются. Симптом поколачивания отрицательный с обеих сторон. Нефростомический дренаж функционирует нормально. Мочевой пузырь не пальпируется, безболезненный. Диурез адекватный, макрогематурии нет. Наружные половые органы сформированы правильно.
При УЗИ органов мочевой системы от 04.09.2007 г. – эхо признаки подковообразной почки, небольших жидкостных структур в синусе (кисты? каликоэктазии?).
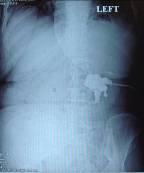
По данным антеградной урографии от 31.08.2007г.: после введения контрастного препарата через нефростому отмечается контрастирование умеренно расширенных чашечек, лоханки левой половины подковообразной почки. Контрастирование левого мочеточника не отмечается (рис. 2).
|
|
|
Рис. 2. Антеградная урография |
Остеосцинтиграфия от 10.09.2007г.: на фоне неоднородного распределения индикатора в костях скелета участков патологической гиперактивности не выявлено.
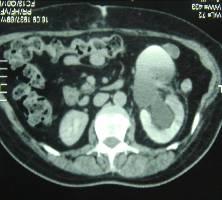
Мультиспиральная компьютерная томография органов брюшной полости, забрюшинного пространства от 10.08.2007г.: подковообразная почка. Каликопиелоэктазия слева. Дефект контрастирования в нижней чашечке слева, требует исключения внутрилоханочного образования. Добавочные почечные артерии. Мелкие кисты почек (рис. 3).
|
|
|
Рис. 3. Мультиспиральная компьютерная томография органов брюшной полости, забрюшинного пространства |
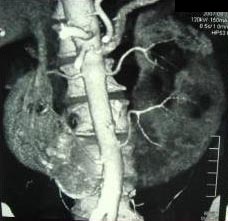
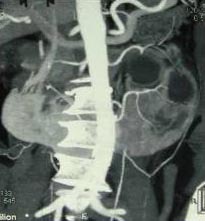
При 3D реконструкции, выявлено аномальное кровоснабжение подковообразной почки, в том числе – аномально отходящие сосуды левой половины подковообразной почки (рис. 4).
|
|
|
|
Рис. 4. 3D реконструкция МСКТ | |
Таким образом, проведенное обследование позволило установить наличие гидронефротической трансформации левой половины подковообразной почки, что явилось показанием к проведению оперативного лечения пациентки. Причиной данного патологического состояния могло послужить наличие интраренального опухолевого образования либо стриктуры лоханочно-мочеточникового сегмента слева. Было принято решение об интраоперационнной окончательной верификации диагноза и определении непосредственной тактики оперативного лечения.
Пациентка консультирована кардиологом, установлено наличие сопутствующих патологий: ИБС, стенокардия напряжения II ФК. Гипертоническая болезнь III стадии, IIстепени, Риск IV, ХСН-I, ФК-II. Дисциркуляторная энцефалопатия II ст., смешанного генеза. Противопоказаний к оперативному лечению не выявлено.
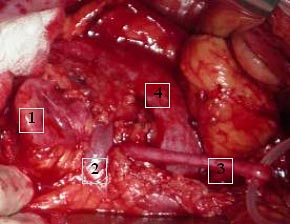
11.09.2007 пациентка оперирована: проведена ревизия левой половины подковообразной почки, при которой данных за опухолевое поражение почки не получено; выявлен уретеровазальный конфликт с веной, обеспечивающей отток крови из нижнего полюса левой половины подковообразной почки (рис. 5).
|
|
|
Рис. 5. Уретеровазальный конфликт: 1 – почечная лоханка; 2 – почечная вена; 3 – левый мочеточник; 4 – почка |
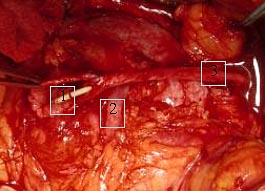
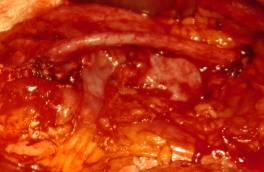
Мочеточник отсечен от лоханки, после чего сформирован антевазальный уретеро-пиелоанастомоз на G-G стенте № 7 Ch (рис. 6, 7).
|
|
|
Рис. 6. Формирование уретеропиелоанастомоза: 1 – стент в просвете мочеточника; 2 – вена; 3 – дистальная часть мочеточника. |
|
|
|
Рис. 7. Уретеропиелоанастамоз: окончательный вид. |
В послеоперационном периоде проводилась противовоспалительная, антибактериальная, симптоматическая терапия. Состояние больной улучшилось, кожные швы сняты в срок, рана зажила первичным натяжением. На 14е сутки после операции пациентка была выписана в удовлетворительном состоянии под амбулаторное наблюдение урологом. Стент левого мочеточника удален на 21 сутки. При контрольном обследовании признаков нарушения пассажа мочи нет.
Приведенное клиническое наблюдение демонстрирует не только хорошие возможности оперативного лечения сложных и сочетанных пороков развития мочевой системы у пациентов с отягощенным общесоматическим статусом и их отдаленные результаты. Такие наблюдения наглядно демонстрируют, что иногда применение даже самых современных методов дооперационного обследования не всегда позволяет оценить всю полноту клинической картины и сути заболевания, оставляя и на данном этапе развития медицинской науки и техники важное место интраоперационной диагностике и определению непосредственной тактики лечения некоторых пациентов.