Балин В.Н.¹, Чикорин А.К.¹, Папин М.В.¹, Михайлов В.В.¹, Крайник И.В.¹, Сокольщик М.М.²
¹Национальный медико-хирургический Центр им. Н.И.Пирогова
²ФГУ «Лечебно-реабилитационный центр Росздрава».
Хирургическое лечение больных с дефектами челюстно-лицевой области относится к одному из сложных разделов реконструктивно-восстановительной хирургии. Лечение данной категории больных сопряжено с восстановлением утраченных очень сложных анатомических форм лицевого скелета и мягких тканей лица, а также восстановлением функций жевания, речеобразования, глотания и других функциональных нарушений. Следует отметить, что по данным разных авторов подобная категория больных достигает 20% от общего числа челюстно-лицевой патологии, особенно в онкологии и при устранении обширных посттравматических дефектов и деформаций.
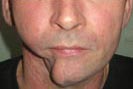
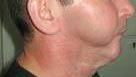
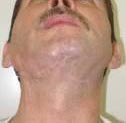
Пациент А., 1956 г.р., поступил в отделение челюстно-лицевой хирургии в ноябре 2005 года с диагнозом: дефект правой половины ветви и тела нижней челюсти. Из анамнеза: в 2003 году, больному по месту жительства была выполнена половинная резекция тела нижней челюсти и удаление мягких тканей подчелюстной области по поводу рака альвеолярного отростка нижней челюсти, а также проведён курс лучевой терапии (рис. 1).
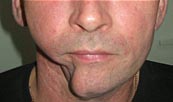
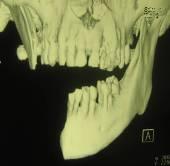
Рис.1. Внешний вид пациента и КТ с трёхмерным изображением дефекта нижней челюсти
Помимо эстетической недостаточности, пациент предъявлял жалобы на затруднённое жевание и затруднённое движение языка на стороне поражения. В предоперационном периоде, была выполнена биопсия слизистой полости рта, мягких тканей подчелюстной области и лимфатических узлов на стороне поражения. Гистологическое исследование исключило рецидив онкопатологии, что дало возможность уточнить объём дальнейшего реконструктивного лечения.
Оценивая размеры дефекта, состояние мягких тканей и их кровоснабжения, было принято решение о замещении половинного дефекта нижней челюсти костно-мышечным аутотрансплантатом на микрососудистых анастомозах как наиболее оптимальный метод с точки зрения восстановления опорной функции, сроков лечения и дальнейшей реабилитации. При этом был определён участок донорский зоны – гребень подвздошной кости.
В декабре 2005 года, совместно с микрохирургами больному выполнена операция по пластическому замещению дефекта нижней челюсти. С этой целью был взят костно-мышечный аутотрансплантат гребешка подвздошной кости длинной до 14 см с артериовенозной сосудистой ножкой (рис. 2). В области дефекта нижней челюсти подготовлено воспринимающее ложе под трансплантат и сосуды шеи для наложения микрососудистого анастомоза. (рис.3).
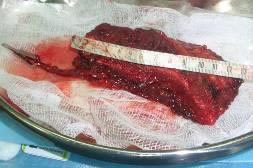
Рис. 2. Полнослойный костно-мышечный трансплантат (гребешок подвздошной кости) с сосудистой ножкой (a. circumflexa ilei superfacialis)
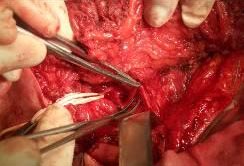
Рис. 3. Ложе под трансплантат с выделенными сосудами шеи (a. thyroidea superior)
После коррекции и фиксации костной основы трансплантата восполняющего дефект нижней челюсти и мягких тканей, был наложен микрососудистый анастомоз (рис. 4,5).
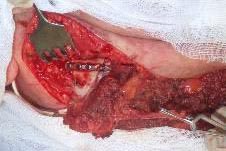
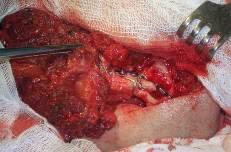
Рис. 4. Костно-мышечный аутотрансплантат фиксирован к фрагментам нижней челюсти
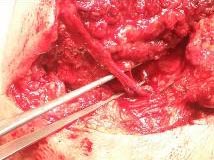
Рис. 5. Микрососудистый анастомоз
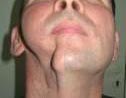
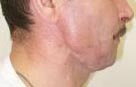
В ближайшем послеоперационном периоде проводился объективный контроль состояния трансплантата и его кровоснабжения. Оценивался кровоток по анастомозу при помощи допплеровской флоуметрии, клинически определяли состояние тканей в области трансплантата. В результате операции – восстановлена эстетическая и каркасная функция, полностью восстановлены контуры нижней челюсти её дефект и объём мягких тканей, при этом восстановлена механическая прочность кости и её устойчивость к нагрузке (рис. 6). Однако сохранялась неполноценная жевательная функция, что требовало дальнейшего лечения.
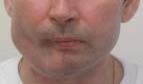
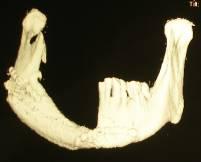
Рис. 6. Внешний вид пациента и компьютерная томограмма нижней челюсти через 15 дней после операции
Через год после пластики дефекта нижней челюсти, больной поступил на следующий этап реконструктивного лечения. На данном этапе предстояло устранить затруднённое движение языка, а также сформировать преддверие полости рта для оптимального зубного протезирования.
В декабре 2006 года пациенту выполнена операция по формированию преддверия полости рта пластикой свободным кожным аутотрансплантатом. Так же были устранены рубцовые тяжи слизистой оболочки дна полости рта с целью иммобилизации языка на стороне поражения.
На восьмые сутки после операции вкладыш извлечён и больному было начато изготовление временного съёмного зубного протеза с опорой на трансплантат и здоровую часть нижней челюсти (рис. 7).
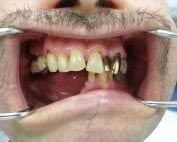
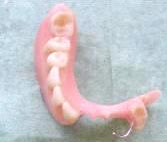
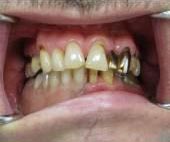
Рис. 7. Дефект альвеолярного отростка восстановлен съёмным протезом
Таким образом, в результате проведённых хирургических операций, у пациента восстановлены непрерывность нижней челюсти, её каркасная функция, функция жевания и речеобразования, а также эстетическая функция лица (рис. 8).