Национальный центр грудной и сердечно-сосудистой хирургии им. Св. Георгия
Шевченко Ю.Л., Попов Л.В., Гороховатский Ю.И., Гудымович В.Г., Иванов Д.С.
Больные с дыхательной недостаточностью при операциях с искусственным кровообращением относятся к группе риска. Это обусловлено не только опасностью усугубления дыхательных расстройств, но и более тяжелым течением миокардиальной слабости, частым развитием гнойных осложнений у этой категории пациентов.
Больная Ж., 29 лет, поступила в Национальный Центр грудной и сердечно-сосудистой хирургии им св. Георгия 24.11.2006 г. с жалобами на одышку при незначительной физической нагрузке.
У больной в детстве был диагностирован пролапс митрального клапана, отмечалась одышка при значительной физической нагрузке. В 2001 году отмечено значительное ухудшение общего состояния, нарастание одышки. При обследовании был выявлен гидроторакс туберкулезной этиологии слева.
Пациентке проводилась консервативная терапия, пункции левой плевральной полости. В 2002 году в связи с тяжелым поражением легкого, учитывая низкую эффективность консервативной терапии больной выполнена пневмонэктомия слева. После операции сохранялась одышка при умеренной физической нагрузке.
Однако, в течение 2005 года одышка начала нарастать. Предпринято кардиологическое обследование и при Эхо-КГ была выявлена митральная недостаточность 2-3 ст. В этом же году (июнь 2005 года) больная оперирована в кардиохирургическом центре г. Барнаула, произведено протезирование митрального клапана. После операции сохранялась одышка уменьшилась, однако сохранялась при умеренной физической нагрузке.
С июня 2006 года отметила нарастание одышки. Больной проведено комплексное клинико-лабораторное и инструментальное обследование. При рентгенографии легких легочные поля справа без очаговых инфильтративных изменений, тень сердца смещена влево, признаки фиброторакса слева после перенесенной операции пневмонэктомии (рис.1).
При исследовании функции внешнего дыхания выявлено выраженное снижение ЖЕЛ, нарушение бронхиальной проходимости по смешанному типу. ФЖЕЛ 1903мл При Эхо-КГ:выявлены парапротезные фистулы, гемодинамически значимые. Митральная недостаточность 3 ст.
Движение запирательного элемента не ограничено. Глобальная и региональная сократительная способность не изменена. СДЛА 55-60мм. На основании данных обследования установлен диагноз: Митральная недостаточность III ст. Состояние после протезирования митрального клапана от 2005г.
Парапротезные фистулы. НК 2б ст. 3 ФК. Состояние после левосторонней пневмонэктомии по поводу туберкулеза (2002г). Выраженное снижение ЖЕЛ, нарушение бронхиальной проходимости по смешанному типу. ДН 2 ст.
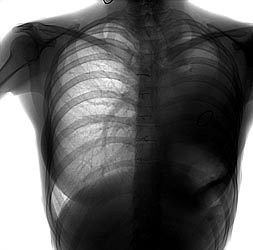
Рис. 1. Рентгенограмма больной Ж. (прямая проекция).
Учитывая значимую парапротезную регургитацию, неэффективность и бесперспективность консервативной терапии высокий риск развития жизнеугрожающих осложнений, в том числе инфекционного эндокардита, больной 01.12.2006 г. выполнена повторная операция с искусственным кровообращением.
Доступ – срединная рестернотомия. Интраоперационно: правое легкое занимает практически все прекардиальное пространство. Границы его слева доходят до левого края грудины, сверху – легкое распространяется в область купола левой плевральной полости. В левой плевральной полости – фиброторакс.
Сердца резко смещено влево. Перикард ранее ушит, к его поверхности припаяно легкое. Тупым и острым путем выделен край легкого, прикрывающий перикард. Остальная часть правой плевральной полости запаяна, выделение легкого в плевральной полости не проводили. Вскрыт перикард. Полость перикарда тотально облитерирована.
После кардиолизаподключен АИК. Доступ к митральному клапану через стенку левого предсердия. При ревизии протез митрального клапана двустворчатый, манжета полностью эндотелизирована. Створки подвижны, движения их свободны. Эндокард без признаков активного инфекционного процесса, вегетаций нет. В фиброзном кольце митрального клапана выявлено 4 парапротезных фистулы.
Первая - длиной около 12 мм в зоне фиброзного кольца на 4-5 часах, вторая - длиной около 7 мм на 7-8 часах, третья - длиной 4 мм на 10 часах и четвертая - длиной 3-4 мм на 11 часах (рис. 2 а, б). В зоне парапротезных фистул определяются швы со свободными концами нитей длиной до 5 мм. Первая фистула ушита 2-мя П-образными швами на прокладках с выколом на протез митрального клапана. Аналогично, 2-мя П-образными швами на прокладках ушита вторая парапротезная фистула.
Третья и четвертая фистулы ушиты единичными П-образными швами на тефлоновых прокладках (рис. 3).
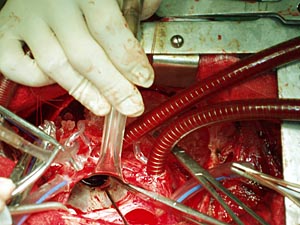
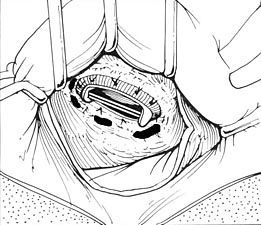
Рис. 2. Интраоперационная картина (а).
На 16-17 часах клапанного протеза видна параклапанная фистула длиной до 7 мм.
Схема расположения параклапанных фистул (б) Послеоперационный период протекал с явлениями дыхательной и сердечной недостаточности, с которыми удалось справиться путем проведения продленной ИВЛ, пролонгированной инотропной поддержки, медикаментозной терапии.
В удовлетворительном состоянии 14.12.2006 г. больная выписана в под наблюдение кардиологов по месту жительства.
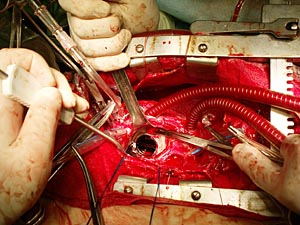
Рис. 3. Интраоперационный вид после ушивания параклапанных фистул.
Таким образом, современное анестезиологическое и перфузиологическое обеспечение, реаниматологическая помощь кардиохирургических вмешательств позволяют проводить оперативные вмешательства пациентам с различной патологией, в том числе и с выраженными расстройствами дыхания и у больных, перенесших пневмонэктомию.